急性缺血性脑卒中发生的危险因素分析
2023-07-18任舒韵张美颖
潘 玥,任舒韵,张美颖,戴 威
1 首都医科大学附属北京世纪坛医院神经内科监护室,北京 100038
2 首都医科大学附属北京世纪坛医院特需医疗部,北京 100038
3 首都医科大学附属北京世纪坛医院神经内科介入组,北京 100038
脑卒中是危害人们身心健康的主要疾病之一[1-2]。2018年,中国大陆居民脑卒中病死率为149.5/100 000,居所有死因第3位[3]。虽然经过积极防治,脑卒中的总体发病率趋于平稳,但缺血性脑卒中的发病率仍然呈显著的上升趋势[4]。流行病学研究结果显示,2007—2017年,中国缺血性脑卒中的发病率由119/100 000持续上升至156/100 000,年均增长2.74%,明显高于1997—2007年的年均增长率0.98%[4],因此,关于对缺血性脑卒中的研究一直受到广泛重视,特别是关于缺血性脑卒中危险因素的研究一直是相关研究的重点领域。年龄较大、有高血压史、有脑卒中史、血脂异常、心房颤动、有糖尿病史、缺乏运动、吸烟、超重或肥胖等是缺血性脑卒中发生的传统危险因素[5]。近年来,有研究发现,颈动脉粥样硬化斑块(atherosclerotic carotid plaque,ACP)是发生缺血性脑卒中的独立危险因素[6-7]。ACP是全身动脉粥样硬化的表现之一,由于颈动脉的位置表浅,易于通过超声检查发现,因此,常用于全身动脉粥样硬化情况的评估及心血管事件发生风险的预测[8-9]。本研究进一步分析急性缺血性脑卒中发生的危险因素,旨在为临床治疗提供理论依据,现报道如下。
1 资料与方法
1.1 一般资料
收集2020年1月至2021年12月于首都医科大学附属北京世纪坛医院住院治疗的急性缺血性脑卒中患者的临床资料。纳入标准:(1)年龄≥18岁;(2)符合急性缺血性脑卒中的诊断标准[10];(3)首次因缺血性脑卒中住院诊治;(4)未行针对ACP的手术治疗;(5)未行针对颈动脉狭窄的介入治疗;(6)住院期间颈动脉超声检查相关的资料完整。排除标准:(1)合并恶性肿瘤;(2)合并系统性动脉炎;(3)妊娠期女性。根据纳入、排除标准,最终共纳入168例急性缺血性脑卒中患者,将其作为病例组,并按年龄和性别进行配对,纳入168例同期健康体检者作为对照组。所有研究对象的年龄为49~75岁,平均(62.7±8.3)岁。
1.2 颈动脉超声检查
使用彩色多普勒超声诊断仪进行颈动脉超声检查[11]。检查时,患者取仰卧位,头部偏向另一侧,充分暴露检查侧的颈动脉区域,保持呼吸稳定。探头(频率7 MHz)从锁骨上窝开始检查,然后依次是双侧颈总动脉、颈内动脉和颈外动脉,测量颈动脉斑块的数量、大小、形状、回声强度等。颈动脉斑块积分判定标准如下:无斑块计为0分;1处斑块且厚度在2.0 mm及以下计1分;2处斑块且厚度均在2.0 mm及以下计2分;有2处斑块且任意一处斑块的厚度超过2.0 mm计3分;3处及以上斑块且任意一处斑块的厚度超过2.0 mm计为4分[12]。斑块性质判定标准如下:动脉内膜面存在局部回声增强,而后方存在显著的回声减退,判定为硬斑块;动脉内膜表面较为光滑,回声均匀而不强,内膜呈弥散性增厚或局部突起,判定为扁平斑块;血管壁有不均匀的中等程度回声或低水平回声,并且突出的管腔内斑块形态不规则,判定为软斑块;管腔边缘回声较低,斑块的回声较高且形态不规则,呈现“壁龛”影像,判定为溃疡斑块。其中,硬斑块与扁平斑块属于稳定性斑块,软斑块与溃疡斑块属于不稳定性斑块[13]。
1.3 数据收集及观察指标
收集两组研究对象的年龄、性别、病史、不良嗜好、查体信息、实验室检测结果、颈动脉超声检查结果、计算机断层扫描(computer tomography,CT)或磁共振成像(magnetic resonance imaging,MRI)检查结果以及心电图检查中ST-T改变情况、肝脏超声中脂肪肝情况等,其中,病史包括高血压史、糖尿病史、高脂血症史、冠心病史;不良嗜好包括吸烟、饮酒情况;查体信息包括体重指数、收缩压、舒张压;实验室检测结果包括白细胞计数、中性粒细胞计数、血红蛋白水平、血小板计数、谷丙转氨酶水平、谷草转氨酶水平、总胆红素水平、直接胆红素水平、肌酐水平、尿素氮水平、尿酸水平、总胆固醇水平、C反应蛋白水平、甘油三酯水平、空腹血糖、低密度脂蛋白胆固醇水平、高密度脂蛋白胆固醇水平、凝血酶原时间、国际标准化比值;颈动脉超声检查结果包括斑块数量、斑块积分、斑块性质;CT或MRI检查结果。比较两组患者的基本临床特征、颈动脉斑块超声检查结果,分析急性缺血性脑卒中发生的危险因素。
1.4 统计学方法
应用SPSS 24.0软件对数据进行统计学分析。对计量资料进行正态齐性检验,均符合正态分布,以(±s)表示,组间比较采用两独立样本t检验;计数资料以n(%)表示,组间比较采用χ2检验。采用二分类多因素Logistic回归模型进行多因素分析。连续型变量超过正常范围上限表示指标水平升高,反之为正常。P<0.05为差异有统计学意义。
2 结果
2.1 临床特征的比较
病例组有高血压史、有糖尿病史、有高脂血症史、吸烟、饮酒、有冠心病史、ST-T改变、有脂肪肝的比例,以及体重指数、收缩压、舒张压、总胆固醇水平、甘油三酯水平、低密度脂蛋白胆固醇水平、空腹血糖、C反应蛋白水平均高于对照组,高密度脂蛋白胆固醇水平低于对照组,差异均有统计学意义(P<0.05)。两组研究对象的白细胞计数、中性粒细胞计数、血红蛋白、血小板计数、谷丙转氨酶水平、谷草转氨酶水平、总胆红素水平、直接胆红素水平、肌酐水平、尿素氮水平、尿酸水平、凝血酶原时间、国际标准化比值比较,差异均无统计学意义(P>0.05)。(表1)

表1 两组研究对象临床特征的比较
2.2 颈动脉斑块超声检查结果的比较
颈动脉斑块超声检查结果显示,病例组的斑块数量为(1.9±0.7)个,ACP积分为(2.2±0.8)分,分别明显高于对照组的(1.4±0.5)个、(1.3±0.4)分,差异均有统计学意义(t=7.534、13.042,P<0.01)。两组研究对象的斑块性质比较,差异有统计学意义(χ2=10.733,P<0.05),其中,病例组的不稳定斑块数量较多。(表2)

表2 两组研究对象的斑块性质[n(%)]
2.3 急性缺血性脑卒中发生影响因素的多因素分析
将上述差异有统计学意义的因素纳入多因素Logistic回归模型中进行分析,结果显示,ACP积分≥2分、高血压、糖尿病、C反应蛋白水平升高均是急性缺血性脑卒中发生的独立危险因素(P<0.05)。(表3)
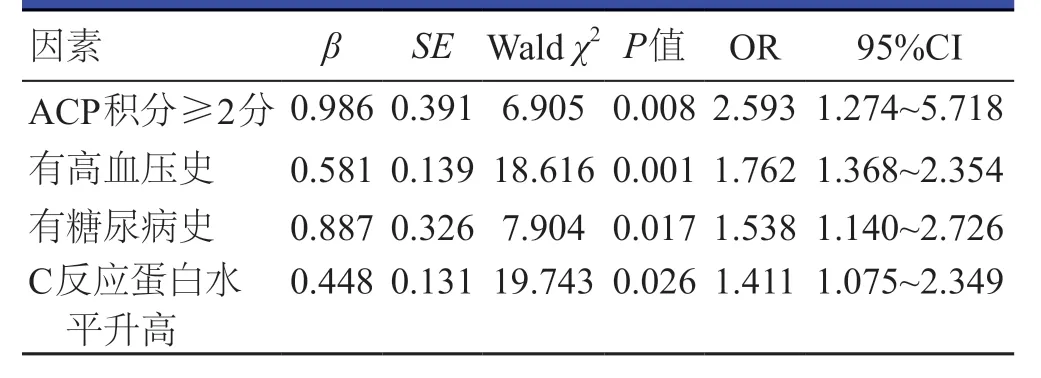
表3 急性缺血性脑卒中发生影响因素的多因素分析
3 讨论
目前,很多心脑血管疾病患者和中老年体检者会接受颈动脉超声检查,故颈动脉斑块的检出率逐渐升高[14],一方面,颈动脉斑块是一种增龄性病理变化;另一方面,颈动脉斑块可能与心脑血管疾病的关系密切[15],因此,临床研究者一直很重视对颈动脉斑块的研究。本研究发现,病例组有高血压史、有糖尿病史、有高脂血症史、吸烟、饮酒、有冠心病史、ST-T改变、有脂肪肝的比例,以及体重指数、收缩压、舒张压、总胆固醇水平、甘油三酯水平、低密度脂蛋白胆固醇水平、空腹血糖、C反应蛋白水平、斑块数量、ACP积分及不稳定斑块的数量均高于对照组,高密度脂蛋白胆固醇水平低于对照组;多因素分析结果显示,ACP 积分≥2分、高血压、糖尿病、C反应蛋白水平升高均与急性缺血性脑卒中的发生密切相关。
颈动脉作为全身最表浅的中大型动脉,也是动脉粥样硬化主要累及的血管之一,观察颈动脉可以反映全身动脉粥样硬化的大致情况[16]。因此,多项研究分析了ACP 与心脑血管疾病的发生、发展、结局及不良事件的关系,但研究结果并不是完全一致[17-19]。原因如下:(1)ACP 的检查主要以超声检查为主,而超声检查虽然无创、便捷、实时,但其分辨率及对斑块性质的判断价值相对较低;(2)随着年龄的增长,大部分人群都会出现ACP,而缺血性脑卒中也与年龄的增长、性别有密切的关系,因此,若不排除年龄和性别的影响,研究结果会存在显著差异。因此,本研究采用年龄和性别配对的方法进行研究,从而排除了年龄和性别对研究结果的影响。本研究中,缺血性脑卒中患者心脑血管疾病和代谢性疾病的比例高于健康体检者,血脂水平、血糖和炎症指标水平均高于健康体检者。ACP 的形成是一个长期、缓慢的过程,在发生急性缺血性脑卒中时,所检测出来的ACP是之前已经存在的结果,并不是脑卒中急性期突然形成或突然变化的结果[20-21]。因此,虽然本研究属于横断面研究,仍然可以说明ACP与缺血性脑卒中存在密切的关系,一旦患者存在显著的ACP特征,则其发生急性缺血性脑卒中的风险可能较高。
ACP的负荷情况主要体现在ACP的数量、积分、性质这3个方面。ACP的数量间接反映了全身动脉的粥样硬化状态,提示在脑动脉系统、冠状动脉系统等动脉粥样硬化主要累及部位可能存在大量斑块;斑块积分综合了斑块的数量与厚度,也就是间接综合了由斑块造成的狭窄程度,这种积分可能与向远端供血有关;斑块的性质直接与血栓事件的发生有关[22]。因此,对患者或尚未发生心脑血管疾病的人群,充分考虑其斑块负荷情况具有重要的临床意义。部分研究还提示,ACP与患者未来发生认知功能下降或痴呆有密切关系[23]。因此,无论是急性缺血性脑卒中患者,还是普通人群,在不过度检查的前提下关注ACP的负荷情况有利于筛查高危人群,而筛查高危人群的目的并不是立即治疗,而是通过详细的评估来进行不同级别的预防和干预。
本研究存在一些不足之处:属于单中心的病例对照研究,不同医疗机构收治的患者可能存在一定的差异,包括患者的地区差异、病情轻重程度差异及就医行为差异等;属于回顾性研究,纳入的病例数量较少。因此,建议未来开展多中心、大样本、前瞻性的随访研究,进一步观察ACP与心脑血管疾病的关系。
综上所述,ACP积分、是否有高血压史、是否有糖尿病史、C反应蛋白水平均是急性缺血性脑卒中发生的独立危险因素。另外,ACP 与急性缺血性脑卒中的发生存在密切的关系,临床中应密切关注此类患者,对ACP进行定量分析,从而筛查缺血性脑卒中的高危人群。
