CT引导下经皮胰腺占位病变穿刺活检的诊断准确性
2023-07-15冯道春何闯李良山李廷源黄学全刘丽
冯道春,何闯,李良山,李廷源,黄学全,刘丽
(1.遵义市第一人民医院心脏血管外科,贵州 遵义 563000;2.陆军军医大学第一附属医院核医学科,重庆 400038)
胰腺病变解剖位置较深,病灶毗邻重要脏器、血管,穿刺路径有限,穿刺难度大,但穿刺临床意义重大,胰腺癌患者接受活组织检查具有更好的预后和更长的生存期[1]。胰腺占位病变临床表现和影像学特征常缺乏特异性,且病理类型复杂,难以明确病变性质,其诊断依赖于病理学检查。根据美国国家综合癌症网络指南的建议,新辅助治疗前也需进行活检,以进一步明确病理类型,经皮穿刺活检是最简单、快捷的方式对胰腺占位病变进行取材,为患者提供病理学诊断依据,为后续治疗提供保障[2]。CT、MRI、超声是目前常用的引导方式。已有大量文献[3]报道,大多采用细针穿刺活检取材,能获得较高的准确率,最高可达98.4%,且抽吸活检和细针活检在诊断准确率和并发症发生率方面并无差异[4]。但需进行免疫组化检测及基因测序时,抽吸活检或者细针活检获取的组织量有限,常常导致这些检测存在困难,并且对于某些特殊情况下,常规的方式难以获得组织标本,需要进行一些特殊方法处理。基于此,本研究探讨CT引导下经皮胰腺占位病变穿刺活检病理诊断的准确性及方法,对比分析16G半自动针切割活检和18G全自动针切割活检的诊断效能。
1 资料和方法
1.1 一般资料
收集2013年5月至2021年12月遵义市第一人民医院和陆军军医大学第一附属医院收治的155例拟行CT引导下经皮胰腺占位病变穿刺活检的患者为研究对象。其中,遵义市第一人民医院43例,陆军军医大学第一附属医院112例;男性102例,女性53例;年龄(56.23±13.05)岁。患者术前增强CT、MRI等影像检查确认为胰腺占位病变,病灶位于钩突23例,胰头34例,胰体59例,胰尾39例。按照使用穿刺针的不同分为半自动针组(n=102)和全自动针组(n=53)。所有患者均完成手术,并获得后期随访确认。两组患者在性别、年龄、胰腺病灶位置等一般资料比较,差异均无统计学意义(P>0.05)。本研究所有患者均自愿参与,已签知情同意书,并经本院医学伦理委员会审核批准。
1.2 设备与方法
1.2.1 设备 陆军军医大学第一附属医院采用联影UCT510、遵义市第一人民医院采用安科ANATOM 16HD CT扫描仪行术中引导。爱琅(上海)医疗器械公司 SuperCoreTMBiopsy Instrument 701116090 16G一次性使用半自动活检针,爱琅(上海)医疗器械公司BioPinceTMFull Core Biopsy Instrument 18G一次性使用活检针、Co-Axial introducer Needle 17G同轴引导活检针,美国COOK DBBN-13-10.0-M2 13G骨活检注射针。
1.2.2 方法 半自动针组在CT引导下使用16G半自动切割活检针进行取材;全自动针组在CT引导下使用18G全自动切割活检针进行取材。收集已行CT引导下经皮胰腺占位病变穿刺活检患者的临床资料、手术影像学资料、手术记录及病理结果。分析术中患者手术体位、穿刺入路、穿刺方法等,记录术中是否经过脏器、是否经过胰腺周围间隙、是否经过椎体、是否采用钝性分离技术、是否采用生理盐水拓宽穿刺路径等。通过手术图像分析术后是否出现并发症,通过操作记录组织条数和术中、术后症状。
病灶位于钩突23例,胰头34例,胰体59例,胰尾39例;经前入路86例,侧方入路41例,后入路28例;通过经脏器法、经间隙法(胃肠间隙、血管间隙、脾胃间隙、肾周间隙)、经椎体穿刺法、拓宽路径法等的灵活应用。155例患者均成功获取组织标本,所有标本均符合病理取材要求,手术成功率为100.00%。半自动针组共获取115条组织,组织标本平均长(1.50±0.43) cm,其中89例(87.25%)病灶仅1次切割活检,13例(12.75%)病灶进行2次切割活检。全自动针组共获取96条组织,组织标本平均长(2.00±0.38) cm,其中43例(81.13%)病灶进行两次切割活检,10例(18.87%)病灶进行1次切割活检。见图1、图2及表1。

图1 经椎体穿刺法穿刺针通过椎体(长箭头)抵达胰腺病灶(短箭头)活检。
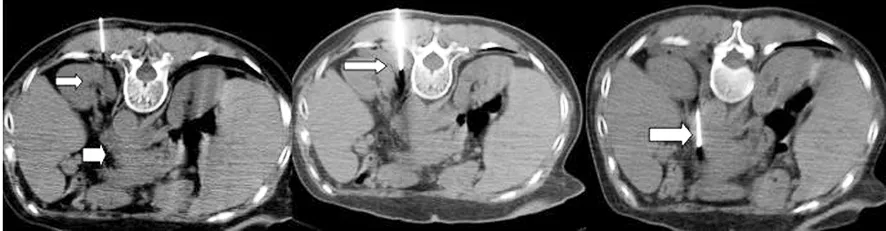
图2 拓宽路径法 胰腺占位(短粗箭)俯卧位路径被肾脏(细短箭)遮挡,向肾周间隙(长细箭)注入生理盐水拓宽路径,抵达靶病灶(粗长箭头)活检。
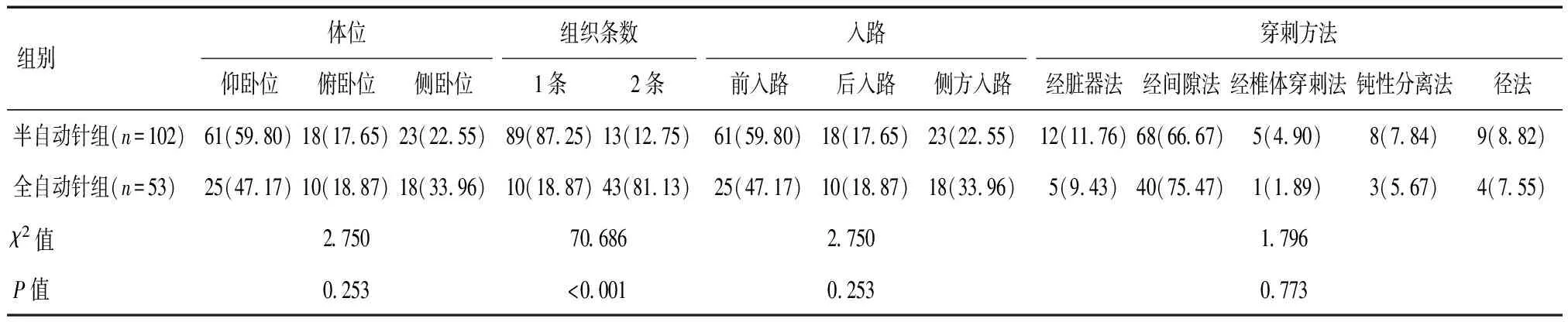
表1 两组患者胰腺占位病变术中情况[n(%)]
1.3 最终判断标准
后续经外科手术治疗者,以术后病理结果作为最终诊断。未经外科手术治疗者,经临床随访1年以上结果为最终诊断,若1年内病情进展死亡或未死亡但影像学提示病灶增大、增多或有新发病灶出现者均判定恶性;随访1年病灶无进展且患者一般情况良好者则判定为良性[5]。
1.4 统计学分析
应用SPSS23.0软件进行数据处理与分析。计数资料以[n(%)]表示,组间比较采用独立样本χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 病检结果
半自动针组穿刺病理结果提示恶性病变80例,良性病变22例,其中1例为胰腺组织,与术后病理诊断吻合;假阴性结果2例,其中1例活检诊断胰腺炎、1例活检为胰腺组织,手术病理诊断均为胰腺癌,其余病例穿刺病理与手术病理符合;综合病理、肿瘤标志物、随访患者一般情况及影像学资料等,活检病理诊断与手术病理和临床诊断符合率为98.04%。全自动针组穿刺病理结果提示恶性病变45例,良性病变8例,其中1例为胰腺组织,与术后病理诊断吻合;假阴性结果1例,活检为慢性炎,手术病理诊断为胰腺癌,其余病例穿刺病理与手术病理符合;综合病理、肿瘤标志物、随访患者一般情况及影像学资料等,活检病理诊断与手术病理和临床诊断符合率为98.11%。两组诊断准确率比较,差异无统计学意义(χ2=0.001,P=0.975)。见表2及表3。

表2 两组患者CT引导下穿刺活组织病理诊断结果(例)
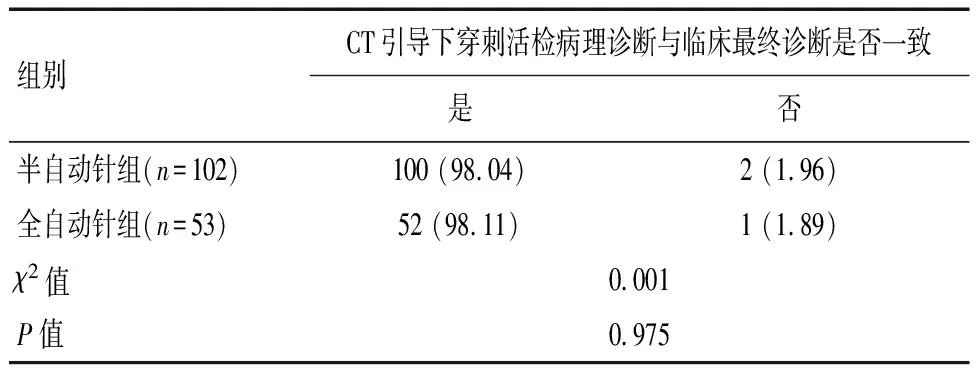
表3 两组胰腺占位病变CT引导下穿刺活检病理诊断与临床最终诊断一致率比较[n(%)]
2.2 并发症
半自动针组2例患者术后出现腹膜反应,给予10 mg地塞米松肌注后缓解,8例患者术后出现轻微上腹部疼痛,嘱其平卧休息,2~4 h缓解,5例患者术后出现胰腺周围少量渗血,3 h后复查CT胰腺周围渗血无增加;总体并发症发生率为14.71%。全自动针组1例患者术后出现胰腺炎表现即轻微腹痛、腹部压痛及血尿淀粉酶升高,血象正常,禁食禁水、兰索拉唑、生长抑素等处理3 d后上述症状、体征消失,复查血尿淀粉酶正常;1例患者术后出现腹膜反应,2例患者术后出现轻微上腹部疼痛,3例患者术后出现胰腺周围少量渗血,处理方法均同半自动组;1例胰腺占位合并梗阻性黄疸、胰管扩张患者术后出现剧烈腹痛,间断予以吗啡注射液10 mg 皮下注射后疼痛在术后2 d缓解,期间多次扫描CT未见胰腺周围渗血、渗液,考虑患者术后剧烈腹痛的原因与穿刺后胆汁、胰液渗出刺激腹膜有关;总体并发症发生率为15.09%。两组其余患者无重症胰腺炎、腹膜炎、大出血及胃肠道穿孔等严重穿刺并发症发生。两组总并发症发生率比较,差异无统计学意义(P>0.05)。见表4。

表4 两组患者CT引导下穿刺活检术后并发症发生情况的比较[n(%)]
3 讨论
对胰腺占位病变的术前诊断主要依靠超声内镜引导下细针抽吸及经皮穿刺活检、CT引导下经皮穿刺活检和腹腔镜取活检等[6-8]。B型超声(包括超声内镜)易受气体及距离衰减性影响,对于胰腺深部病变经常观察不清,且当胃肠道胀气严重时,大量气体会严重影响图像质量,进而影响医师对穿刺位置的判断,导致穿刺失败,此外需要细胞病理学家和技能娴熟的内镜医师配合才能提高诊断准确率。
CT具有较好的空间分辨率及密度分辨率,可清楚显示病灶大小、位置及其与相邻结构的空间关系,精确引导穿刺进针,较超声具有明显优势,本文依赖于精准CT图像引导,活检手术成功率100.00%,不受占位病变所处胰腺解剖部位以及胰腺周围气管组织的遮挡干扰。根据不同的穿刺针有细针抽吸活检(fine needle aspiration,FNA)和粗针穿刺活检(core needle biopsy,CNB),FNA主要用于超声引导下胰腺病变穿刺活检,但组织量偏少,临床诊断存在困难。CNB又分半自动针穿刺活检和全自动针穿刺活检,使用半自动针若想获取多条组织需多次进针,而全自动针在获取多条组织方面有一定优势,本研究显示半自动针组89例(87.25%)病灶仅1次切割活检、全自动组43例(81.13%)病灶进行了两次切割活检,组织量越多为后续病理诊断更有帮助,即也为后续多项免疫组化和基因测序提供了保障,但在费用方面半自动针更经济实惠。所以,在临床工作中需根据患者的病灶位置、大小、病灶与周围血管和组织器官的关系、穿刺路径、患者的经济状况等综合考量选择最适合患者的穿刺针进行胰腺占位病变穿刺活检。
胰腺病变通常位置较深,且受腹部呼吸运动及胃肠道蠕动影响,手术完成较困难,对操作者的技能要求较高。穿刺入路的选择需对病灶的具体情况进行综合分析,笔者建议前入路应作为首选入路,其次为侧方入路、后入路,路径选取以不经过器官为最佳,但在实际操作中,胰腺占位病变特别是胰头病变往往被周围器官所遮蔽,合理的穿刺路径和穿刺方法是可提高取材成功率和降低穿刺并发症的发生,本组活检资料并发症轻且少,依赖于这些方法的融会贯通[9]。本研究对穿刺方法总结如下:(1)经间隙法:经胃肠间隙、血管间隙、脾胃间隙、肾周间隙设计穿刺入路;(2)经脏器法:病变部位被完全遮挡,无法设计合理的进针部位时,可穿刺通过肝脏、胃、肠道等实质或空腔脏器;(3)经椎体穿刺法:通过椎体建立通道,对靶病灶进行取样;(4)拓宽路径法:当穿刺路径被重要结构遮挡时,为了减少损伤,在穿刺针经过间隙注入生理盐水或空气,拓宽穿刺路径;(5)钝性分离法:经肾脏或空腔脏器旁采用顿性分离的技术避免脏器穿刺损伤。
本研究手术成功率为100.00%,与CT引导下经皮胰腺穿刺活检的文献[10]报道类似,而高于超声引导下经皮胰腺穿刺活检87.2%~95.9%的手术成功率[11-13]。超声引导下(ultrasound guided,US-guided)经皮穿刺活组织检查(percutaneous needle biopsy,PNB)是获取组织的方法之一,具有实时监测可尽量避免重要脏器和血管、操作简单、成本低、无辐射等优势[5],但也有易受胃肠道气体、肋骨等骨性结果影响,并且由于胰腺为腹膜后器官,PNB潜在的并发症、缺点以及胰腺特殊的解剖位置等限制了该项技术的广泛开展。本研究在疾病构成上与Gruber-Rouh等[2]报道不同,本研究胰腺癌占比较高,半自动针组达73.53%,全自动针组达81.13%。不可否认假阴性病例的存在,常常需要联合影像和临床资料进行仔细甄别,特别是术中穿刺针是否抵达病灶或位于病灶区域,可避免假阴性病例的出现。本研究半自动针组患者总的并发症发生率为14.71%、全自动针组患者总的并发症发生率为15.09%,略高于文献[10,14]报道,但两组并发症发生率比较,差异无统计学意义。胰腺癌的5年生存率低于5.00%,对胰腺癌的早期筛查和诊断是临床工作重点,其恶性程度较高,约10.00%~20.00%可以实施手术切除,大部分胰腺癌发现较晚,无法行手术切除[15]。胰腺癌的早期诊断能使患者得到较好的临床获益,并且接受活组织检查的患者有更好的预后和更长的生存期[16-17]。目前应用于临床的不可逆电穿孔[18]、微波[19]、放射性粒子[20]对于中晚期胰腺癌均取得较好的临床疗效,这些局部治疗方案实施的前提均需要明确病理学诊断,本文总结的方法可以提高胰腺癌的鉴别能力,同时对胰腺癌局部治疗联合其它全身治疗方案提供依据。
综上,CT引导下经皮胰腺占位病变16G半自动针切割活检和18G全自动针切割活检诊断准确性均较高,是安全、可行的诊断方法,对胰腺占位病变的良恶性具有较好鉴别能力,通过本文介绍的穿刺路径设计和穿刺方法的灵活应用,手术成功率100.00%,并发症发生率低,临床上可根据胰腺占位病变的位置、大小、病灶与周围结构的关系等选择合适的穿刺针,以便患者获益更大。
