心肌梗死溶栓危险指数、全身免疫炎症指数及营养控制状态评分对急性心肌梗死介入治疗预后的预测价值
2023-07-15李延民冯艳魏燕云王献忠
李延民,冯艳,魏燕云,王献忠
(邯郸市第一医院,1.心内科;2.检验科;3.新生儿科,河北 邯郸 056000)
急性心肌梗死(acute myocardial infarction,AMI)指冠状动脉急性、持续性缺血缺氧所引起的心肌坏死,是最常见的死亡原因之一[1-2]。经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)是目前治疗AMI的主要方式之一,但术后可能发生不良心血管事件,不利于术后恢复,增加经济及医疗负担[3]。研究[4]表明,全面风险评估能够在一定程度上改善患者预后,提高其生活质量、降低再入院风险及医疗支出。心肌梗死溶栓危险指数(thrombolysis in myocardial infarction risk index,TRI)主要用于评估急性冠脉综合征患者病情严重程度[5]。全身免疫炎症指数(systemic immune-inflammation index,SII)是一种基于外周淋巴细胞、中性粒细胞和血小板计数的综合指标,是癌症患者强有力的预后指标[6]。营养控制状态(Controlling nutritional status,CONUT)评分是一种易于测量的工具,用于根据血清白蛋白浓度、总胆固醇水平和淋巴细胞计数对营养状况进行早期检测和持续监测[7-8]。炎症状态、免疫状况和营养状态与AMI患者预后密切相关,SII可反映局部免疫反应和全身炎症状况,CONUT评分可用于提示机体营养不良程度,但SII、CONUT评分在AMI患者中应用较少,且与TRI三者联合应用尚未见报道。本研究旨在探讨TRI、SII、CONUT评分及三者联合对AMI患者PCI术后1年内预后不良的预测效能。
1 资料与方法
1.1 一般资料
选取2020年7月至2021年6月邯郸市第一医院收治的182例行PCI治疗的AMI患者为研究对象,根据随访1年不同预后将患者分为预后良好组(n=143)和预后不良组(n=39)。本研究经院伦理委员会审核批准,患者及家属知情同意。纳入标准:(1)符合AMI诊断标准[9];(2)符合PCI治疗指证,且行PCI治疗成功;(3)治疗依从性好;(4)临床资料完整。排除标准:(1)住院治疗期间死亡或随访缺失者;(2)合并其他心脏疾病者或肝肾等重要脏器功能严重不全者;(3)合并恶性肿瘤、血液系统、免疫系统疾病;(4)存在局部或全身性感染者;(5)严重精神类疾病者。
1.2 方法
1.2.1 一般资料收集 包括年龄、性别、体质量指数(BMI)、吸烟及饮酒情况、是否合并高血压或糖尿病或冠心病、心率、Killip分级、收缩压(SBP)、实验室指标(血清白蛋白、总胆固醇、淋巴细胞计数、血小板计数、中性粒细胞计数),计算TRI、SII、CONUT。其中TRI=[心率×(年龄/10)2]/SBP;SII=中性粒细胞计数×血小板计数/淋巴细胞计数。CONUT具体评分标准如下:血清白蛋白≥35 g/L记0分、30~34 g/L记2分、25~29 g/L记4分、<25 g/L记6分;总淋巴细胞计数≥1 600个/mL记0分、1 200~1 599个/mL记1分、800~1 199个/mL记2分、<800个/mL记3分;总胆固醇≥4.65 mol/L记0分、4.54~3.62 mol/L记1分、2.58~3.61 mol/L记2分、<2.58 mol/L记3分,CONUT总分评分为上述3项分数之和。
1.2.2 预后评估 随访1年进行评估。1年内出现再发心肌梗死、卒中、血运重建、支架内血栓形成及全因死亡为预后不良。
1.3 观察指标
(1)影响AMI患者行PCI治疗预后不良的单因素;(2)影响AMI患者行PCI治疗预后不良的多因素;(3)TRI、SII、CONUT对AMI患者行PCI治疗后预后不良的预测效能。
1.4 统计学分析
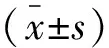
2 结果
2.1 影响AMI患者行PCI治疗预后不良的单因素
单因素分析显示,两组患者性别、吸烟情况、饮酒情况、合并高血压或冠心病情况及总胆固醇水平比较,差异无统计学意义(P>0.05);年龄、体质量指数(BMI)、合并糖尿病情况、Killip分级、心率、SBP、血清白蛋白、淋巴细胞计数、血小板计数、中性粒细胞计数、TRI、SII、CONUT评分比较,差异有统计学意义(P<0.05)。见表1。
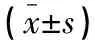
表1 影响AMI患者行PCI治疗预后不良的单因素分析
2.2 影响AMI患者行PCI治疗预后不良的多因素
根据AMI患者PCI治疗后1年内预后情况赋值:赋值1=预后不良,0=预后良好。以单因素有统计学差异的因素为自变量赋值:糖尿病以0=否、1=是;Killip分级以0=Ⅰ~Ⅱ 级、1=Ⅲ~Ⅳ 级赋;其余指标均以实际值赋值。采用逐步后退法,α入选=0.05、α剔除=0.10。Logistic回归分析显示,共7个变量被保留至方程中,其中心率、中性粒细胞计数、TRI、SII、CONUT评分是AMI患者行PCI治疗预后不良的风险因素(OR>1,P<0.05);血清白蛋白、淋巴细胞计数是保护因素(OR<1,P<0.05)。见表2。
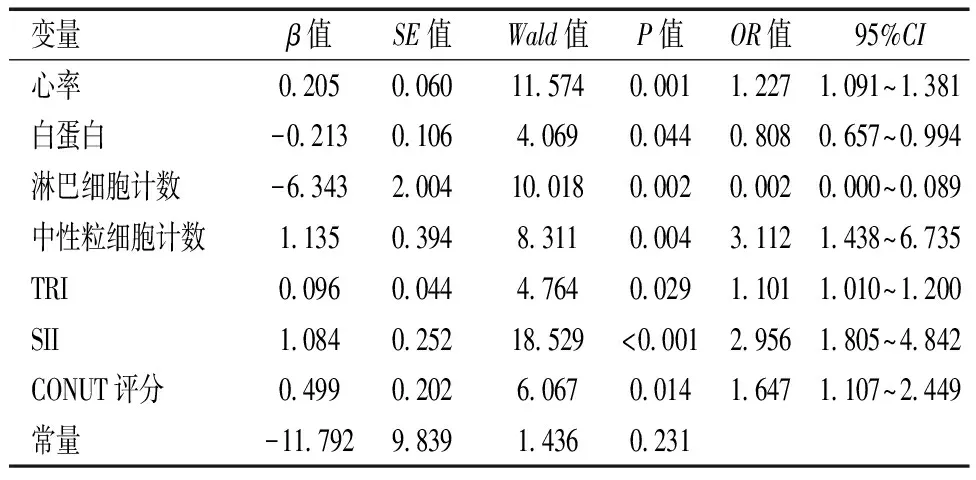
表2 影响AMI患者行PCI治疗预后不良的多因素分析
2.3 TRI、SII、CONUT对AMI患者行PCI治疗后预后不良的预测效能
ROC分析结果显示,当TRI≥35.366时,预测AMI患者行PCI治疗预后不良的曲线下面积(AUC)为0.717,敏感度为61.5%、特异度为72.7%;当SII≥10.558×102时,AUC为0.841,敏感度为76.9%、特异度为90.9%;当CONUT≥6.500分时,AUC为0.744,敏感度为66.7%、特异度为85.3%;三者联合诊断的AUC为0.899,敏感度为84.6%、特异度为92.3%。见表3及图1。
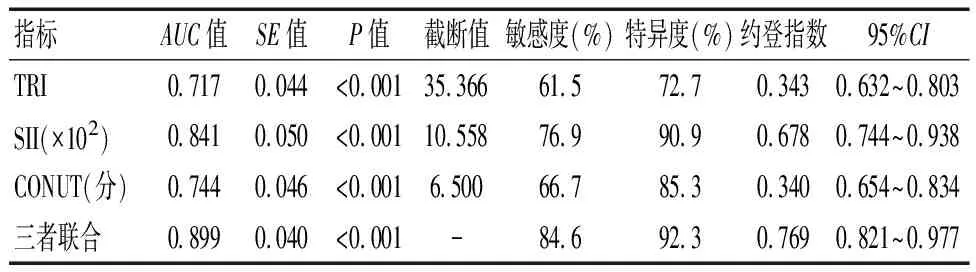
表3 TRI、SII、CONUT对AMI患者行PCI治疗预后不良的预测效能
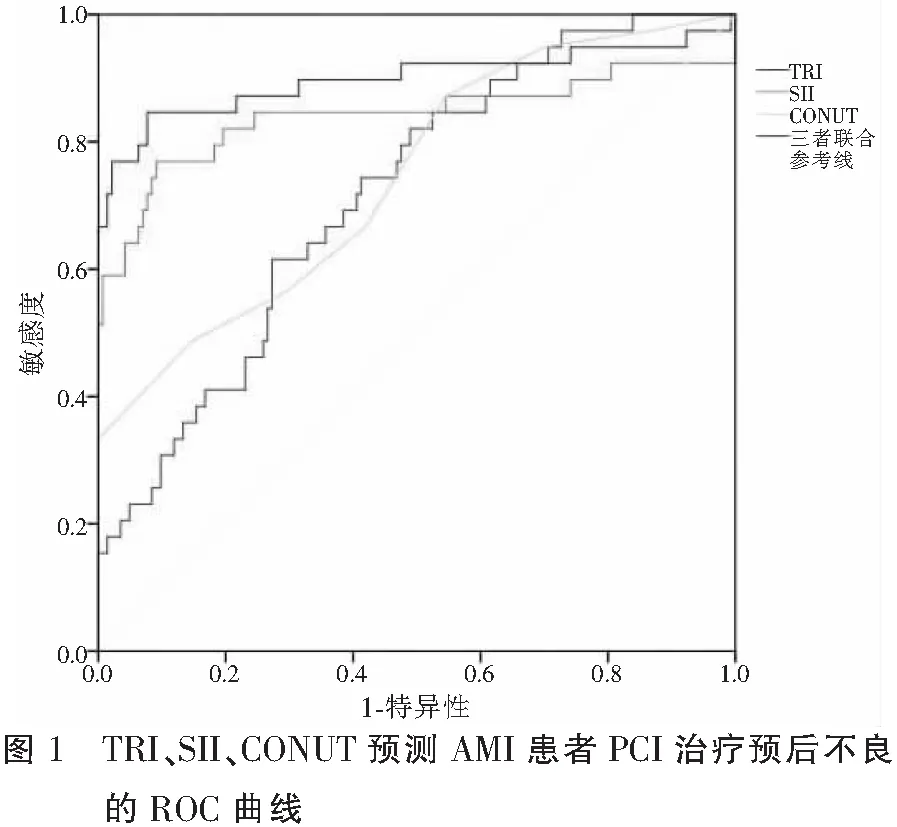
3 讨论
冠状动脉疾病及其导致的AMI仍是目前全球范围内死亡的重要原因之一[10]。动脉粥样硬化斑块破裂后的一系列血栓性事件导致冠状动脉阻塞,中断心肌的血液供应和氧气供应,从而导致AMI,AMI后的心肌坏死会导致心力衰竭、心肌破裂或心律失常,严重威胁患者生命[11]。AMI的主要治疗方式包括纤维蛋白溶解、冠状动脉旁路移植术和PCI等[12]。本研究182例患者中,预后不良发生率为21.43%(39/182),提示有必要评估其风险因素,尽早采取干预措施以改善患者预后。本研究结合单因素及多因素分析发现,心率、中性粒细胞计数是AMI患者行PCI后预后不良的风险因素(OR>1,P<0.05),血清白蛋白、淋巴细胞计数为保护因素(OR<1,P<0.05),与相关研究[13-14]基本一致。
本研究发现,除上述因素以外,TRI、SII、CONUT评分同为AMI患者行PCI后预后不良的风险因素(OR>1,P<0.05),且通过绘制ROC曲线发现,TRI、SII、CONUT评分对AMI患者行PCI后预后不良均有一定预测价值,且三者联合进一步提升了敏感度及特异度,其可能机制如下:(1)TRI的计算基于心率、年龄、SBP,其中心率加快可能与迷走神经兴奋性下降相关,可能增加快速型心律失常风险;年龄较大的AMI患者,心脏及心血管系统解剖与生理改变、冠状动脉病变更为广泛、多合并微血管阻塞,术后不良心血管事件风险较高[15-16];SBP水平低提示机体可能存在疼痛刺激、冠状动脉灌注损伤、组织灌注不足、交感神经系统活性亢进等情况,进而引起心脏负荷增加,心血管疾病风险相应增加[17]。(2)AMI后炎症反应频繁,可能加重缺血再灌注损伤,导致梗死面积增大和预后不良[18]。炎症状态可能是反映其预后情况的新思路,且近年来研究发现其与涉及动脉粥样硬化和炎症等机制的心血管疾病相关[19]。SII中的3项指标分别代表3种重要的免疫反应途径,即中性粒细胞反映的炎症、由血小板反映的血栓、由低淋巴细胞反映的机体应激反应[20],因此SII可作为反映局部免疫反应和全身炎症新的炎症标志物,其水平较高与心血管疾病风险增加、预后不良相关。(3)营养状况与多种疾病患者预后密切相关。CONUT评分中的血清白蛋白浓度、总胆固醇水平、淋巴细胞计数分别对应蛋白质储备情况、热量消耗情况以及免疫防御情况,CONUT评分越高提示营养不良程度越高,不但可引起体重下降还能导致机体免疫功能减退,具体表现为易疲劳、呼吸及吞咽困难、活动耐量降低等症状,并可能增加心血管疾病风险[21]。
综上,AMI患者行PCI治疗预后不良受较多因素影响,可将TRI、SII、CONUT评分联合检测作为预测AMI患者行PCI后预后不良的辅助手段,值得临床推广应用。
