补阳还五汤对重型颅脑损伤的疗效分析
2023-07-11靳清刘云宾陈孝峰
靳清,刘云宾,陈孝峰
桂林市中西医结合医院颅脑外科,广西桂林 541004
重症颅脑损伤属于临床神经外科常见危重症,具有致残率高、病死率高、病情变化速度快等特点,主要指的是暴力直接作用或者间接作用在头部,促使颅脑组织受损,包括脑组织挫裂伤、脑干损伤、颅内血肿及颅骨严重骨折等类型[1-2]。一旦患者合并存在呼吸衰竭、窒息、缺氧等情况,易加重病情恶化程度的同时,还会对患者生命安全造成影响,故而及时予以有效救治干预,确保患者呼吸道处于畅通状态,纠正其脑部缺氧情况,对提升患者抢救成功率起着积极意义[3-4]。目前,在治疗方面临床大多以营养神经、抗感染、抗休克、清创等方式施治,可抑制病情发展,然而整体疗效并不理想。近年来,基于中医理论不断推广及普及背景下,中医药因具有疗效确切、不良反应小、治疗费用低等优势,被广泛应用于各类疾病治疗中[5-6]。为有效提高临床治疗效果,本研究选择2018年1 月—2021年6 月桂林市中西医结合医院收治的78 例重型颅脑损伤患者为研究对象,探讨在重型颅脑损伤患者治疗中辅以中药补阳还五汤施治的价值。现报道如下。
1 资料与方法
1.1 一般资料
选择本院收治的78 例重型颅脑损伤患者为研究对象,以随机数表法分为对照组和观察组,每组39 例。对照组中男20 例,女19 例;年龄28~70 岁,平均(49.87±8.24)岁;受伤原因:交通事故伤20 例、跌落跌倒伤14 例、其他伤5 例。观察组中男22 例,女17 例;年龄30~70 岁,平均(50.78±8.62)岁;受伤原因:交通事故伤18 例、跌落跌倒伤15 例、其他伤6例。两组研究对象一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经本院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:中医满足《中医病证诊断疗效标准》中头部内伤诊断要求[7],西医满足《神经外科危急重症诊治指南》中有关颅脑损伤诊断要求[8];经临床实验室检查后明确为重型颅脑损伤;存在明显颅脑外伤史;GCS 格拉斯哥昏迷评分在3~8 分;遵循知情原则且同意参与研究;临床资料无缺失;预计生存时间超过72 h;无言语、精神及意识障碍。
排除标准:存在重大损伤或严重四肢损伤者;存在原发性心肺疾病者;治疗过程中死亡者;轻度颅脑损伤或者非颅脑损伤者;存在原发性精神障碍者;研究中途因其他因素退出者。
1.3 方法
对照组提供西医治疗,对于满足手术指征者入院后接受手术治疗;叮嘱患者卧床休息,予以吸氧治疗,确保呼吸道处于通畅状态;维持体内水电解质平衡,提供营养支持;将250 mL 甘露醇注射液(国药准字H20053865;规格:250 mL:50 g)以静滴方式注入,以快速脱水来降低患者颅内压;将300 mg 氨甲苯酸注射液(国药准字H32024041;规格:10 mL:100 mg)与浓度为0.9%的250 mL 氯化钠注射液充分混合后,以静滴方式施治,以此来促进凝血,避免形成纤维蛋白溶解酶;将30 mg 依达拉奉注射液(国药准字H20080592;规格:20 mL:30 mg)与250 mL 氯化钠注射液(浓度是0.9%)以静滴方式注入,以此来保护患者脑部神经组织。
观察组则对照组基础上联合中药补阳还五汤施治,药方:红花3 g、桃仁3 g、地龙3 g、川芎3 g、赤芍5 g、当归尾6 g 及黄芪120 g,以水煎煮,1 剂∕日,以口服或者经鼻饲方式服用。两组均持续接受21 d 治疗。
1.4 观察指标
(1)统计两组患者血液流变学指标。指标包括:全血高切黏度、全血低切黏度及血浆黏度,在施治前后以全自动血流变测试仪对各项指标进行检测;
(2)统计两组患者中医证候积分变化。①主症:感觉异常、舌㖞语謇、意识恍惚及活动不利,根据症状严重程度分别以0 分、2 分、4 分及6 分表示无、轻度、中度及重度;②次症:气短乏力、手足肿胀、面色淡白及头晕头痛,以0 分表示无、1 分表示轻度、2 分表示中度、3 分表示重度;
(3)统计两组患者临床表现。评价量表选取GCS 哥斯拉格昏迷评分法,指标包括:运动反应、语言反应及睁眼反应,每项总分为5 分,分值越高则显示临床表现越轻,意识状态恢复越好;
(4)统计两组患者激素水平变化。指标包括:促肾上腺皮质激素(adrenocorticotropic hormone,ACTH)、促甲状腺激素(thyrotropin thyroid stimulating hormone, TSH)及催乳素(prolactin,PRL)。
1.5 统计方法
采用SPSS 22.0 统计学软件处理数据,符合正态分布的计量资料以(±s)表示,进行t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者施治前后血液流变学指标对比
施治后,两组血液流变学指标水平较施治前明显下降,且观察组各项指标水平低于对照组,差异有统计学意义(P<0.05)。见表1。
表 1 两组患者施治前后各项血液流变学指标对比[(±s),mPa/s]
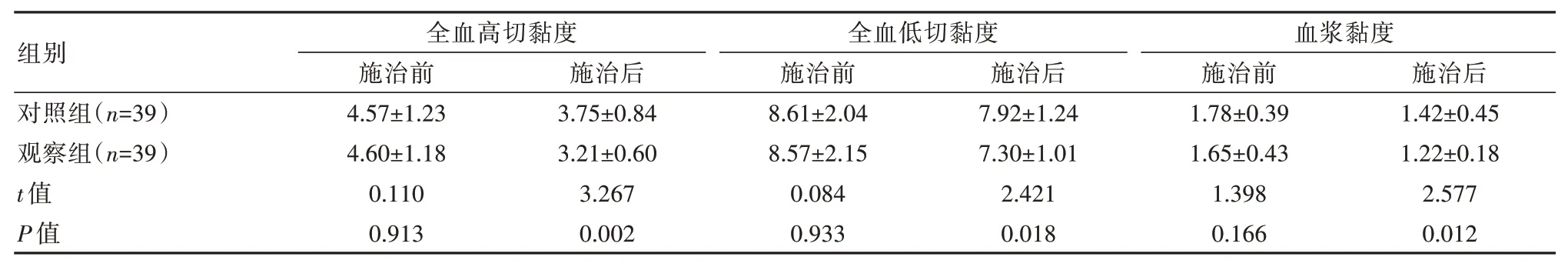
表 1 两组患者施治前后各项血液流变学指标对比[(±s),mPa/s]
组别对照组(n=39)观察组(n=39)t 值P 值全血高切黏度施治前4.57±1.23 4.60±1.18 0.110 0.913施治后3.75±0.84 3.21±0.60 3.267 0.002全血低切黏度施治前8.61±2.04 8.57±2.15 0.084 0.933施治后7.92±1.24 7.30±1.01 2.421 0.018血浆黏度施治前1.78±0.39 1.65±0.43 1.398 0.166施治后1.42±0.45 1.22±0.18 2.577 0.012
表 2 两组患者施治前后中医证候积分变化对比[(±s),分]
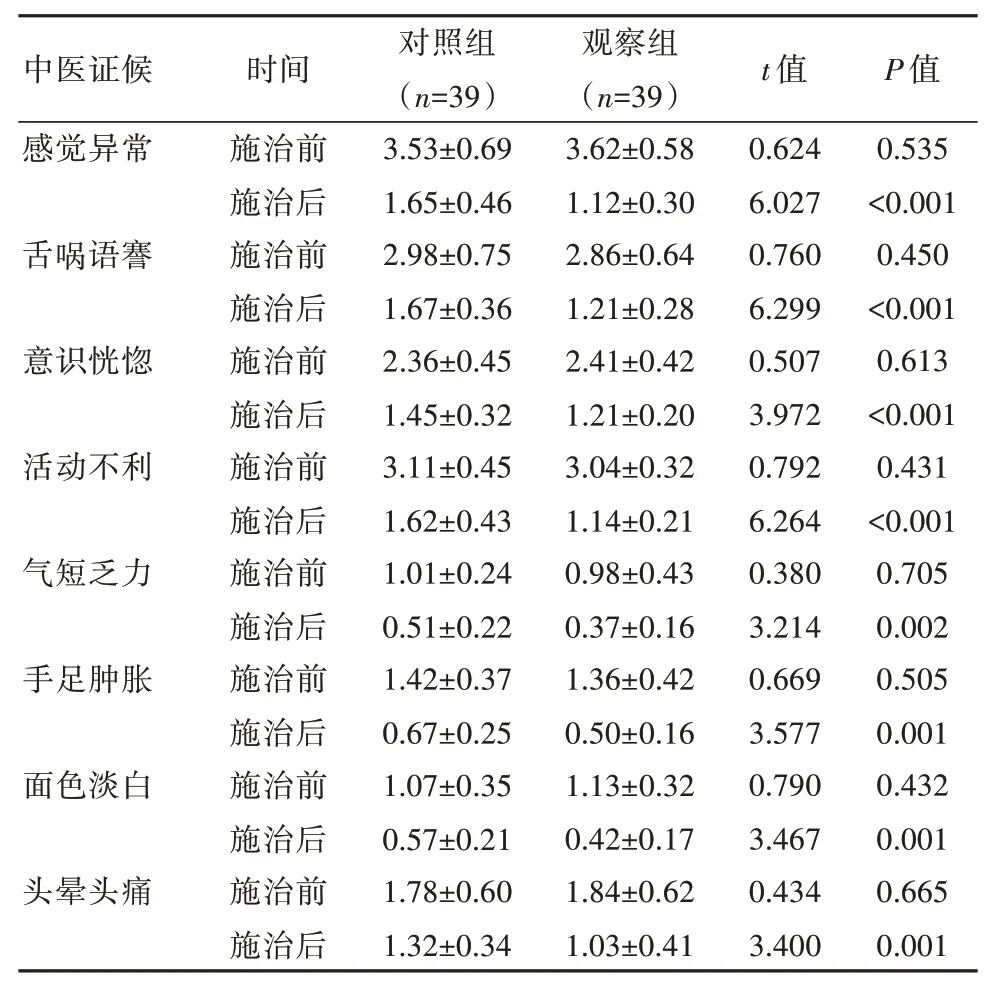
表 2 两组患者施治前后中医证候积分变化对比[(±s),分]
中医证候感觉异常舌㖞语謇意识恍惚活动不利气短乏力手足肿胀面色淡白头晕头痛时间施治前施治后施治前施治后施治前施治后施治前施治后施治前施治后施治前施治后施治前施治后施治前施治后对照组(n=39)3.53±0.69 1.65±0.46 2.98±0.75 1.67±0.36 2.36±0.45 1.45±0.32 3.11±0.45 1.62±0.43 1.01±0.24 0.51±0.22 1.42±0.37 0.67±0.25 1.07±0.35 0.57±0.21 1.78±0.60 1.32±0.34观察组(n=39)3.62±0.58 1.12±0.30 2.86±0.64 1.21±0.28 2.41±0.42 1.21±0.20 3.04±0.32 1.14±0.21 0.98±0.43 0.37±0.16 1.36±0.42 0.50±0.16 1.13±0.32 0.42±0.17 1.84±0.62 1.03±0.41 t 值0.624 6.027 0.760 6.299 0.507 3.972 0.792 6.264 0.380 3.214 0.669 3.577 0.790 3.467 0.434 3.400 P 值0.535<0.001 0.450<0.001 0.613<0.001 0.431<0.001 0.705 0.002 0.505 0.001 0.432 0.001 0.665 0.001
表 3 两组患者施治前后GCS 评分对比[(±s),分]

表 3 两组患者施治前后GCS 评分对比[(±s),分]
组别对照组(n=39)观察组(n=39)t 值P 值运动反应施治前2.37±0.58 2.41±0.62 0.294 0.769施治后3.84±0.75 4.62±0.54 5.271<0.001语言反应施治前1.80±0.45 1.79±0.51 0.092 0.927施治后3.24±0.61 3.94±0.58 5.194<0.001睁眼反应施治前1.08±0.31 1.12±0.29 0.588 0.558施治后2.75±0.38 3.22±0.54 4.445<0.001总分施治前6.14±0.91 6.23±0.84 0.454 0.651施治后9.23±0.86 10.54±0.79 7.006<0.001
表 4 两组患者施治前后各项激素指标水平对比(±s)
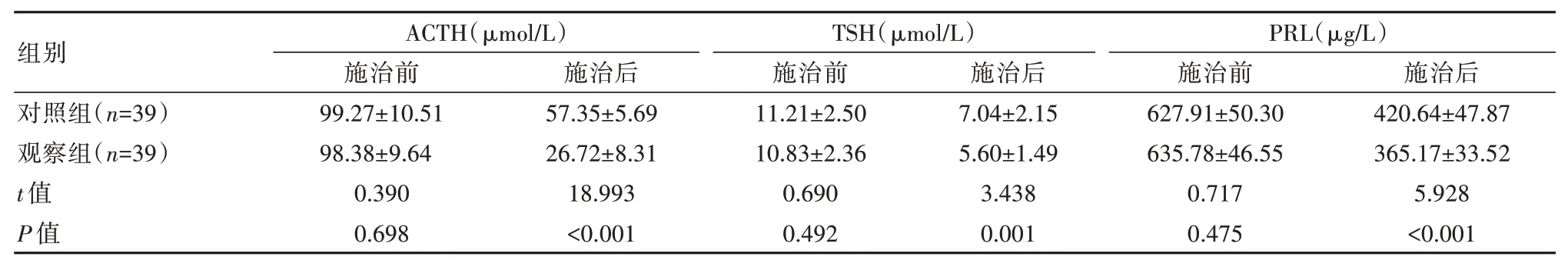
表 4 两组患者施治前后各项激素指标水平对比(±s)
组别对照组(n=39)观察组(n=39)t 值P 值ACTH(μmol∕L)施治前99.27±10.51 98.38±9.64 0.390 0.698施治后57.35±5.69 26.72±8.31 18.993<0.001 TSH(μmol∕L)施治前11.21±2.50 10.83±2.36 0.690 0.492施治后7.04±2.15 5.60±1.49 3.438 0.001 PRL(μg∕L)施治前627.91±50.30 635.78±46.55 0.717 0.475施治后420.64±47.87 365.17±33.52 5.928<0.001
2.2 两组患者施治前后中医证候积分对比
施治前,两组患者各项中医证候积分比较,差异无统计学意义(P>0.05);施治后,观察组各项指标评分较对照组更低,差异有统计学意义(P<0.05)。见表2。
2.3 两组患者施治前后GCS 评分对比
施治前,两组GCS 评分比较,差异无统计学意义(P>0.05);施治后,观察组总评分高于对照组,差异有统计学意义(P<0.05)。见表3。
2.4 两组患者施治前后各项激素指标水平对比
施治前,两组激素水平比较,差异无统计学意义(P>0.05);施治后,观察组各项指标水平低于对照组,差异有统计学意义(P<0.05)。见表4。
3 讨论
近年来,基于居民生活环境不断发生改变背景下,促使重症颅脑损伤发生率呈逐渐递增势态,具有较高致死率及致残率,严重影响到患者机体健康及生活质量[9-10]。随着医疗技术不断发展,在一定程度上降低了重型颅脑损伤患者病死率,但仍具有较高致残率,大部分患者经治疗干预后,易存在程度不同的偏瘫、意识障碍等后遗症,且继发卒中风险较高[11-12]。中医将重症颅脑损伤归于“脑髓损伤”范畴中,认为疾病发生是由于血瘀气滞所致,在治疗上应以疏通脑府淤血,确保血行通畅为主[13-14]。补阳还五汤源自《医林改错》内中风治疗名方,该方剂由当归、黄芪、川芎、桃仁等药物组成,其中黄芪作为君药可补益元气,当归尾作为臣药可活血通络不伤血,红花、桃仁、川芎及赤芍与当归尾共用,可增强活血祛瘀功效;地龙作为佐药可通经活络,全方补气不壅滞且活血不伤正,诸药合用可共奏瘀消、络通之功效[15-16]。本研究中,经比较西医治疗与联合中药补阳还五汤在重症颅脑损伤患者治疗中的施治效果差异性,结果发现施治后观察组的血液流变学指标水平低于对照组(P<0.05),证实以补阳还五汤辅助治疗,可降低血液流变学水平,实现改善微循环及降低颅脑组织再次受损的目的,这可能与补阳还五汤能够对多条脑缺血受损通路进行干预,进而起到抑制炎症反应、降低氧化应激等作用,有利于神经细胞恢复;观察组感觉异常积分、舌㖞语謇积分、意识恍惚积分、活动不利积分、气短乏力积分、手足肿胀积分、面色淡白积分、头晕头痛积分,低于对照组,证实西医联合补阳还五汤可显著改善各项中医证候,加快神经功能恢复速度,这可能与拮抗颅脑损伤应激反应及炎症反应,调节神经递质等因素有关;观察组施治后ACTH、TSH 及PRL 水平低于对照组(P<0.05),证明在西医治疗基础上加入补阳还五汤,可有效降低机体下丘脑-垂体激素,对体内代谢水平进行有效调节,减少应激反应的同时,还能提升机体对内分泌水平的调节作用,有利于恢复及维持机体内环境处于稳定状态,进一步减少异常激素的释放,帮助物质代谢尽快恢复正常,最终对神经内分泌失衡情况进行有效调节[17]。汝觅禄等[18]经观察“补阳还五汤加味内服联合穴位贴敷辅助治疗重型颅脑损伤后昏迷90 例临床观察”发现治疗组治疗后GCS 评分(10.52±0.88)分,高于对照组(9.43±0.96)分,与本研究结果中,观察组施治后GCS 评分高于对照组(P<0.05)结论一致,证实联用中西医结合疗法施治,还能起到改善病患预后质量作用。
综上所述,对于重型颅脑损伤患者的治疗,联合以西医及中药补阳还五汤施治,可取得理想治疗效果。
