腹膜透析相关性腹膜炎患者发生多重耐药菌感染的危险因素与临床结局
2023-07-05李媛媛吴永贵
李 慧,李媛媛,张 培,吴永贵
腹膜透析(peritoneal dialysis, PD)作为一种高质量、低成本的透析方式,是目前治疗终末期肾病的主要肾脏替代疗法。腹膜透析相关性腹膜炎(peritoneal dialysis associated peritonitis, PDAP)是PD常见并发症,是PD患者死亡及退出腹透的主要原因,其发病率和病死率均较高[1]。抗生素耐药性已成为公认的全球公共卫生问题。2012年一次国际会议提出了多重耐药 (multidrug-resistant, MDR)的临时标准定义,即对三类或三类以上抗菌药物中的每一类抗菌药物至少一种药物获得性不敏感[2]。
目前关于PDAP患者致病菌耐药性的研究大多数侧重于产超广谱β内酰胺酶细菌或其他特定耐药机制,而尚未有文献报道以MDR作为一个广泛群体来研究PDAP患者感染MDR菌的危险因素及其对临床结局的影响。该研究旨在为临床工作中PDAP患者经验性抗生素的选择提供依据,同时加强易感因素的控制,从而改善临床结局。
1 材料与方法
1.1 病例资料回顾性收集2018年7月1日—2021年11月1日在安徽医科大学第一附属医院肾内科收治的296例PDAP患者资料。将腹透液培养阳性的208例患者中符合纳入排除标准的121例单一细菌感染的PDAP患者根据致病菌是否为MDR菌分为MDR组及非MDR组,比较两组之间的人口统计学、临床特征以及其他实验室数据,包括年龄、性别、原发肾病、基础疾病(糖尿病、高血压)、感染腹膜炎次数、透析时间、每日透析液葡萄糖暴露量、发病前3个月广谱抗生素使用以及血白细胞计数、血红蛋白、血小板、白蛋白、脂蛋白 (a)等相关实验室指标。
1.2 诊断标准至少符合下列3项条件中的2项即可诊断为PDAP:① 腹痛和(或)透出液浑浊,伴或不伴发热;② 透出液白细胞计数>100×106/L(留腹时间至少2 h),其中多形核细胞>50%;③ 透出液培养阳性。难治性腹膜炎定义为经合理抗生素治疗5 d后腹膜炎症状仍未有效控制或透出液白细胞计数持续>100×106/L。腹膜炎复发是指上一次腹膜炎痊愈后4周内再次发生,致病菌相同或培养阴性的腹膜炎。腹膜炎再发是指上一次腹膜炎痊愈后4周内再次发生,但致病菌不同的腹膜炎。腹膜炎重现是指上一次腹膜炎痊愈后4周之后再次发作,致病菌相同的腹膜炎[3]。
1.3 纳入与排除标准纳入标准:① 符合PDAP诊断标准;② 年龄18~90岁;③ 于安徽医科大学第一附属医院行腹膜透析置管术并规律腹膜透析、定期随访者;④ PD方式为持续非卧床腹膜透析(CAPD);⑤ PD治疗时间持续大于3个月。排除标准:① 近期发生过急性心脑血管事件;② 合并其他部位严重感染者;③ 有活动性肿瘤或既往有肿瘤病史;④ 同时进行血液透析或肾移植术后;⑤ 院外已启动抗生素治疗;⑥ 病例资料不完整。该研究方案经安徽医科大学第一附属医院医学伦理委员会批准(PJ2022-05-08)。
1.4 标本留取及病原菌检测对所有纳入研究的PDAP患者入院当天在使用抗生素之前,采用无菌操作法及时留取第1袋浑浊透出液并在6 h内送检。标本送检腹透液白细胞计数和分类、革兰染色及病原体培养(5~10 ml 透出液接种于血培养瓶中)。微生物学检测包括分离株鉴定、药敏试验,均在安徽医科大学第一附属医院检验科进行。

2 结果
2.1 透出液致病菌培养结果在研究期间,214例患者经历了296次PDAP发作,其中88例培养阴性,致病菌培养阳性率为70.3%(208/296)。培养阳性者中11例为混合感染,2例为真菌感染,195例为单一细菌感染。单一细菌感染者中MDR感染占57.4%(112/195),非MDR感染占36.9%(72/195),无药敏结果者占5.6%(11/195)。该中心PDAP患者MDR感染的发生率为37.8%(112/296),剔除培养阴性的患者后,其发生率为53.8%(112/208)。根据纳入排除标准,最终有121例单一细菌感染的PDAP患者被纳入研究。
2.2 单一细菌感染的PDAP病原体分布情况在121例单一细菌感染的PDAP中,以革兰阳性菌感染为主,透出液标本中分离出的最常见的病原体为葡萄球菌、链球菌、大肠杆菌。MDR组中大多数为革兰阳性菌感染,其中又以表皮葡萄球菌最常见。非MDR组中革兰阳性菌感染比例稍低于MDR组,最常见的分离病原体是链球菌,其次为葡萄球菌、大肠埃希菌。见表1。
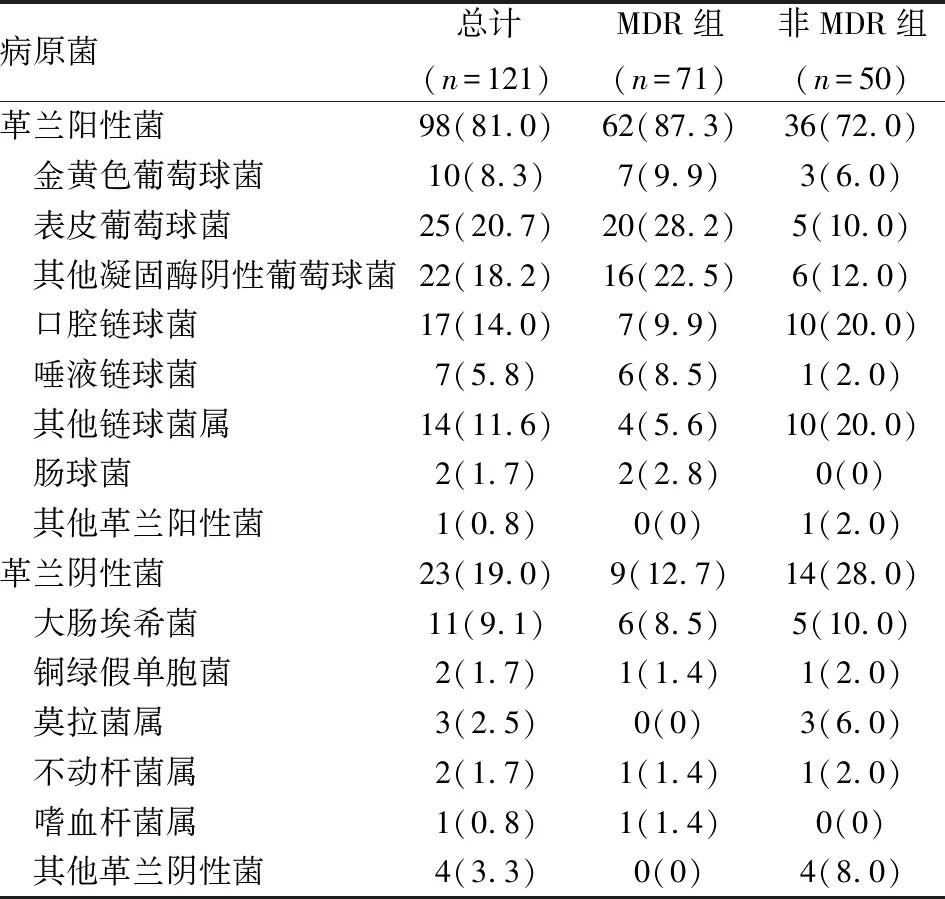
表1 PDAP患者腹透液标本中病原菌分类和百分比[n(%)]
2.3 MDR革兰阳性菌的药敏结果62株MDR革兰阳性菌对青霉素、红霉素和克林霉素的总体耐药率均大于50%,对头孢曲松、左氧氟沙星的总体耐药率均大于30%。另一方面,其对替加环素、庆大霉素和复方新诺明相对敏感。所有MDR革兰阳性菌都对万古霉素和利奈唑胺敏感。见表2。

表2 62株MDR革兰阳性菌对11种抗生素耐药性[n(%)]
2.4 MDR革兰阴性菌的药敏结果9株MDR革兰阴性菌对氨苄青霉素/舒巴坦的总体耐药率大于50%,对头孢唑林、头孢呋辛、庆大霉素、环丙沙星的总体耐药率均大于30%。但对第三、四代头孢菌素、美罗培南、阿米卡星相对敏感,其总体耐药率均小于15%。并且所有MDR革兰阴性菌都对替加环素敏感。见表3。

表3 9株MDR革兰阴性菌对12种抗生素耐药性[n(%)]
2.5 PDAP患者发生MDR感染的单因素分析该研究将121例单一细菌感染的PDAP患者根据致病菌是否为MDR菌分为MDR组及非MDR组。MDR组中男性比例、革兰阳性菌感染比例、发病前3个月使用广谱抗生素5 d以上者比例均高于非MDR组(均P<0.05)。MDR组的每日透析液葡萄糖暴露量、脂蛋白(a)水平、血小板/白蛋白比值均高于非MDR组(均P<0.05)。而原发病为多囊肾、透析时间、感染腹膜炎次数等指标在两组间未见显著性差异。见表4。

表4 PDAP患者发生MDR感染的单因素分析
2.6 PDAP患者发生MDR感染的多因素二分类因变量Logistic回归分析将单因素分析中P<0.05的影响因素代入多因素二分类因变量Logistic回归方程,结果显示PDAP发病前3个月内使用广谱抗生素5 d以上、革兰阳性菌感染、较高的脂蛋白(a)水平、较高的血小板/白蛋白比值是PDAP患者发生MDR感染的独立危险因素(均P<0.05)。见表5。
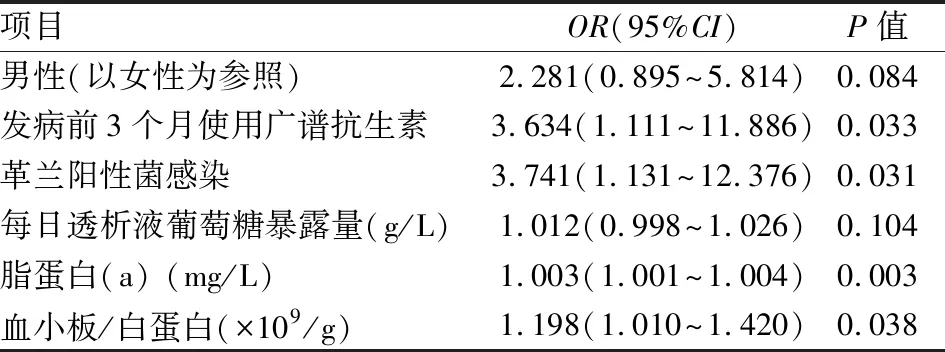
表5 PDAP患者发生MDR感染的多因素二分类因变量Logistic回归分析
2.7 两组患者临床结局比较MDR组难治性腹膜炎发生率(29.6%)高于非MDR组(12.0%)(χ2=5.229,P=0.022);重现性腹膜炎发生率(16.9%)也高于非MDR组(4.0%)(χ2=4.773,P=0.029),差异有统计学意义。但MDR组临床治愈率、导管拔除率、复发或再发率、死亡率与非MDR组相似,差异无统计学意义。见表6。
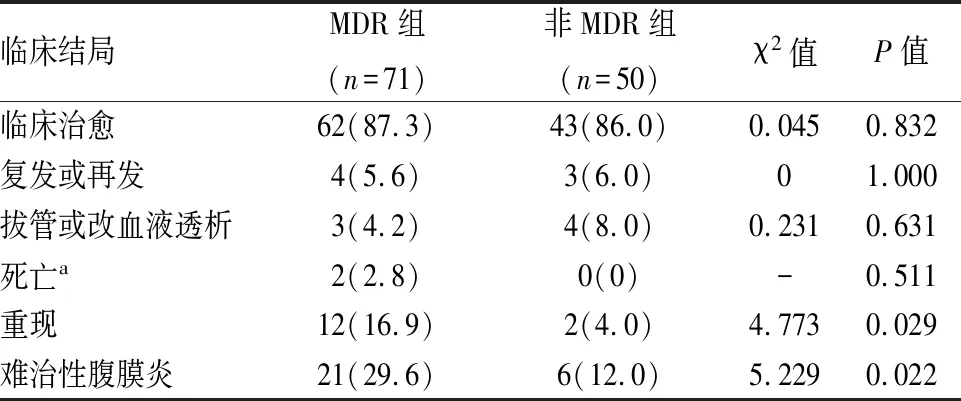
表6 两组患者临床结局比较[n(%)]
3 讨论
该研究透出液致病菌培养阳性率与ISPD 2022更新版PDAP治疗指南要求的培养阳性率(>85%)相比偏低[3],因此需要通过改进方法来提高细菌培养的阳性率。该研究中单一细菌感染的PDAP患者以革兰阳性菌感染为主[4-5],最常见的致病菌为葡萄球菌,与最近的研究结果一致[1]。其中MDR组以主要见于接触污染病例的表皮葡萄球菌为代表,表明迫切需要提高患者无菌技术培训的质量[6]。
该中心培养阳性的PDAP患者中MDR感染发生率较高,因此根据该中心MDR菌的耐药性特点选择合适的抗生素进行早期经验性抗感染治疗至关重要。可推荐万古霉素或利奈唑胺联合第三或第四代头孢菌素或氨基糖苷类或碳青霉烯类进行初始治疗。
该研究表明PDAP发病前3个月内使用广谱抗生素5 d以上、革兰阳性菌感染、较高的脂蛋白(a)水平、较高的血小板/白蛋白比值是PDAP患者发生MDR感染的独立危险因素。既往有研究[7]表明抗生素暴露史与MDR感染之间存在关联,包括尿路感染、腹腔内感染、肺部感染等。可能是抗生素的使用改变了体内菌群分布并诱发了耐药菌株的产生。因此,应尽量减少不必要的广谱抗生素使用。脂蛋白(a)被认为具有促炎、促血栓形成和抗纤维蛋白溶解的作用[8]。Zhong et al[9]研究推测脂蛋白(a)可能通过促进炎症反应的启动和放大进而导致MDR感染。血小板被认为在触发和加剧炎症中发挥作用[10]。大量研究[11]表明低水平的血清白蛋白与PDAP的发生有关。Yang et al[12]研究表明血小板/白蛋白比值是PD患者技术失败和死亡的潜在危险因素。较高的血小板/白蛋白比值的患者可能处于高炎症状态及营养不良的情况,两者相互影响,导致恶性循环。另外先前的一项研究[13]表明,革兰阳性病原体可以对几乎所有临床可用的抗菌药物产生耐药性,故革兰阳性菌相较革兰阴性菌可能更易出现MDR菌株。单因素分析中MDR组中男性比例、每日透析液葡萄糖暴露量均较非MDR组高。男性患者依从性相对女性患者稍差,容易发生PD相关导管感染及PDAP,可能与发生MDR感染风险增加相关。高透析液葡萄糖暴露量导致患者糖代谢紊乱发生率升高,易发生各种感染性疾病,而经常使用抗生素易诱发细菌耐药性的产生。但在多因素分析中上述两个变量差异无统计学意义。
MDR组发生难治性腹膜炎及重现性腹膜炎的风险高于非MDR组。既往有文献[14]显示难治性腹膜炎是PDAP患者退出PD的主要原因,可能导致残留感染影响PD再启动从而使得技术生存率低。有研究[15]表明重现性腹膜炎有导致腹膜炎进一步复发及重现的风险。
综上所述,由于PDAP患者中MDR感染的发生率较高,因此,临床工作中应及时识别并控制其危险因素,尽量降低MDR感染的发生,并尽早根据病原学分布及耐药性特点选用合适抗生素进行初始治疗,对减少难治性腹膜炎及重现性腹膜炎等不良临床结局的发生至关重要。
