老年腰椎椎管狭窄症患者发生腰椎术后失败综合征的危险因素
2023-07-03杨明坤刘泯邑贾新冬吴登普
杨明坤,刘泯邑,贾新冬,杜 涛,吴登普,张 旭
四川省巴中市中心医院脊柱外科,巴中 636000
腰椎椎管狭窄症(LSS)是导致腰痛或腰腿痛的常见原因之一[1-2],手术治疗方式主要分为传统开放手术和微创手术,无论采用哪种术式,充分的减压是解决症状的关键。不适合或没有条件行微创手术的患者,采用传统的后路腰椎椎间融合术(PLIF)治疗仍是很好的选择。有文献[3-6]报道,即使80 岁以上的患者,PLIF术后自评功能改善也与年轻患者相似。PLIF 术后部分患者存在遗留或复发的腰腿痛,这类症状被称为腰椎术后失败综合征(FBSS),发生率为5% ~ 40%[2-3],也有文献[4]报道FBSS 发生率高达75%。本研究分析了老年LSS 患者发生FBSS的危险因素,以期为老年LSS 患者的围手术期管理提供参考。
1 资料与方法
1.1 研究对象
纳入标准:①年龄≥65 岁;②根据临床症状和影像学表现[7]诊断为LSS;③经规范的非手术治疗后疗效欠佳;④采用PLIF 治疗;⑤随访时间≥6 个月。排除标准:①有脊柱翻修手术史;②非单纯LSS,如存在退行性脊柱侧凸(术前存在冠状面失衡)等;③随访资料不全。根据上述标准,纳入2016 年1 月—2022 年1 月采用PLIF 治疗的老年LSS患者473例(均由同一位医师主刀手术),根据是否发生FBSS,分为FBSS组(n=48)和非FBSS组(n=425)。FBSS判断标准[2-4]:术后腰部及下肢放射痛明显者[疼痛视觉模拟量表(VAS)[8]评分> 3分],神经性跛行,术后受累神经分布区肌力、反射及皮肤感觉异常。术后通过电话或门诊完成随访,前3个月每月1 次、随后每3 个月1 次(非FBSS 患者由于无特殊症状,一般随访至术后6 个月即终止随访)。
1.2 观察指标
通过查阅病历(包括术前术后影像学资料)、采访主刀医师及随访患者获得相关信息资料,患者相关因素包括性别、年龄、受教育程度、是否体力劳动、病程、体质量指数(BMI)、吸烟、饮酒、瘢痕体质、高血压、糖尿病、甲状腺功能疾病、皮质醇激素使用史、病变节段、术前脊柱-骨盆匹配情况,手术相关因素包括融合节段、手术时间、术中出血量、是否脑脊液漏、术中置钉次数、椎弓根螺钉位置、术后脊柱-骨盆匹配情况、下床时间、是否佩戴支具。其中受教育程度以是否具有小学文化分为有和无,手术时间以3 h 为临界值(查阅麻醉记录单),术中出血量以500 mL为临界值(查阅麻醉记录单和护理记录单),术中置钉次数以2 次为临界值(采访主刀医师或第一助手,以置入椎弓根螺钉后再次调整的次数记录),下床时间以术后5 d为临界值(查阅病程记录),脊柱-骨盆匹配情况以骨盆入射角与腰椎前凸角差值< 10°、腰椎前凸角=(骨盆入射角+胸椎后凸角)/2+10°为正常[9]。
1.3 统计学处理
采用SPSS 22.0 软件对数据进行统计分析。符合正态分布的计量资料以±s表示,组间比较采用独立样本t检验;计数资料以例数和百分数表示,组间比较采用χ2检验。应用二分类非条件logistic 回归对差异有统计学意义的变量进行多因素分析;以P<0.05 为差异有统计学意义。
2 结 果
2.1 患者相关因素和手术相关因素
在患者相关因素中,2 组的性别、年龄、是否体力劳动、吸烟、饮酒、病变节段差异无统计学意义(P>0.05,表1);受教育程度、病程、BMI、瘢痕体质、高血压、糖尿病、甲状腺功能疾病、皮质醇激素使用史、术前脊柱-骨盆匹配情况的差异均有统计学意义(P<0.05,表1)。在手术相关因素中,2 组的融合节段、手术时间、术中出血量、术中置钉次数、下床活动时间差异均无统计学意义(P>0.05,表1);而是否脑脊液漏、椎弓根螺钉位置、术后脊柱-骨盆匹配情况、是否佩戴支具差异均有统计学意义(P<0.05,表1)。
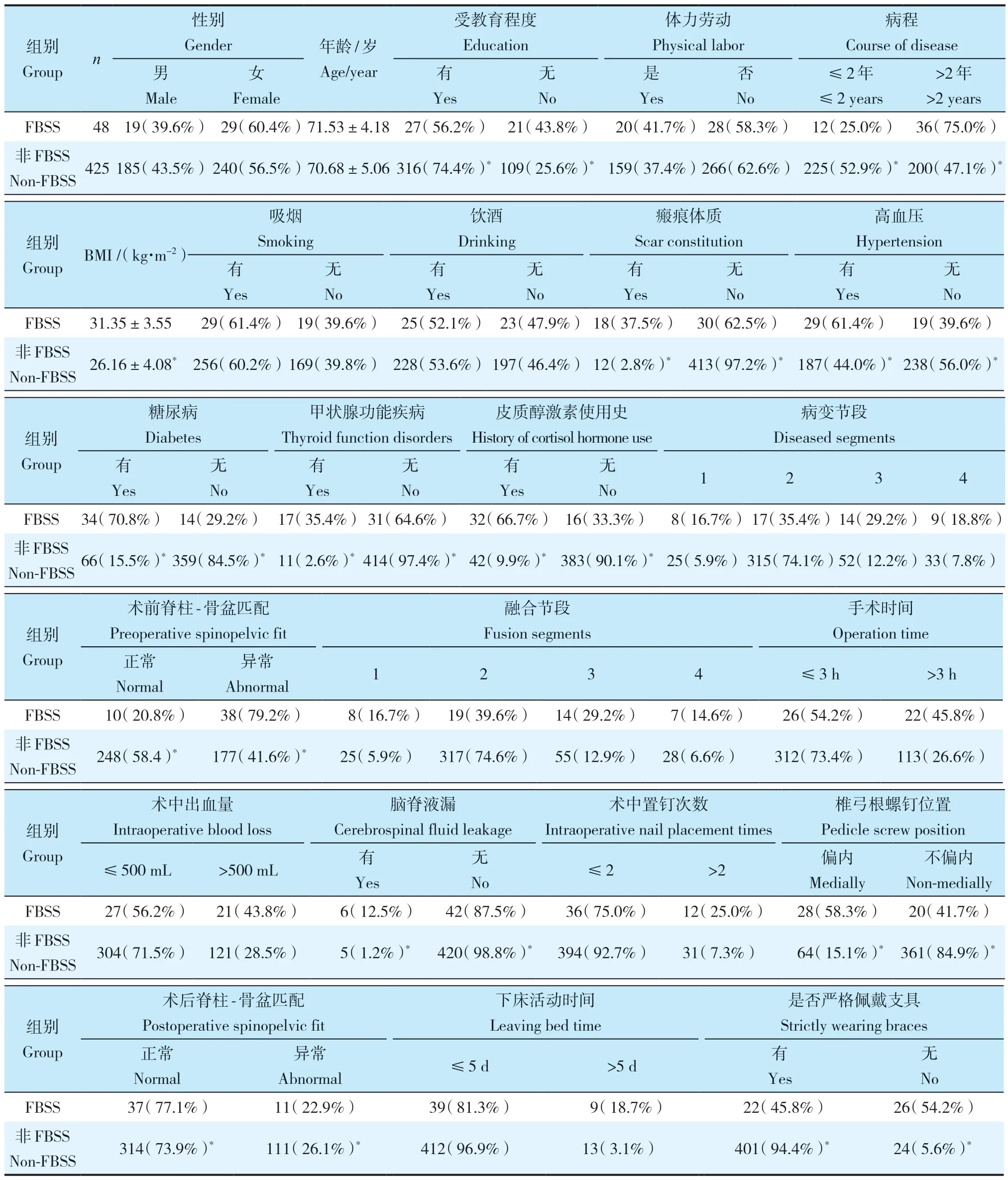
表1 2组患者相关因素和手术相关因素Tab. 1 Patient-related factors and operation-related factors of 2 groups
2.2 FBSS 的独立危险因素
多因素logistic 回归分析结果显示,患者病程长、有瘢痕体质、有糖尿病、术前脊柱-骨盆匹配异常、术后椎弓根螺钉位置靠内是老年LSS 患者发生FBSS 的独立危险因素(P<0.05,表2)。
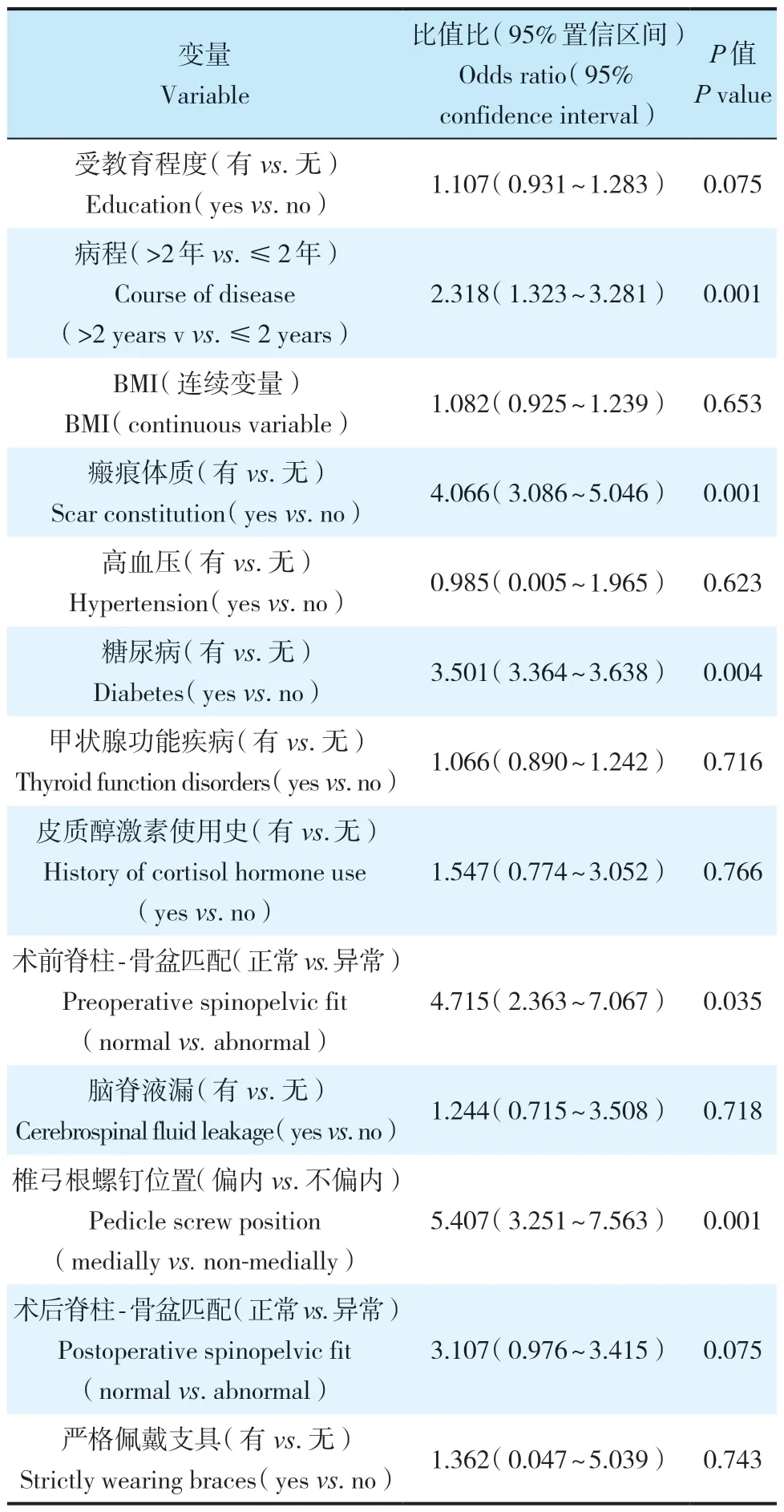
表2 FBSS 影响因素的多因素logistic回归分析Tab. 2 Multivariate logistic regression analysis of influencing factors for FBSS
3 讨 论
既往关于FBSS 危险因素的研究主要集中在腰椎椎间盘突出症等疾病的手术操作、合并疾病以及病情严重程度等方面。许文博[10]的研究发现,FBSS的发生与手术依从性差、手术节段多、骨质疏松、椎弓根螺钉位置偏内、手术时间长有关。本研究主要针对老年LSS 患者PLIF 术后FBSS 的危险因素进行分析,结果显示,FBSS 的独立危险因素包括病程长、有瘢痕体质、有糖尿病、术前脊柱-骨盆匹配度异常、椎弓根螺钉位置靠内,其结果与其他老年腰椎退行性疾病术后发生FBSS 的结果大致相符。
老年患者往往病程较长,腰椎退行性变严重,甚至多存在退行性侧凸畸形,因而手术操作更加复杂,术后发生并发症的可能性更高。本研究发现,病程> 2 年的患者术后发生FBSS 的可能性较病程≤2 年的患者高。这可能与病程长的患者腰椎退行性变更严重有关,尤其是老年患者常合并多个退行性变因素,神经压迫症状时间较长,神经损伤多不可逆,即使术中充分减压,术后神经功能改善也有限。因此,病程长的患者术后症状缓解可能不够理想,也更加容易发生FBSS。
手术部位瘢痕形成是FBSS发生的重要原因[11]。组织修复过程中的炎性反应过程中产生的促炎因子引起手术部位的病理生理反应,尤其是局部组织的增生对减压节段的神经根和窦椎神经产生刺激,从而产生疼痛症状[12]。有研究[13]发现,硬膜瘢痕明显者,下肢放射痛风险增加。本研究也发现瘢痕体质的患者更容易发生FBSS。在临床工作中,术前须与患者及家属做好相关沟通,术中轻柔操作,减少对组织的刺激和损伤,减少术后瘢痕组织的形成,以降低FBSS 的发生率。
既往研究[14-15]提示,糖尿病患者多存在代谢异常,包括椎间盘的营养代谢、神经代谢,这些因素是影响术后恢复的重要因素。老年患者由于机体存在不同程度的衰老,多存在代谢异常,且很多老年患者本身就患有糖尿病等代谢性疾病,术后恢复较年轻人更加困难。本研究发现,有糖尿病的老年患者术后发生FBSS 的可能性更大。因此,老年LSS 患者围手术期的血糖控制、营养均衡非常重要,应根据患者实际情况选择合适的血糖控制和营养方案,以减少术后并发症的发生[16]。
老年LSS 患者不仅存在较严重的腰椎退行性改变,也存在脊柱-骨盆矢状位参数的失衡。手术目的之一就是纠正脊柱-骨盆矢状位参数的异常,这也是衡量手术效果的指标之一。有研究[9]发现,术后腰痛的发生与骨盆倾斜角增大有关。有研究[17]发现,脊柱-骨盆矢状位参数失衡患者的临床症状明显重于未失衡患者,如单纯解决病变节段而忽视矢状位的重建,往往会降低临床疗效。本研究发现,FBSS 组中有更多患者存在脊柱-骨盆匹配异常,术前脊柱-骨盆匹配异常是术后发生FBSS的独立危险因素。因此,针对脊柱-骨盆匹配异常的患者,术前应规划好是否需要纠正脊柱-骨盆矢状位参数失衡及纠正到何种程度,以减少FBSS 的发生。
椎弓根螺钉的位置反映了其与神经根的关系,椎弓根螺钉位置偏内会导致患者出现下肢症状。本研究发现,FBSS 组中有更多患者存在椎弓根螺钉位置偏内的情况,且椎弓根螺钉偏内是FBSS 的独立危险因素。由于患者腰椎结构严重紊乱,徒手置钉存在较大困难,在置钉过程中须严格按照操作指南进行,术中应多次行正侧位透视,确保椎弓根螺钉的位置正确。
既往文献[18-23]报道,骨质疏松、受教育程度、体力劳动、出血量、减压节段、融合节段、BMI 等是FBSS 发生的独立危险因素;但本研究结果显示,受教育程度、体力劳动、术中出血量、减压节段、融合节段等因素均不是FBSS 发生的独立危险因素,这可能与选择的患者主要为老年患者、多来自乡村、术中控制性降压、术前明确责任节段、彻底减压及无绝对超重患者等因素有关。本研究未对骨质疏松这一因素进行分析,主要原因是本院骨密度检查属于内分泌科检查项目,其报告结果未保存在脊柱外科病历中,导致纳入病历中极少患者有骨密度检查报告,因此未将这一因素纳入分析。
综上,老年LSS 患者术后发生FBSS 是多因素共同作用的结果,既和患者疾病本身因素相关,也和手术因素相关。因此,预防FBSS 的发生须从多方面着手,尤其是术前的有效沟通及手术规范操作对预防FBSS 的发生具有重要作用。本研究存在一定局限性。首先,随着术者技术能力的提高,手术时间、术中对周围组织的损伤也逐渐减少,这也可能降低FBSS 的发生率,本研究未对此因素进行分析。其次,本研究为回顾性研究,一些主观指标难以量化,混杂因素较多而难以控制混杂偏倚。最后,纳入指标有限,如冠状面失衡、骨质疏松等因素均未纳入分析。今后仍需开展大样本研究进一步探讨老年LSS 患者术后发生FBSS 的危险因素。
