决策树支持下SmartDose在神经外科万古霉素个体化用药中的应用
2023-06-30赵福坤王远敏
罗 敏,陈 欢,赵福坤,苏 穆,王远敏
(遵义医科大学第三附属医院,遵义市第一人民医院 临床药学部,贵州 遵义 563000)
万古霉素是一种糖肽类抗生素,自1950年以来一直用于治疗革兰阳性细菌感染[1]。美国传染病学会(IDSA)指南推荐万古霉素作为MRSA感染的一线药物[2]。由于万古霉素治疗窗窄、药动学差异大,美国卫生系统药剂师协会和传染病药剂师协会在万古霉素治疗监测指南中建议将万古霉素谷浓度调整为 ≥10 mg/L以防止细菌耐药和10~20 mg/L 治疗谷浓度以优化临床治疗效果[3]。万古霉素的耳、肾毒性与其浓度相关,单纯将万古霉素浓度实测值提供给临床,而未结合患者个体化特征、病程及用药方案来解读监测值的临床参考意义不大[4-5]。肾毒性是万古霉素严重的常见不良反应,虽然是可逆的,但相关的肾毒性会延长患者住院时间、需要额外的抗生素、在极少数情况下可能需要透析治疗,从而增加医疗费用和死亡率。肾毒性的危险因素包括万古霉素治疗的剂量和持续时间、血清谷浓度、患者特征等。故临床应用时需对特定人群进行治疗药物浓度监测(therapeutic drug monitoring,TDM)及结合目前已开发的软件或平台协助万古霉素进行剂量调整,目的是规避TDM的不足,实行个体化给药。
目前,市面上已有多个软件和网站平台用于万古霉素个体化给药,Smart Dose是由上海复旦大学研发的一款仅用于万古霉素、华法林两个药物个体化给药的免费软件。该个体化给药决策支持系统优点是操作简便、灵敏且有多种给药调整方案,同时该系统考虑到用药不同人群血药浓度分布特点,把用药人群分为新生儿患者、老年患者、神经外科患者及普通患者四大类来指导和辅助临床合理制定万古霉素个体化给药方案,协助患者临床用药取得理想治疗效果,同时也可规避不良反应的发生。故在决策树支持下评估SmartDose软件对万古霉素血药浓度的预测能力、治疗效果及安全性,从而为辅助临床制定万古霉素个体化给药方案提供参考。
1 资料与方法
1.1 资料来源 收集2021年2~10月在遵义市第一人医院神经外科住院并接受万古霉素抗感染治疗同时进行TDM监测的病例。纳入标准 :①患者用药年龄≥ 18岁 ;②万古霉素静脉给药;③给药时间、采血时间准确记录;④用药前后均进行了肾功能检查。排除标准 :①使用万古霉素前48 h内肾功能未检测 ;②因自动放弃治疗出院或转院等原因导致患者资料未完整收集的病例;③行血液透析或腹膜透析治疗的患者。本研究通过遵义市第一人医院伦理委员会审查且研究前患者获得知情同意。
1.2 方法
1.2.1 分析方法 万古霉素血药浓度监测在给药第5剂前0.5 h采集静脉血。药品:万古霉素(希腊VIANEXS.A,0.5 g,216177A);采用均相酶放大免疫法进行血药浓度测定,分析仪器为SYVA VIVA-E(德国西门子),试剂盒为EMIT 2000,线性范围为2.0~50 μg/mL;个体化给药决策辅助支持系统:Smart Dose(焦正教授团队研发)。
1.2.2 给药方案 万古霉素按照说明书推荐0.5 g q 6 h和1 g q 12 h给药,滴注时间均推荐≥1 h。万古霉素治疗窗谷浓度设定为10~20 mg/L[6]。
1.2.3 Smart Dose系统预测效能评价 登录SmartDose应用网站或直接使用微信小程序搜索Smart Dose APP进入个体化给药界面。在患者列表页面添加患者,按照系统提示输入患者的基本信息,如体质量、年龄和血肌酐等按要求输入即可估算出该患者的表观分布容积Vd 和患者肌酐清除率CL。因为研究的患者属于神经外科科室,在使用药物栏中选择万古霉素,患者科室选择神经外科患者,依据患者类型(新生儿、普通成人及老人等)选择不同的计算公式。选定患者人群和科室后,在“目标浓度”栏设置目标谷浓度,依据国内外研究数据,选用10~20 mg/L,并且可以在“初始给药方案”栏中选定给药间隔,初始给药剂量和输注时间,即可得到患者的推荐万古霉素剂量,还可以生成该患者预测的血药浓度曲线图,可前瞻性了解患者的血药浓度变化规律,预测患者万古霉素的稳态血药谷浓度。对于初始给药方案稳态血药谷浓度达不到要求的患者,也可以在“调整方案”中输入调整的给药数据,可随时得到该患者新的 CL 和Vd,重新进行上述操作就可以随时调整给药数据。随着不断的模拟给药次数,Smart Dose软件可形成与之相应的实测血药浓度变化曲线,可与该软件预测的血药浓度变化曲线进行比较。
1.2.4 决策树解读浓度和疗效评价 对万古霉素血药浓度解读参照刘剑敏等[7]决策树策略(图1)。疗效评价标准依据《抗菌药物临床试验技术指导原则》[8],统计为好转或无效。对采纳剂量调整方案的案例,根据病程进行实验室、影像学及细菌学检查,疗程结束时评价疗效。好转 :患者感染症状好转、各项炎性指标(如WBC、NEUT%、CRP、PCT等)基本恢复正常值 ;无效 :用药3 d后评估感染症状、临床体征及实验室复查未改变或加重。

图1 万古霉素血药浓度解读决策树
1.2.5 万古霉素相关的肾毒性判断标准 参照RYBAK MJ[9]和WONG-BERINGER A[10]制定标准,排除外在影响因素后,如血肌酐(CRE)在使用万古霉素治疗时间段升高至44 μmol/L,或者增幅相比基线超过50%时视为发生万古霉素相关肾毒性反应。
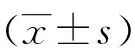
2 结果
2.1 临床资料 纳入2021年2~10月符合标准的患者87例,患者临床资料见表1。得到合格万古霉素谷浓度标本113例并进行分层TDM解读,标本筛选见图2。使用决策树标本筛选出不合格标本26例(占19.8%),采血时间未在给药前0.5 h内(12例),万古霉素给药未达第4剂(5例),未记录采血时间(9例)。临床药师及医生介入后,复采标本12例且8例评定为合格标本。对113例标本进行分层TDM解读,发现万古霉素谷浓度在10~20 mg/L达标的有62例(达标率54.9%),5~<10 mg/L有33例(29.2%),﹥20 mg/L有18例(15.9%),对51例未达标浓度采用Smart Dose软件估算后,与临床医生沟通建议进行剂量调整。38例被临床采纳的万古霉素血药浓度值见表2。

表1 患者一般资料

表2 万古霉素血药浓度值
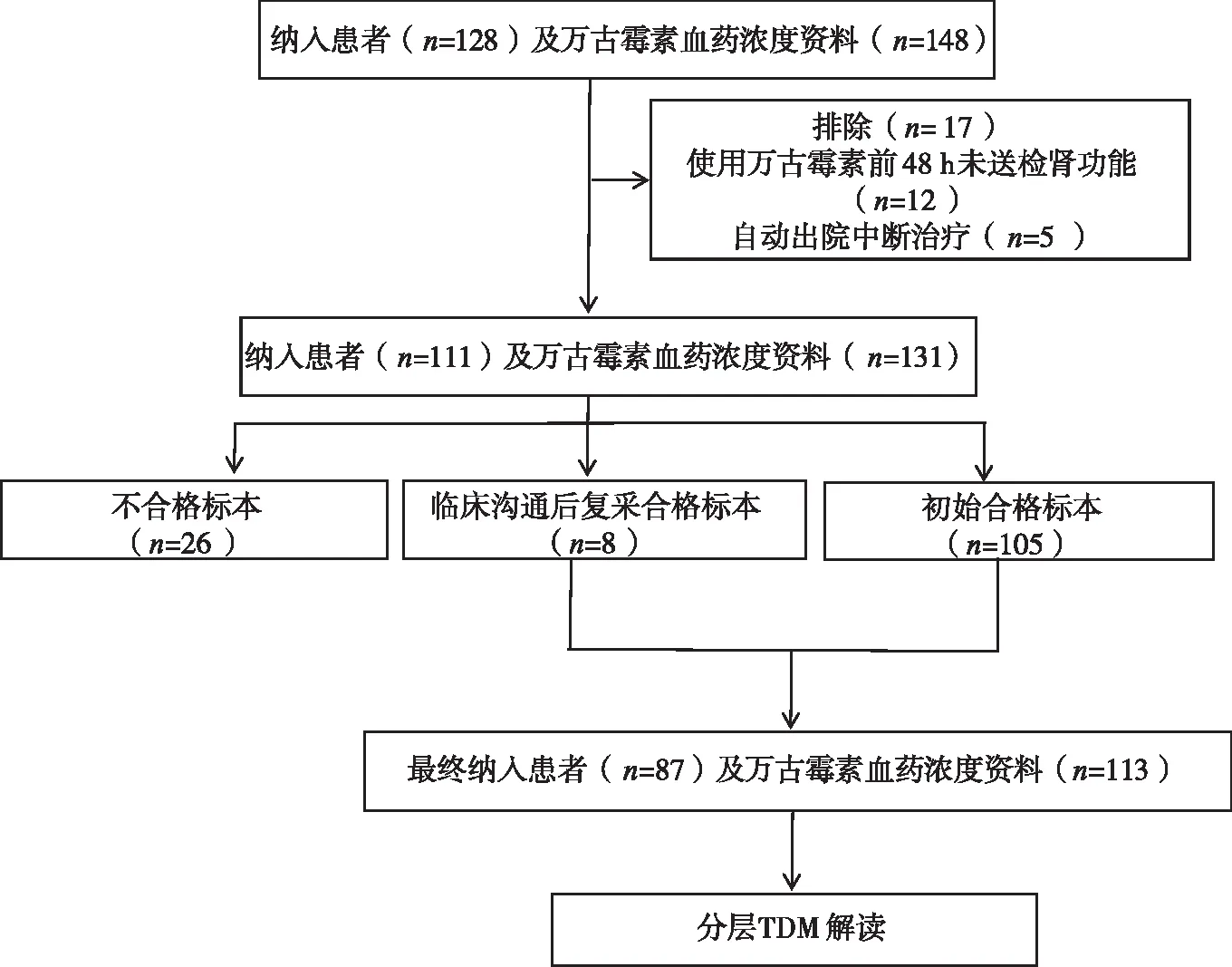
图2 万古霉素血药浓度监测标本筛选及处理流程
2.2 决策树支持下SmartDose软件在临床中应用 本研究采用SmartDose软件对51例万古霉素谷浓度未达标的患者进行模拟个体化给药剂量,提出剂量调整建议。其中被临床采纳的有38例(占74.5%),采纳万古霉素剂量调整建议后患者治疗好转率为 92.1%(35/38),而未采纳患者好转率53.9%(7/13,P<0.05)。其中2例发生万古霉素相关肾毒性均出现在未采纳剂量的患者15.38%(2/13);采纳剂量的38例患者复查万古霉素血药浓度均在10~20 mg/L,预测率达100%。
2.3 决策树支持下SmartDose软件指导万古霉素剂量调整典型案例
2.3.1 案例1 患者男性,52岁,体重58.3 kg,主诉“摔伤致意识不清6 h”于2021年9月4日收入神经外科。入院诊断:①急性重型颅脑外伤;②右侧额颞枕顶部广泛硬膜下血肿;③左侧颞叶脑挫伤;④蛛网膜下腔出血;⑤吸入性肺炎等。患者于2021年9月11日出现高热伴寒战,体温最高峰值达39.8(持续冰毯降温),查血常规WBC 20.3×10-9/L,NEUT% 95.1,CRP 35.01 mg/L,PCT 0.13 ng/mL,常规生化CRE 117 μmol/L,未培养出病原菌。补充诊断:重症肺炎并感染性休克,考虑患者入院已1周且感染较重,故经验性选用美罗培南 1g q 8 h抗感染治疗72 h后,复查血常规WBC 26.1×10-9/L,NEUT% 95.8,CRP 102.92 mg/L,PCT 2.65 ng/mL,常规生化CRE 46.7 μmol/L,痰培养提示MRSA。根据药敏结果更改抗感染治疗方案为联合万古霉素0.5 g q6 h抗感染治疗,48 h后复查血常规WBC 24.9×10-9/L,NEUT% 95.2,CRP 94.02 mg/L,PCT 2.28 ng/mL,常规生化CRE 33.1 μmol/L,监测万古霉素谷浓度6.7 mg/L。
决策树支持下 SmartDose进行剂量调整:患者痰培养+药敏结果提示MRSA且对万古霉素敏感,故选用万古霉素0.5 q 6 h抗感染治疗,给药第 3日测得万古霉素血药浓度 6.7 mg/L,低于治疗窗,而患者WBC、NEUT%、CRP和PCT好转不明显,CRE 38.1 μmol/L,肾功能尚可,考虑感染控制不佳。使用 Smart Dose 软件预估后,万古霉素剂量调整为1 g q 8 h 预测其血药浓度可达 10~20 mg/L,给药第5剂前0.5 h采血复查血药浓度及肾功能。临床采纳该方案后第 9日复查万古霉素血药浓度为 12.7 mg/L,而WBC 10.5×10-9/L、NEUT% 70.5%,CRP 23.7 mg/L,PCT<0.05 ng/mL,CRE97.6 μmol/L,痰培养及血培养均阴性,患者临床各项炎性指标及症状好转明显且体温恢复正常。
2.3.2 案例2 患者男性,18岁,体重54.7 kg,主诉“车祸致意识不清14 h”于2021年8月28日收入神经外科。入院诊断:①急性重型颅脑外伤;②双侧额叶及右颞叶脑脑挫伤;③多发颅骨骨折;④双肺多发挫伤等。于2021年9月2日在全麻下行右侧额颞顶部开颅血肿清除+去骨瓣减压术+有创ICP置入术后。患者血常规WBC 14.8×10-9/L、NEUT% 85.5%,CRP 90.24 mg/L,PCT<0.08 ng/mL,CRE103.1 μmol/L,患者高热,呼吸道痰多且为黄脓粘稠样,双肺CT显示感染征象明显,考虑重症肺炎,由于患者病原菌结果未出,经验性选用哌拉西林他唑巴坦钠(1∶8)4.5g q8 h抗感染治疗,72 h后3次痰培养+药敏提示MRSA后抗感染治疗方案更改为加用万古霉素1 g q8 h抗感染治疗。监测万古霉素血药浓度为21.3 mg/L,患者各项炎症指标明显好转,体温正常,但CRP 87.3 mg/L及CRE167.4 μmol/L偏高。
决策树支持下 SmartDose进行剂量调整:在给药第4剂前0.5 h采血,测得万古霉素血药浓度为21.3 mg/L,高于治疗浓度范围。患者除CRP 87.3 mg/L及CRE167.4 μmol/L偏高外,各项临床指标恢复较好,使用Smart Dose软件预估后,万古霉素剂量调整为0.5 gq12 h ,临床采纳建议。于2 d后给药前0.5 h采血复查血药浓度,复查肾功能。在第6天后复查血药浓度为16.7 mg/L,CRP 27.01 mg/L,且引流液及痰细菌培养均阴性。
3 讨论
本研究参照刘剑敏等[7]建立的万古霉素血药浓度解读决策树,对采集标本进行分层解读及评价,筛选出不合格标本并进行复采,提高临床标本合格率。目前大量模拟万古霉素剂量软件被陆续开发出来应用于临床,而SmartDose软件是结合我国患者万古霉素群体药动学特点,分别纳入了老年患者、新生儿、普通成人、儿童及神经外科患者4种群体药动学模式[11],也是目前极少数支持使用中文的个体化给药软件。在刘晓芹等[12]对个体化给药辅助决策系统对比研究中,发现SmartDose软件在系统专业属性、通用属性、准确性及临床适用性评分方面高于其他个体化给药软件。据文献报道[13],神经外科术后感染患者万古霉素的清除率高于非神经外科患者,而颅内感染或肺部感染是颅脑术后神经外科主要感染之一,主要病原菌常见革兰氏阳性菌(如MRSA),当患者发生脑膜炎感染时万古霉素透过血脑屏障进入脑脊液量增加[14]。万古霉素具有治疗窗窄、个体差异大、浓度依耐性肾毒性等特征,故本研究选取神经外科患者为研究对象,在决策树支持下评估SmartDose软件对神经外科使用万古霉素患者血药浓度的预测能力、治疗效果、安全性、住院时间及费用。
本研究发现19.8%标本不合格,主要原因是未在给药第5剂前0.5 h采血,给药未达第5剂或超过第5剂采血等,这类现象在我国医院普遍存在,标本不合格产生的血药浓度值误差高达40%~70%[15],不仅给临床医师对患者治疗及药物的使用造成很多困扰,同时也增加护士自身复采标本工作量及患者和患者家属不必要的心理负担,故本研究在万古霉素血药浓度解读决策树中增加标本评价环节,目的是让临床采集标本时形成一个标准的标本评价体系,规避此类错误,判断患者万古霉素真实药量,同时方便临床优化给药方案,减少肾损害发生率和提高抗感染疗效,故在临床形成一个标本评价体系对监测万古霉素血药浓度数据才具有临床指导意义。
TDM主要是监测生物样本药物或代谢物浓度的一种检测分析技术,最主要作用是让药物发挥其最大治疗效果及减少药物不良反应[16]。万古霉素为时间依赖型抗菌药物,其组织穿透力在疾病状态不同或炎症区域时有差异,故国际TDM指南[17]和《中国万古霉素治疗药物监测指南(2020 更新版)》[18]同时建议对其进行TDM监测。肾毒性是万古霉素相关的严重不良反应,在大多数情况下是可逆的。临床实践中急性肾损伤(Acute kidney injury,AKI )通常根据 RIFLE(风险、损伤、衰竭、肾功能丧失和终末期肾病)或 AKIN 标准来定义[19]; 然而,这些评估系统很少用于定义万古霉素相关的肾毒性或评估此类患者的最终结果。许多研究报告与万古霉素治疗相关的肾毒性,例如,Prabaker等[20]评估了348名接受 ≥5 d万古霉素治疗的患者,发现肾毒性的总发生率为 8.9% (31/348),其中77.8%(21/27 )名患者在万古霉素停药前或停药72 h内观察到肾毒性好转(4名患者未接受 SCr 随访及停止万古霉素治疗后72 h内测定)。虽然万古霉素相关肾毒性的临床影响可能难以确定,因为肾毒性的定义不同、恢复评估困难,以及发生肾毒性患者临床结果的数据有限,故有许多荟萃分析评估了与万古霉素治疗相关肾毒性的各种因素,Van Hal[21]使用万古霉素谷浓度(<15 vs≥15 mg/L)患者的数据对15 项进行研究荟萃分析表明,肾毒性在万古霉素治疗开始后平均发生在4~17 d,发生率为5%~43%。Elyasi等[22 ]回顾研究总共81篇文献综述和57项人类研究,确定万古霉素相关肾毒性在伴有易感危险因素的个体中很常见。经过充分研究危险因素包括万古霉素谷浓度(>20 mg/L)或剂量(>4 g/d)、同时使用肾毒性药物治疗、延长治疗(>7d)和ICU住院患者,而万古霉素相关肾毒性在没有诱发因素的患者中很少见,并且大部分是可逆的不良反应[23]。本研究发现,在我院神经外科万古霉素临床使用调查中所涉及的51例SmartDose软件预测病例中,有38例采纳了剂量调整建议及复查了血药浓度,预测准确率达100%,患者好转率达92.1%且未出现万古霉素相关肾毒性患者。而未采纳剂量调整建议患者中出现了2例万古霉素相关肾毒性,2例患者初次血药浓度值≥20 mg/L,此外,本研究还对比了SmartDose软件预测病例及未使用SmartDose软件预测病例患者的住院时间及治疗费用,发现SmartDose软件预测病例患者住院天数(14.3 d vs 19.6 d)及治疗费用(3 159.6元 vs 5 239.4元)均少于未使用SmartDose软件预测病例患者。综上所述得出肾毒性的危险因素包括万古霉素治疗的剂量和时间、血清谷浓度、患者特征和同时接受肾毒素药物治疗,从而导致万古霉素相关的肾毒性延长了住院时间、需要额外的抗生素、在极少数情况下需要透析治疗、并增加了患者医疗费用,因此更应该宣传和提倡Smart Dose 软件在临床各科室的应用,可为万古霉素个体化给药提供参考,规避TDM不足。
本研究发现,在决策树支持下Smart Dose进行万古霉剂量调整时,我院临床医师把患者年龄作为重要考虑因素之一,因肾功能随着年龄增大将逐渐减退,Ccr将下降且药物清除半衰期会延长,长期大剂量、长疗程治疗会导致万古霉素在体内蓄积。在本研究筛选出2例典型案例中,发现临床医师在给案例1和案例2患者使用万古霉素时,分别采用了0.5 g q6 h和1 g q8 h治疗方案,TDM监测数据回报案例1和案例2患者血药浓度分别为6.7 mg/L和21.3 mg/L,推测2种不同给药方案的主要原因可能是临床医师考虑患者年龄差别,但却忽略了神经外科患者特殊性。李娟等[24]发现,在神经外科按照说明书推荐常规给予1 g q12 h治疗,发现血药浓度能达到10~20 mg/L非常低,15~20 mg/L就更低。有研究发现[25]万古霉素血脑屏障透过率在7%~56%,平均透过率为22%,故万古霉素血脑屏障透过率个体差异较大,因此使用万古霉素治疗时,除了考虑患者年龄,还需结合患者肌酐清除率和血药浓度结果及借助个体化给药软件Smart Dose调整给药方案,在本研究中,经Smart Dose预测后,通常需要增加或减少给药频次或剂量,从而提示评估万古霉素初始给药方案至关重要。
本研究借助决策树支持下Smart Dose进行万古霉剂量调整给临床带来了较多益处,如告知标本合格与否,从而减少临床医师错误指导、减少护士工作量、减轻患者和患者家属心理及经济负担。但本研究还存在很多不足,如样本量过少、科室单一、患者基础疾病及联用肾毒性相关药物未进行分组,后期本研究团队将继续扩大临床研究样本及科室,如新生儿科、骨科、ICU等科室,完善对万古霉素个体化给药系统Smart Dose的效能评估,方便Smart Dose软件广泛应用于临床,为万古霉素初始个体化给药方案的制定和调整提供科学依据。
