问题导向护理模式用于糖尿病合并胃癌化疗患者的价值
2023-06-27张礼莎
张礼莎,肖 华,刘 霞
四川大学华西医院 腹部肿瘤科(成都 610041)
据调查数据[1]显示,我国每年胃癌新增患病人数约占全球胃癌人数的44%。胃癌早期无特异性表现,确诊时较多已进展至中晚期,无法行根治手术,多采用手术、放化疗等综合疗法[2]。糖尿病合并胃癌患者机体免疫力较单纯胃癌患者低,身心症状更明显,经济负担亦较重,影响患者治疗配合度,降低患者生活质量[3-4]。目前针对此类患者的临床护理更多关注癌症患者的适应性能力、应对方式及心理弹性。有研究[5]认为,个人心理弹性处于动态变化状态,可在内外部保护因素的驱动下生成与发展,并提升机体抗压能力,促进个人心理健康发展。基于问题导向的护理模式更强调将临床实践中遇到的问题作为护理要点,通过检索循证证据,总结护理问题,展示典型案例,引导患者主动思考解决问题的方案,从认知提升方面提高患者的心理弹性,较常规护理更具针对性[6]。该护理模式已被证实可减轻非小细胞肺癌患者自我感受负担[7]。本研究旨在探讨基于问题导向的护理模式对糖尿病合并胃癌化疗患者心理弹性、胃肠道反应及生存质量等的影响,以期为糖尿病合并胃癌化疗患者护理提供指导,现报道如下。
1 资料与方法
1.1 临床资料
采用便利抽样法选取2019 年1 月至2022 年1 月四川大学华西医院腹部肿瘤科收治的糖尿病合并胃癌化疗患者87例作为研究对象。纳入标准:年龄≥18岁;经手术病理确诊为胃癌;满足美国糖尿病协会2 型糖尿病诊断标准[8];均接受奥沙利铂+亚叶酸钙+氟尿嘧啶方案化疗[9];非文盲;均口服二甲双胍降糖;已告知研究目的及内容,取得患者知情同意。排除标准:妊娠期糖尿病;合并急慢性感染;前4 周有激素类药物应用史;合并糖尿病血管并发症、肠梗阻;恶病质;预计生存期<6 个月;合并严重心脑血管疾病;中途终止化疗者。按简单随机法分为对照组(n=43)与试验组(n=44)。两组临床资料比较差异无统计学意义(P>0.05),具有可比性(表1)。本研究满足《赫尔辛基宣言》中科研伦理要求。
表1 两组患者临床资料比较[n(%),]
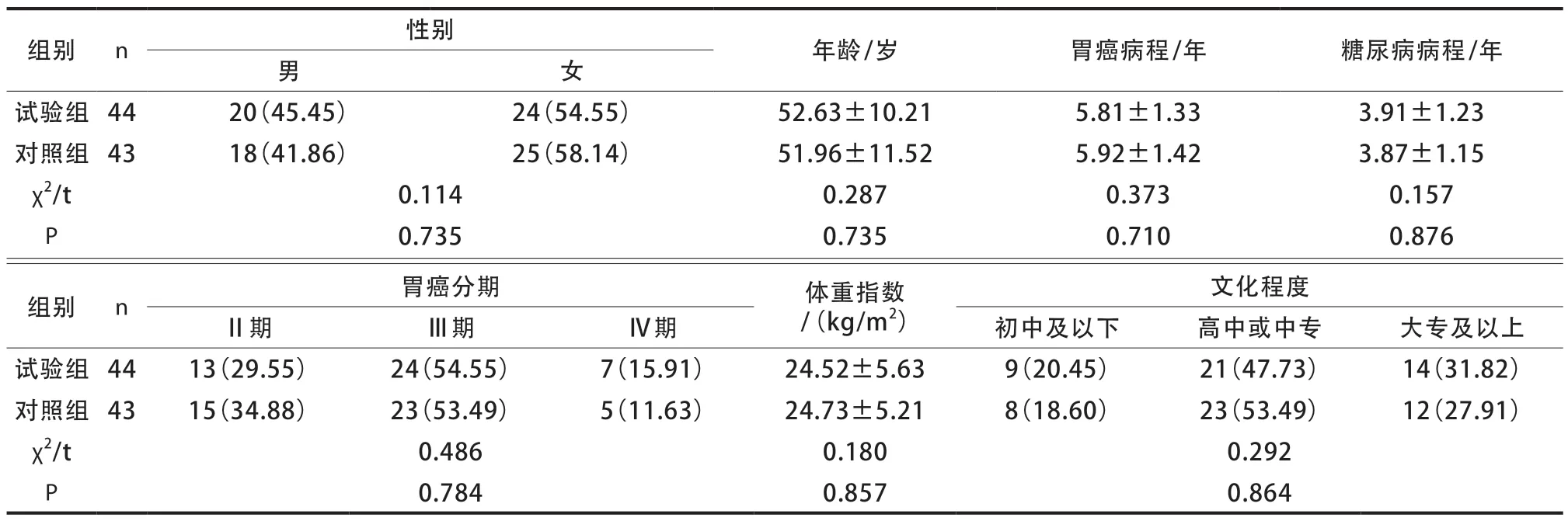
表1 两组患者临床资料比较[n(%),]
组别n性别年龄/岁胃癌病程/年糖尿病病程/年男女试验组 4420(45.45)24(54.55)52.63±10.215.81±1.333.91±1.23对照组 4318(41.86)25(58.14)51.96±11.525.92±1.423.87±1.15 χ2/t0.1140.2870.3730.157 P 0.7350.7350.7100.876文化程度Ⅱ期Ⅲ期Ⅳ期初中及以下高中或中专大专及以上试验组 4413(29.55)24(54.55)7(15.91)24.52±5.639(20.45)21(47.73)14(31.82)对照组 4315(34.88)23(53.49)5(11.63)24.73±5.218(18.60)23(53.49)12(27.91)χ2/t0.4860.1800.292 P 0.7840.8570.864组别n胃癌分期体重指数/(kg/m2)
1.2 方法
对照组患者予常规护理干预,具体内容如下。1)核实、跟踪查看患者各项生化检验结果,及时明确患者病情,告知患者及家属糖尿病、胃癌及两者共病的相关疾病知识,化疗药物作用、化疗注意要点,解答其疑虑,告知化疗过程中常见的不良反应及应对措施,使其明确化疗的目的及有效性,提高治疗的信心。2)建立完整的穿刺计划,尽量选择深静脉作为穿刺点,保护血管,预防静脉炎等并发症。3)化疗期间严密监测患者生命体征,观察化疗侧肢体反应,警惕化疗不良反应,遵医嘱使用护胃药物,注意营养、保暖,尽量减少化疗期间活动,调整饮食结构;如出现药物外渗,暂停输液后局部湿敷。4)以通俗的语言解释病情,耐心安抚患者,解释负面心理可能给治疗带来的影响,建议患者保持轻松、愉快的心情;同时引导家属关注、体贴患者,建立家庭支持。5)指导患者养成均衡的饮食习惯,少量多餐,多食营养均衡、易消化食物,严禁刺激、辛辣、油腻、生硬食物;注意保持口腔卫生,化疗期间选择漱口液含漱,预防口腔黏膜炎;适当活动,以患者未产生疲劳感为宜,避免提重物或增加腹压的活动。6)出院后遵医嘱定期复查,有异常立即告知医生处理。
试验组在此基础上采用基于问题导向的护理干预。1)组建护理小组。小组成员包括1 名糖尿病专科护士,1 名肿瘤科专科护士,1 名心理咨询师,1 名营养科医生,所有组内成员在护理开展前均进行基于问题导向的护理干预培训,并考核达标。糖尿病专科护士、肿瘤科医生、肿瘤科专科护士负责收集循证证据,结合临床经验、过往案例确定问题导向;糖尿病专科护士负责动态血糖监测、糖尿病相关并发症观察;糖尿病专科护士、肿瘤科专科护士负责开展具体护理措施;1 名营养科医生负责制定饮食、营养计划;1 名心理咨询师负责心理评估、心理护理。2)评估问题、发现问题。入院时,由专科护士收集所有患者一般资料、疾病信息,以提问、面对面交流的方式,充分了解其疾病认知、心理、护理需求等内容,记录每位患者存在的问题;并与家属沟通,了解每位患者患病后性格变化及家属对护理、治疗的看法及疑虑;与小组成员协同评估患者的病情与基本状况、用药情况等,分析产生心理问题的原因,确定问题,制定针对性护理计划,构建护理目标。3)具体问题、表现、原因及护理对策如下(表2)。两组均持续干预2 周。

表2 基于问题导向的护理干预具体措施
1.3 观察指标
1.3.1 心理弹性 干预前、干预2周后由专科护士对两组患者心理弹性进行评估,工具为心理弹性量表(Connor- Davidson resilience scale,CD-RISC),该量表由Connor、Davidson共同开发,由张建新等重新划分维度为坚韧性(13个条目)、力量性(8个条目)、乐观性(4个条目)3个方面,共25个条目,每项按0~4分进行5级评分,总分100分,得分越高,代表心理弹性水平越高[10]。1.3.2 自我管理效能 干预前、干预2 周后由专科护士对两组患者自我管理效能水平进行评估,评估工具为中文版癌症自我管理效能感量表(Chineseversion SUPPH,C-SUPPH),由Lev E L教授研制,用于评估癌症患者自我管理效能水平,由钱会娟等汉化改良为中文版,含28 个条目,包括自我决策、缓解压力、正性态度3 个维度,5 分制计分,1~5 分分别代表无信心、有一点信心、有信心、很有信心和非常有信心,总得分28~140 分,得分越高,代表患者自我管理效能水平越高[11]。
1.3.3 营养状况 干预前、干预2 周后均采集患者外周血样,使用全自动血细胞分析仪(美国贝克曼库尔特UniCel DxH 600 型)、全自动生化分析仪(美国贝克曼库尔特AU680 型)测定血红蛋白、清蛋白、总蛋白水平,评估患者营养状况。
1.3.4 胃肠道反应 记录两组患者干预期间腹胀、腹泻、恶心、呕吐、便秘等胃肠道不良反应发生情况。
1.3.5 生存质量 干预前、干预2 周后由专科护士对两组患者生存质量进行评估。工具为欧洲癌症治疗与研究组织开发的生命质量测定量表(European organization for research and treatment of cancer quality of life for patients with stomach cancer,EORTC QLQ-STO22)[12],该量表含5 个症状维度(包括疼痛、吞咽困难、进食受限、反流、焦虑)和4个单项条目(包括味觉、脱发、躯体形象、口干),按1~4分分为4个等级,分别代表没有、有一点、较多、很多,得分越高,代表症状越严重,生存质量越差。
1.4 质量控制
严格按照纳入与排除标准筛选研究对象,所有研究对象均来自相同医院,常规护理措施均按标准统一开展,对照组、试验组患者分布于不同病区,研究对象均按周期、规律化疗,每次化疗住院时间稳定,确保干预连续性;各项护理措施开展前,小组成员均经过系统培训,考核合格后方可实施护理计划;指派2 名专科护士对患者进行量表评估,填写量表前统一解释评估目的、填写方式及注意事项,所有量表一对一评估、填写,2 名专科护士核查,保证评估的有效性、真实性;双人核查无误后将各项评分录入Excel软件,复核。
1.5 统计学方法
采用SPSS 22.0 软件对数据进行统计分析,定性资料以例数(%)描述,组间比较采用χ2检验或校正χ2检验;定量资料以()表示,组间比较采用组间独立样本t检验,组内配对t检验,检验水准α除特别说明外均设定为0.05。
2 结果
2.1 两组患者干预前后CD- RISC 量表得分比较
两组患者均干预2周,中途无脱落、失访病例。干预前两组CD-RISC量表各维度得分比较,差异无统计学意义(P>0.05),干预后两组CD-RISC量表各维度得分均较干预前增加,差异有统计学意义(P<0.05),且干预后试验组CD-RISC量表各维度得分均高于对照组(P<0.05)(表3)。
表3 两组患者干预前后CD- RISC量表得分比较(分,)
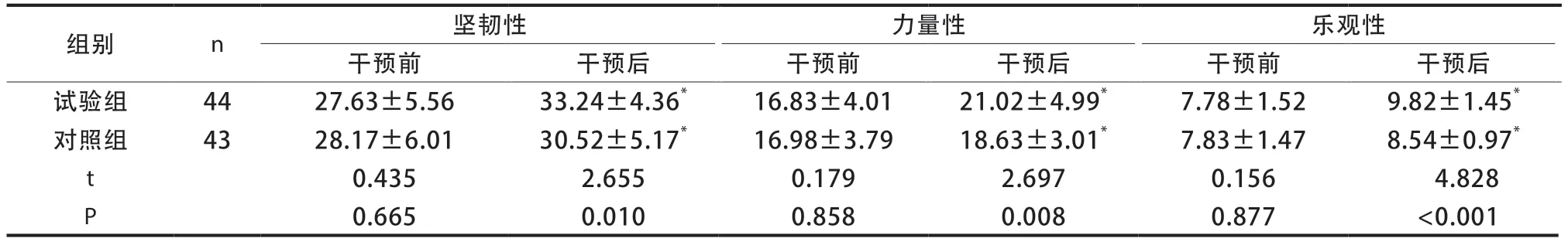
表3 两组患者干预前后CD- RISC量表得分比较(分,)
注:与同组干预前比较,*P<0.05。
组别n坚韧性力量性乐观性干预前干预后干预前干预后干预前干预后试验组4427.63±5.5633.24±4.36*16.83±4.0121.02±4.99*7.78±1.529.82±1.45*对照组4328.17±6.0130.52±5.17*16.98±3.7918.63±3.01*7.83±1.478.54±0.97*t 0.4352.6550.1792.6970.1564.828 P 0.6650.0100.8580.0080.877<0.001
2.2 两组患者干预前后C-SUPPH 量表得分比较
干预前两组患者C-SUPPH量表的自我决策、缓解压力、正性态度得分比较,差异无统计学意义(P>0.05),干预后两组该量表各维度得分均较干预前增加,差异有统计学意义(P<0.05),且干预后试验组C-SUPPH量表各维度得分均高于对照组,差异有统计学意义(P<0.05)(表4)。
表4 两组患者干预前后C-SUPPH量表得分比较(分,)

表4 两组患者干预前后C-SUPPH量表得分比较(分,)
注:与同组干预前比较,*P<0.05。
组别n自我决策缓解压力正性态度干预前干预后干预前干预后干预前干预后试验组4425.01±5.1431.63±5.44*7.63±1.5511.73±2.7840.63±5.9949.63±5.67对照组4326.33±6.3729.52±3.36*7.75±1.659.63±3.0141.14±7.3446.52±7.78 t 1.0652.1710.3503.3820.3552.134 P 0.2900.0330.7270.0010.7230.036
2.3 两组患者干预前后营养状况比较
干预前两组患者血红蛋白、清蛋白与总蛋白水平比较,差异无统计学意义(P>0.05),干预后两组上述营养因子均较干预前降低(P<0.05),且干预后试验组血红蛋白、清蛋白与总蛋白水平均高于对照组,差异有统计学意义(P<0.05)(表5)。
表5 两组患者干预前后营养状况比较(g/L,)

表5 两组患者干预前后营养状况比较(g/L,)
注:与同组干预前比较,*P<0.05。
组别n血红蛋白清蛋白总蛋白干预前干预后干预前干预后干预前干预后试验组44118.56±10.25113.63±5.77*34.10±4.3630.12±4.67*55.98±5.5250.02±6.35*对照组43117.52±11.43108.52±6.93*33.98±5.1127.52±5.01*56.31±6.3746.78±5.17*t 0.4473.7410.1182.5050.2582.606 P 0.6560.0010.9060.0140.7970.011
2.4 两组患者胃肠道不良反应发生率比较
干预期间,试验组胃肠道不良反应发生率较对照组低,其中恶心呕吐和食欲减退发生率为38.64%、29.55%,低于对照组的60.47%、51.62%,差异有统计学意义(P<0.05)(表6)。

表6 两组患者胃肠道不良反应发生率比较[n(%)]
2.5 两组患者干预前后生存质量得分比较
干预前两组患者EORTC QLQ-STO22 量表各维度得分比较差异无统计学意义(P>0.05),干预后两组该量表各维度得分均较同组干预前降低(P<0.05),且干预后试验组该量表各维度得分低于对照组,差异有统计学意义(P<0.05)(表7)。
表7 两组患者干预前后生存质量得分比较(分,)
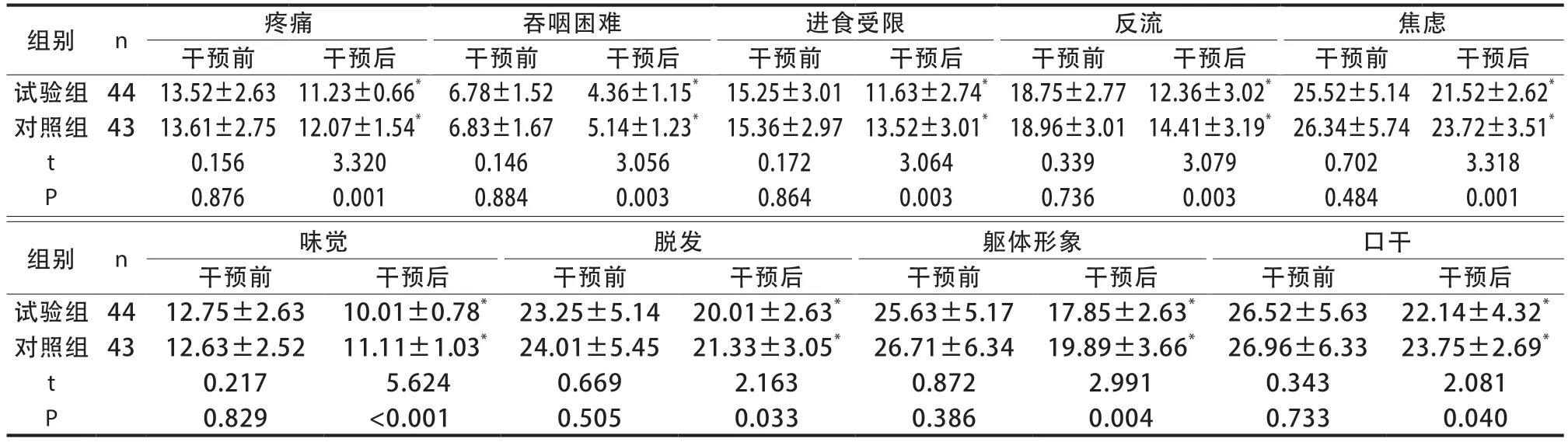
表7 两组患者干预前后生存质量得分比较(分,)
注:与同组干预前比较,*P<0.05。
组别n疼痛吞咽困难进食受限反流焦虑干预前干预后干预前干预后干预前干预后干预前干预后干预前干预后试验组 4413.52±2.6311.23±0.66* 6.78±1.524.36±1.15* 15.25±3.0111.63±2.74* 18.75±2.7712.36±3.02* 25.52±5.1421.52±2.62*对照组 4313.61±2.7512.07±1.54* 6.83±1.675.14±1.23* 15.36±2.9713.52±3.01* 18.96±3.0114.41±3.19* 26.34±5.7423.72±3.51*t 0.1563.3200.1463.0560.1723.0640.3393.0790.7023.318 P 0.8760.0010.8840.0030.8640.0030.7360.0030.4840.001组别n味觉脱发躯体形象口干干预前干预后干预前干预后干预前干预后干预前干预后试验组 4412.75±2.6310.01±0.78* 23.25±5.1420.01±2.63* 25.63±5.1717.85±2.63* 26.52±5.6322.14±4.32*对照组 4312.63±2.5211.11±1.03* 24.01±5.4521.33±3.05* 26.71±6.3419.89±3.66* 26.96±6.3323.75±2.69*t 0.2175.6240.6692.1630.8722.9910.3432.081 P 0.829<0.0010.5050.0330.3860.0040.7330.040
3 讨论
受年龄、饮食习惯、幽门螺杆菌感染等共同危险因素的影响,胃癌、糖尿病共病发病率逐渐上升[13-15]。合并糖尿病会进一步限制胃癌患者碳水化合物的摄入,增加患者营养风险和身心不适感,影响其生存质量[16]。而明确此类患者临床干预中存在的问题,了解其需求,并结合循证证据,基于问题导向制定针对性干预策略,有助于满足患者自护需求,调试其不良心理,提升其生活质量[17]。
吴苗等[18]将基于问题导向的护理干预用于贲门癌术后护理中,发现其可缓解患者不良情绪,促进术后恢复。本研究发现,采用基于问题导向护理干预的试验组患者,干预后CD-RISC量表各维度评分均高于对照组,与上述报道结果一致,说明基于问题导向的护理干预可提高糖尿病合并胃癌化疗患者心理弹性。分析原因为,基于问题导向的护理干预事先对患者现存问题进行预调查,并分析各类问题产生的原因,给予针对性解决方案;并依据每位患者的一般情况,制定切实可行的护理计划,设定护理目标,从提高患者认知入手,采用多元化宣教方案,使患者明确化疗可能产生的不良反应及应对措施,减少对疾病的恐惧情绪;患者参与护理过程,可调动其积极性,提升其自我成就体验,对于提升其心理弹性,提高治疗疾病的信心均有积极作用。且该模式将患者心理问题作为重点,通过个体化、多元化宣教及放松训练等途径,改善患者心理健康水平,纠正不良情绪,提升心理弹性[19]。
本研究结果显示,干预2周后,试验组C-SUPPH量表各维度评分均高于对照组,营养状况优于对照组,提示基于问题导向的护理干预模式有助于提高糖尿病合并胃癌化疗患者自我管理效能水平,改善化疗期间营养状况。分析原因为:1)基于问题导向的护理干预通过文献检索、案例分析确定护理目标,明确患者在护理中的重要性,通过反馈式宣教提升患者对胃癌化疗知识的掌握程度,督促其树立正确认知,使其更愿意自主参与护理过程,提升应对疾病的信心,提高其自我管理效能[20];2)本干预模式事先对糖尿病合并胃癌化疗患者营养、饮食状况进行分析,制定个体化食谱,并督促患者改变不良饮食习惯,维持均衡饮食;3)通过宣教使患者明确饮食调整的重要性,改善患者营养状态,减少因化疗、糖尿病共病所致的营养丢失,提高化疗的耐受性。
糖尿病合并胃癌化疗患者常伴不同程度胃肠动力异常,容易出现腹泻、便秘、食欲不振、恶心、呕吐等胃肠道反应,而上述不良反应可能导致化疗耐受性降低,影响患者化疗依从性及预后[21],因此必须重视预防糖尿病合并胃癌化疗患者胃肠道不良反应的发生。本研究发现,干预期间,试验组患者恶心、呕吐、食欲减退等胃肠道不良反应发生率较对照组低,说明基于问题导向的护理干预模式能够提高糖尿病合并胃癌化疗患者化疗的耐受性。分析原因为,基于问题导向的护理干预通过指导患者及家属了解化疗不良反应产生的原因,告知其预防策略及应对方式,促使其积极配合开展各项护理措施,并通过适当运动和有效的饮食干预措施,调节其胃肠道微生态,促进胃肠道神经反射恢复正常,故能降低胃肠道不良反应发生的风险。本研究还发现,干预后试验组患者EORTC QLQ-STO22 量表各维度评分优于对照组,提示基于问题导向的干预模式可提高糖尿病合并胃癌化疗患者生存质量。考虑该护理模式通过提高患者心理弹性、自我管理效能,提升了患者应对疾病的信心,有助于改善其胃肠道功能,纠正营养状态,进而提高其生存质量。
综上所述,基于问题导向的护理干预有助于提高糖尿病合并胃癌化疗患者心理弹性,提升患者自我管理效能水平,并降低胃肠道不良反应发生率,提升患者生存质量。本研究不足之处在于样本数量有限,且为单中心研究,后续研究需进一步扩大样本量以论证基于问题导向的护理模式的临床应用价值。
