不同血钾水平原发性醛固酮增多症中医证素及临床特点分析
2023-06-25王帅王丽
王帅 王丽
【摘要】 目的:探討不同血钾水平原发性醛固酮增多症(PA)患者的中医证素及临床特点。方法:将2017年10月-2021年12月辽宁中医药大学附属医院内分泌科确诊的76例PA患者分为正常血钾组(≥3.5 mmol/L)和低钾血症组(<3.5 mmol/L),并对其中医四诊资料及临床资料进行回顾性分析。结果:本研究共收集PA患者76例,其中男30例,女46例,平均年龄为(55.08±8.52)岁,超重和肥胖患者(体重指数≥23.9 kg/m2)占56.58%;低钾血症组收缩压、尿微量白蛋白/肌酐、卧立位醛固酮较正常血钾组高(P<0.05)。中医病位证素分布依次为肾、肝、脾、心,以肾、肝、脾最为常见。中医病性证素分布依次为气虚、血瘀、痰、阴虚、阳亢、气滞、阳虚、血虚,其中实性病性以血瘀、痰最为常见,二者证素组合占比34.2%。低钾血症组气虚、阳虚、气虚﹢阳虚证素组合占比均明显高于正常血钾组(P<0.05);正常血钾组阴虚、阳亢﹢阴虚证素组合占比均明显高于低钾血症组(P<0.05)。临床常见症状依次为眩晕、口渴多饮、胸闷气短、乏力、口苦、心悸、自汗、寐差、便溏、肢体麻木、肢体浮肿、恶心呕吐。低钾血症组乏力、心悸、自汗、肢体麻木症状占比均明显高于正常血钾组(P<0.05);正常血钾组口苦、寐差症状占比均明显高于低钾血症组(P<0.05)。结论:根据不同血钾水平、中医证素及患者临床表现将PA分为阴虚阳亢、气阴两虚及阳气虚衰三期,其中痰、瘀贯穿整个病程。中医治疗应针对不同分期,把握虚实补泻的力度,同时预防心、肾等并发症的出现。
【关键词】 原发性醛固酮增多症 高血压 低钾血症 中医证素
Analysis of TCM Syndrome Elements and Clinical Characteristics of Primary Aldosteronism with Different Blood Potassium Levels/WANG Shuai, WANG Li. //Medical Innovation of China, 2023, 20(10): 066-072
[Abstract] Objective: To explore the TCM syndrome elements and clinical characteristics of patients with primary aldosteronism (PA) with different blood potassium levels. Method: A total of 76 patients with PA who were diagnosed in the Department of Endocrinology, Affiliated Hospital of Liaoning University of Traditional Chinese Medicine from October 2017 to December 2021 were divided into normal blood potassium group (≥3.5 mmol/L)
and hypokalemia group (<3.5 mmol/L), and the data of the four diagnostic methods in TCM and clinical data were retrospectively analyzed. Result: A total of 76 patients with PA in this study were collected, including 30 males and 46 females, with an average age of (55.08±8.52) years, overweight and obese patients (body mass index ≥23.9 kg/m2) accounted for 56.58%. The systolic pressure, microalbuminuria/urine creatinine, clinostatism and standing position aldosterone in hypokalemia group were higher than those in normal blood potassium group (P<0.05). The distribution of syndrome elements of TCM disease location was successively kidney, liver, spleen and heart, with kidney, liver and spleen being the most common. The distribution of syndrome elements of TCM nature of disease was successively qi deficiency, blood stasis, phlegm, yin deficiency, yang hyperactivity, qi stagnation, yang deficiency, and blood deficiency. Among them, blood stasis and phlegm were the most common solid nature of disease, and the combination of the two syndrome elements accounts for 34.2%. The proportions of syndrome elements of qi deficiency, yang deficiency and qi deficiency + yang deficiency in the hypokalemia group were significantly higher than those in the normal blood potassium group (P<0.05). The proportions of syndrome elements of yin deficiency, yang hyperactivity + yin deficiency in the normal blood potassium group were significantly higher than those in the hypokalemia group (P<0.05). The common clinical symptoms were dizziness, thirst and polydipsia, chest tightness and shortness of breath, fatigue, bitter taste, palpitation, spontaneous sweating, poor sleep, loose stool, limb numbness, edema of limbs, nausea and vomiting. The proportion of fatigue, palpitation, spontaneous sweating and limb numbness in the hypokalemia group were significantly higher than those in the normal blood potassium group (P<0.05). The proportions of symptoms of bitter taste and poor sleep in the normal blood potassium group were significantly higher than those in the hypokalemia group (P<0.05). Conclusion: According to different blood potassium levels, TCM syndromes elements and patients' clinical manifestations, PA can be divided into three stages: yin deficiency and yang hyperactivity, qi and yin deficiency and yang deficiency, in which phlegm and blood stasis run through the whole course. TCM treatment should focus on different stages, grasp the strength of reinforcing deficiency and reducing excess, and prevent the occurrence of complications such as heart and kidney.
[Key words] PA Hypertension Hypokalemia TCM syndrome elements
First-author's address: Liaoning University of Traditional Chinese Medicine, Shenyang 110847, China
doi:10.3969/j.issn.1674-4985.2023.10.016
原发性醛固酮增多症(primary aldosteronism,PA)是指肾上腺皮质分泌过量醛固酮,肾素-血管紧张素系统活性受抑而导致的高醛固酮、低肾素、高血压伴或不伴低血钾为主要特征的临床综合征[1]。PA曾在历史上被认为是高血压的一个罕见原因,高血压往往是其最常见也是最早出现的临床表现。随着现代医疗水平及影像学水平的发展,PA的患病率呈现逐年增高趋势,在高血压人群中占2%~13%,在难治性高血压人群中可达17%~30%[2-6]。虽然单侧PA可手术治愈,但是仍有多数双侧PA及不耐受手术治疗的患者需终身服用药物治疗,针对这些需保守治疗的患者,运用中西医结合治疗以改善全身机能及临床症状,或已成为目前临床医师的重要选择。但目前临床对于PA,中医还未形成系统的认识,本文通过探索不同血钾水平PA患者中医证素及临床特征的差异,为临床指导中西医结合治疗及个体化用药提供依据。本研究回顾性分析76例PA患者的临床病例资料,报道如下。
1 资料与方法
1.1 一般资料 纳入2017年10月-2021年12月辽宁中医药大学附属医院内分泌科经实验室检查、影像学检查及卡托普利试验确诊的76例PA患者作为研究对象。(1)纳入标准:①根据文献[7]《原发性醛固酮增多症诊断治疗的专家共识》对怀疑PA患者进行初筛,并计算血浆醛固酮/肾素浓度比值(ARR);②对诊断切点ARR>30的患者,行卡托普利试验确诊;③确诊为PA的患者,行肾上腺CT检查以排除肾上腺巨大肿瘤。(2)排除标准:①其他可能引起继发性高血压的疾病;②严重肾脏疾病、心脏疾病及低钾血症等。本研究已获得本院医学伦理委员会批准。
1.2 方法 回顾性分析76例PA患者的入院基本资料:性别、年龄、体重指数(BMI)、入院血压(收缩压、舒张压)、血钾、血钠、空腹血糖、糖化血红蛋白、总胆固醇、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、尿微量白蛋白/肌酐及卧、立位醛固酮;中医病位证素、中医病性证素及主要临床表现。并将PA患者分为正常血钾组(≥3.5 mmol/L)和低钾血症组(<3.5 mmol/L)进行临床亚组分析,其中低钾血症发生率为52.63%(40/76)。
1.3 统计学处理 收集资料并录入Excel,采用SPSS 26.0软件进行数据分析。符合正态分布计量资料采用(x±s)表示,组间比较采用独立样本t检验;计数资料采用率(%)表示,组间比较采用字2检验。P<0.05为差异有统计学意义。
2 结果
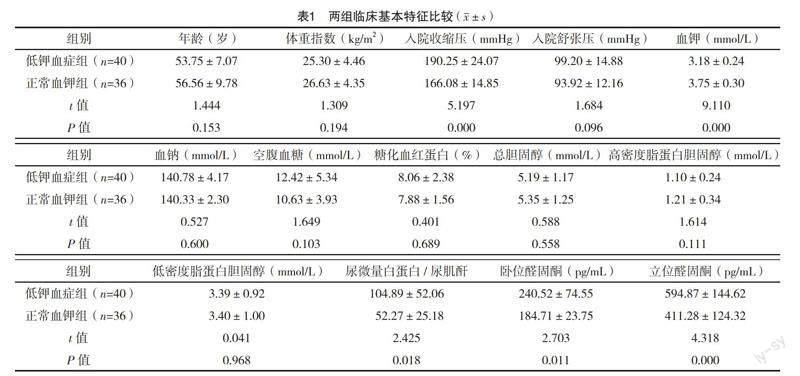
2.1 两组临床基本特征比较 本研究共收集PA患者76例,平均年龄为(55.08±8.52)岁,其中男30例(39.47%),女46例(60.53%),男女比例为1∶1.53;平均BMI为(25.93±4.43)kg/m2,其中超重和肥胖(BMI>23.9 kg/m2)43例(56.58%)。与正常血钾组相比,低钾血症组收缩压较高[(190.25±24.07)mmHg vs(166.08±14.85)mmHg],尿微量白蛋白/肌酐比值较高[(104.89±52.06)vs (52.27±25.18)],卧位醛固酮较高[(240.52±74.55) pg/mL vs (184.71±23.75)pg/mL],立位醛固酮较高[(594.87±144.62)pg/mL vs (411.28±124.32)pg/mL],差异均有统计学意义(P<0.05)。见表1。
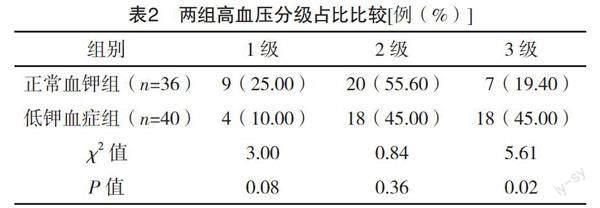
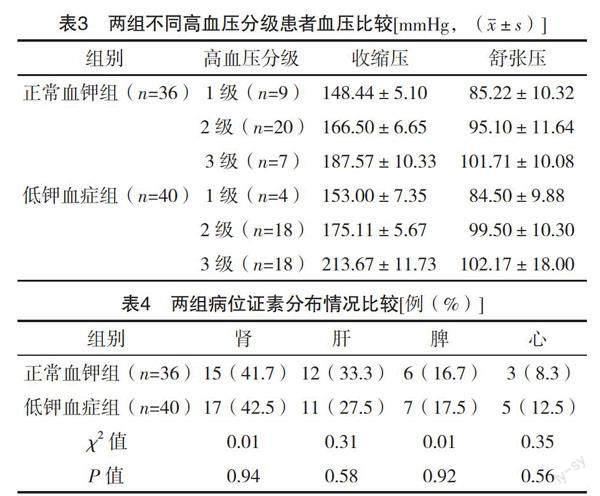
2.2 两组血压情况比较 76例PA患者全部伴有高血压,其中1级高血压13例(17.1%),2级高血压38例(50.0%),3级高血压25例(32.9%),以2、3级高血压为主,共63例(82.9%);两组3级高血压占比比较,差异有统计学意义(P<0.05)。较正常血钾组相比,低钾血症组2、3级收缩压均偏高(t=4.273、5.149,P=0.000、0.000)。见表2、3。
2.3 两组病位证素分布情况 76例PA患者的病位证素总体分布为肾(42.1%)>肝(30.3%)>脾(17.1%)>心(10.5%),以肾、肝、脾最为常见。两组病位证素分布比较,差异均无统计学意义(P>0.05)。见表4。
2.4 两组病性证素分布情况 76例PA患者的病性证素分布为气虚(56.6%)>血瘀、痰(46.1%)>阴虚(44.7%)>阳亢(36.8%)>气滞、阳虚(28.9%)>血虚(17.1%)。在实性病性证素中,以血瘀、痰最为常见,二者证素组合占比34.2%;在虛性证素中,以气虚最为常见。低钾血症组气虚、阳虚、气虚﹢阳虚证素组合占比均明显高于正常血钾组(P<0.05);正常血钾组阴虚、阳亢﹢阴虚证素组合占比均明显高于低钾血症组(P<0.05)。见表5。
2.5 两组临床常见症状 76例PA患者的临床常见症状为眩晕(86.8%)>口渴多饮(85.5%)>胸闷气短(48.7%)>乏力(43.4%)>口苦(35.5%)>心悸、自汗(34.2%)>寐差(31.6%)>便溏(23.7%)>肢体麻木(22.4%)>肢体浮肿(17.1%)>恶心呕吐(11.8%),以眩晕、口渴多饮、胸闷气短最为常见。低钾血症组乏力、心悸、自汗、肢体麻木症状占比均明显高于正常血钾组(P<0.05);正常血钾组口苦、寐差症状占比均明显高于低钾血症组(P<0.05)。见表6。
3 讨论
1955年Conn JW教授报道首例PA,是唯一可能治愈的高血压[8-9]。在中医学里,本病虽无中医病名对应,但根据临床表现可将其归属于“眩晕”“痿证”“消渴”等范畴,明代《普济方·积聚门·奔豚》所提及“从惊恐得之,肾间有脓故也”[10],与现代本病常伴发肾上腺腺瘤、增生、结节等描述相似,故又可归属于中医“癥瘕”“积聚”中有形之“癥积”的范畴。
本研究中,PA患者主要临床症状为眩晕、口渴多饮、胸闷气短、乏力、心悸等,其中眩晕占比86.8%,也是本病最主要的临床表现,由此多数医家认为PA发病的主要病位在肝,但本研究中PA的病位证素多见于肾。笔者认为:首先,本病发病较迟,患者平均年龄为(55.08±8.52)岁,中老年患者多因肾精亏虚、髓海不足而发病,肾为先天之本,主藏精,“精伤则骨酸痿厥”,肾精不足,髓减脑消,脑窍失于濡养,“髓海不足,则脑转耳鸣,胫酸眩冒,目无所见,懈怠安卧”[11];其次,本病腺瘤、增生、结节等病理包块发于肾,病邪所及,其脏易损;最后,乙癸同源,在生理和病理上肝肾两脏互为影响,肝血亏虚,肾精失养则头晕目眩、腰腿酸软。其他常见病位证素依次为肝、脾和心:肝为将军之官,主司疏泄,喜条达而恶抑郁,发病多与情志相关,情志疏泄暢达则血压正常;若平素心情抑郁,肝气郁滞不畅,气滞血瘀,则手足麻木不仁,或平素急躁易怒,肝阳上亢,引动肝风,易发头晕目眩,血压升高,甚则抽搐。脾主统血,血液失于统摄,行于脉外则为瘀,脾主运化水液,运化失约则聚湿为痰,久之痰瘀互结,蒙蔽清窍而发为眩晕;脾主司四肢肌肉,四肢不得水谷精微濡养,而致乏力、麻木,甚则肌肉痿废不用。心主血脉而藏神,若脉管输注不利,易使心脉受损,出现心悸动不安等症状;气滞血瘀则脑失所养,神志异常,发为眩晕。
本研究发现,实性病性证素中的痰、瘀,在两组中占比均为最多,但分布并无差异。痰是疾病发生发展过程中形成的病理产物,也是重要的致病因素,易使气血运行不畅而致瘀,痰瘀互结而使病情胶着难愈。痰、瘀是眩晕的常见病因,元代《丹溪心法·头眩》有云:“无痰不作眩”,明代虞抟也曾提出“血瘀致眩”的论点:“外有因坠损而眩运者,胸中有死血迷闭心窍而然”[12],为后世医家留下了宝贵经验。血瘀、痰浊又是中医“癥积”的常见致病因素,其属有形之邪,本病因肾气不足,不能蒸腾气化津液,凝为痰瘀,胶着互结于肾,故形成肾上腺腺瘤、增生、结节等,《素问·举痛论篇》言:“血气稽留不得行,故宿昔而成积矣”[13]。与此同时,本研究中肥胖患者超过半数,此与“肥人多痰湿”之观点联系密切。因此,在PA的中医治疗过程中,祛痰、化瘀应贯穿始终。
在虚性病性证素中,以气虚为主。张景岳强调“无虚不作眩”,认为虚证也常致眩晕,并提出“眩运一证,虚者居其八九,而兼火兼痰者,不过十中一二耳”[12]。本研究中,气虚、阳虚多见于低钾血症组PA患者,且自汗、心悸、乏力、肢体麻木症状明显高于正常血钾组PA患者;阴虚则多见于正常血钾组PA患者,并常伴有口苦、寐差等症状。
本研究显示,76例PA患者全部伴有不同程度的高血压,以2、3级高血压为主,且低钾血症PA患者收缩压、尿微量白蛋白/肌酐比值、卧立位醛固酮明显高于正常血钾患者,笔者认为不同血钾水平PA患者临床表现之差异,与疾病的病程及发展规律密切相关:在PA发病初期,临床上仅表现为轻度高血压,而血钾水平多为正常,此时由于正气尚可而邪气不盛,肝肾阴虚火旺,肝阳上亢,表现为口苦,阴虚不纳阳、阳盛不入阴而表现为不寐;疾病中期,临床上表现为高血压伴有间歇性低钾血症,此时由于阴虚日久不愈,邪气渐盛,耗伤机体正气而出现气阴两虚之证;疾病后期,由于醛固酮过量,导致肾素系统分泌机制紊乱,尿中长期大量失钾,使钾含量在血液中大幅下降,临床上表现为顽固性高血压伴严重低钾血症,并出现阵发性肌肉软弱及麻痹,严重者可使心肌、肾脏受损,出现心律紊乱及肾病等并发症。低钾血症所致乏力、肌肉软弱无力等,正如《难经》所述“喘逆,骨痿少气”[10]。此时由于机体正气亏虚,邪气偏盛,导致脾肾气虚,心肾阳虚,脾肾之气不能蒸腾运化水谷精微,使心肌、四肢及机体失于濡养而表现为心悸、肢体麻木并伴有自汗、乏力等症状。因此,为防止疾病发展至后期累及心肾,在疾病初期滋补肝阴、补益心肾显得尤为重要。
对于本病肾上腺腺瘤、增生、结节等包块的治疗,化痰、祛瘀应贯穿疾病始终。张景岳根据《黄帝内经》:“坚者削之,留者攻之,结者散之,客者除之,上之下之,摩之浴之,薄之劫之,开之发之”,从而总结出“然欲总其要,不过四法,曰攻,曰消,曰散,曰补,四者而已”[14]。现代医家对于肿瘤、增生、结节的治疗,也应以扶正祛邪为原则。桂枝茯苓丸对于缓消腹内癥块,最早记载于《金匮要略》“妇人宿有癥病……当下其癥,桂枝茯苓丸主之”,现代研究证明,其对于改善血压、提高心肌顺应性、抗炎、抗栓等也有非常好的效果[15-16]。文献[17-19]用桂枝茯苓丸配合其他方剂治疗痰瘀互结之眩晕效果显著。对于PA虚证,应根据患者中医四诊及临床表现进行辨证,疾病前期阴虚偏盛的患者,配合六味地黄丸加减,其为中医经典方剂,也是滋补肝肾阴虚之基础方剂,在“三补三泻”基础上加减化裁,治疗肝肾阴虚之眩晕功效显著[20]。疾病日久阳气虚衰患者,合理运用金匮肾气丸加减以补益肾之阳气,全方意在补益肾气,又可除却肾气不足所致水停之患,有“补而不滞,利而不伐”之功效。文献[21-22]通过实验证明金匮肾气丸对于下丘脑-垂体-甲状腺轴的调节作用有一定的影响,郭继臻[23]研究显示其对于本病自汗、乏力、心悸等症状改善效果显著。二者配合桂枝茯苓丸,根据患者不同病期及临床表现进行加减化裁,虚实并举,攻补兼施,消中有补,治其本源。
综上所述,PA中医病机多为先天禀赋不足,髓海空虚,根据不同血钾水平、中医证素及患者临床表现等分为阴虚阳亢、气阴两虚、阳气虚衰三期,其中痰、瘀贯穿整个病程,多属本虚标实。治疗时结合患者中医四诊、临床症状及西医辅助检查结果,区分疾病之病期、判定疾病之浅深,从而把握虚实补泻的力度。疾病初期和中期还应着眼于心肾并发症的预防,以达到治未病的目的。整个治疗过程以治肾之“癥积”为关键,以滋肝阴、补肾阴或补益肾之阳气为根本。从患者的整体情况出发,因人制宜,本着治病求本的理念,从疾病的病因病机入手,临证过程中灵活加减化裁,配合西医治疗以改善患者临床症状、提高身体各方面机能,优化患者生存质量。
本文通过PA患者不同血钾水平及临床表现的异同,归纳总结出PA中医不同分期下的证候特点、中医治疗方法等,丰富了中医对PA的认识,也为中医治疗顽固性高血压提供了新的思路。未来还需要采用更大样本量、前瞻性的临床研究来进一步完善PA的中医诊治方案。
参考文献
[1]刘小宁,蔡军,马文君,等.原发性醛固酮增多症高血压患者临床特征分析[J].中国循环杂志,2018,33(9):836-841.
[2] MONTICONE S,BURRELLO J,TIZZANI D,et al.Prevalence and clinical manifestations of primary aldosteronism encountered in primary care practice[J].J Am Coll Cardiol,2017,69(14):1811-1820.
[3] K?YSER S C,DEINUM J,DE GRAUW W J,et al.Prevalence of primary aldosteronism in primary care: a cross-sectional study[J/OL].
Br J Gen Pract,2018,68(667):e114-e122.https://pubmed.ncbi.nlm.nih.gov/29335324/.
[4] PAPANASTASIOU L,MARKOU A,PAPPA T,et al.Primary aldosteronism in hypertensive patients: clinical implications and target therapy[J].Eur J Clin Invest,2014,44(8):697-706.
[5] SAVARD S,AMAR L,PLOUIN P F,et al.Cardiovascular complications associated with primary aldosteronism: a controlled cross-sectional study[J].Hypertension,2013,62(2):331-336.
[6] HUNDEMER G L,VAIDYA A.Primary aldosteronism diagnosis and management: a clinical approach[J].Endocrinol Metab Clin North Am,2019,48(4):681-700.
[7]原發性醛固酮增多症诊断治疗的专家共识[J].中华内分泌代谢杂志,2016,32(3):188-195.
[8] CONN J W.Presidential address. Part Ⅰ. Painting background Part Ⅱ. primary aldosteronism, a new clinical syndrome[J].J Lab Clin Med,1955,45(1):3-17.
[9] YANG Y,REINCKE M,WILLIAMS T A.Prevalence,diagnosis and outcomes of treatment for primary aldosteronism[J].Best Pract Res Clin Endocrinol Metab,2020,34(2):101365.
[10]郝千莹,李平,林恬恬,等.基于“肾之积”理论探讨温肾化瘀消积法治疗原发性醛固酮增多症[J].北京中医药大学学报,2022,45(3):301-306.
[11]吴梦如.原发性醛固酮增多症与原发性高血压中医证素分布研究[D].乌鲁木齐:新疆医科大学,2018.
[12]沈志秀.眩晕病证的古代文献研究与学术源流探讨[D].北京:北京中医药大学,2004.
[13]王翠玉.《内经》关于肿瘤病的理论研究[D].济南:山东中医药大学,2017.
[14]沈琦,朱津丽,贾英杰.《景岳全书》积聚证治探析[J].山东中医药大学学报,2021,45(2):191-194.
[15]刘暖,毛秉豫,杨雷,等.桂枝茯苓丸对自发性髙血压大鼠血流状态的影响及心肌纤维化的改善作用[J].南阳理工学院学报,2015,7(4):111-115.
[16]李佳川,刘朋,刘晓帅,等.桂枝茯苓丸对垂体后叶素致大鼠急性心肌缺血的保护作用[J].西南民族大学学报(自然科学版),2013,39(3): 327-329.
[17]雷琳丽,曾小石,彭婵.大柴胡汤合桂枝茯苓丸治疗原发性高血压的效果分析[J].内蒙古中医药,2021,40(6):48-49.
[18]林欣满.黄煌教授应用大柴胡汤合桂枝茯苓丸的经验总结[D].南京:南京中医药大学,2019.
[19]伍超,李志彬,王红胜.桂枝茯苓丸加减治疗痰瘀阻络型中风急性期的临床观察[J].中医临床研究,2017,9(8):78-80.
[20]杜柏荣,赵桂良,程俊文,等.六味地黄丸加减治疗肝肾阴虚型高血压病眩晕的疗效与机制研究[J].中药材,2021,44(6):1511-1515.
[21]许翠萍,孙静,朱庆均,等.金匮肾气丸对“劳倦过度、房室不节”肾阳虚模型小鼠下丘脑-垂体-肾上腺轴功能的影响[J].山东中医药大学学报,2009,33(3):248-249.
[22]金蓉家,杨元宵,邢桂英,等.肾气丸对肾阳虚大鼠下丘脑-垂体-甲状腺轴的调节作用初探[J].浙江中医杂志,2013,48(5):370-371.
[23]郭继臻.金匮肾气丸加减治疗肾气虚型原发性高血压病的临床研究[D].晋中:山西中医药大学,2020.
(收稿日期:2022-10-08) (本文编辑:陈韵)
