不同引流方式对口腔颌面部间隙感染患者的影响
2023-06-22高银亮代全红
高银亮,代全红
(驻马店市中心医院口腔科,河南 驻马店 463000)
口腔颌面部间隙感染是一种常见的外科口腔颌面部及颈上部潜在颈膜间隙感染类型,因其具有疏松的蜂窝结缔组织、复杂的解剖特点,且各间隙互相联系,从而导致颌面部间隙感染往往不局限于单个间隙而是向邻近组织和间隙扩散,上达颅底,下至纵隔,引发多间隙感染[1],其临床症状主要有言语不清、吞咽困难等,严重时可能会导致颅内感染死亡、中毒性休克等。因此,有效的抗感染治疗以及适时的脓肿切开引流是治疗口腔颌面部感染的常规方法。传统开放式脓肿切开引流术采用多切口、大切口开放式反复清创换药,虽然具有一定效果,但要冲洗不同间隙的多脓腔,需要反复多次重新置管,不仅增加患者疼痛感,费时费力,且疗效欠佳,容易增加患者并发症[2]。目前临床上常采用改良负压封闭引流术治疗,有研究[3]报道,改良负压封闭引流术能够有效克服传统引流术存在的不足,可有效缩小脓腔和创面面积,持续负压抽吸可加速炎症消散,增强治疗效果。本文探讨口腔颌面部间隙感染患者应用不同引流方式治疗的临床效果,报道如下。
1 对象与方法

1.2 方法
1.2.1 治疗方法 观察组采取改良负压引流治疗,治疗方法如下:局部麻醉后,在脓肿波动最明显处顺间隙走弧形切开脓肿,使用生理盐水和过氧化氢反复冲洗脓腔。然后按照创面大小和形状修剪引流管,引流管选取14号软吸痰管,管口上10 mm位置进行螺旋剪孔,孔径2 mm。另一根为冲洗管,无需剪孔,无菌吸收性明胶海绵分层包裹两根管路,引出引流管和冲洗管,间断缝合创口并用生物膜封闭。术后负压(40~60 kPa)吸引脓液,12~24 h后停止拔管,再用生理盐水反复冲洗。
对照组采取超声引导下穿刺引流,方法如下:局部麻醉后,在脓肿波动最明显处顺间隙走弧形切开脓肿,在超声实时监视下,迅速将带有塑料套管耳朵穿刺针(17 G或18 G)沿穿刺引导线刺入脓肿,在红肿部位置入引流管,直至24 h后引流量<10 mL后拔管,再用生理盐水反复冲洗。
1.2.2 观察指标 ①临床疗效:记录并比较2组患者拔管时间、抗生素使用时间、伤口愈合时间、肉芽组织生长时间及住院时间。②炎症指标:比较2组患者治疗前及治疗3 d后白细胞计数(WBC)、中性粒细胞计数(NEUT)、高敏C反应蛋白(hs-CRP)的水平变化。检测方法,抽取患者静脉血3 mL,WBC和NEUT采用全自动血细胞分析仪测定,hs-CRP采用放射免疫法测定。WBC正常值范围(4~10)×109L-1,NEUT(1.8~6.3)×109L-1,hs-CRP正常范围1~10 mg·L-1。③并发症:统计并比较2组治疗期间的神经损伤、血管损伤、瘢痕挛缩以及感染扩散等并发症发生率。④预后情况:追踪3个月,比较2组患者复发率及病死率。

2 结果
2.1 2组患者临床疗效比较 观察组拔管时间、抗生素使用时间、伤口愈合时间、肉芽组织生长时间及住院时间均低于对照组,差异有统计学意义(P<0.05)。见表1。
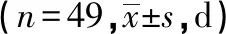
表1 2组患者临床疗效比较
2.2 2组患者炎症指标比较 治疗前,2组患者WBC、NEUT、hs-CRP水平差异无统计学意义(P>0.05);治疗3 d后,2组患者WBC、NEUT、hs-CRP水平均明显降低,且观察组低于对照组,差异有统计学意义(P<0.05)。见表2。
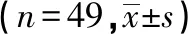
表2 2组患者炎症指标比较
2.3 2组并发症发生率比较 观察组发生并发症总发生率低于对照组,差异有统计学意义(P<0.05)。见表3。
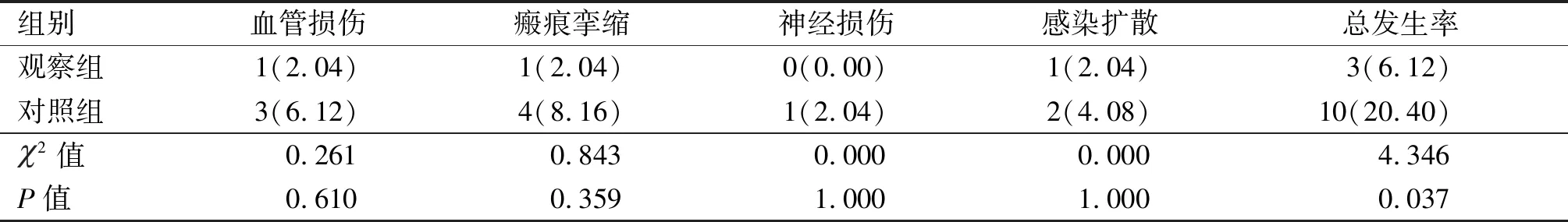
表3 2组患者并发症发生率比较 [n=49,n(%)]
2.4 2组患者预后情况比较 观察组患者复发率为0.00%,对照组复发率2.04%,2组均无死亡病例,病死率为0.00%,差异无统计学意义(P>0.05)。
3 讨论
口腔颌面部神经分布较多,血液供应分布丰富,当发生感染时会产生剧烈疼痛、肿胀明显等症状[5]。口腔颌面部间隙感染通常为社区获得性感染,面下间隙是其主要感染部位,革兰氏阳性菌感染是导致该疾病发生的主要原因[6]。该疾病发病急,病情进展快,若老年患者感染该病,在高血压等疾病的影响下,会导致病情加重,引发颅内感染、呼吸或心血管系统疾病。因此,患者一旦确诊后,需及时予以规范有效的治疗,使病情得到有效控制[7]。切开引流和全身抗生素抗感染治疗是口腔颌面部感染的传统治疗方式,通过将脓肿切开,引导脓腔内感染物流出,利用无菌冲洗液冲洗脓腔等方式进行感染控制,但是该方法难以彻底清洁位置较深或隐蔽狭小的脓腔,其引流效果不理想且极易反复感染[8]。改良负压封闭引流术的负压装置采用引流管道多孔设计和外层材料包裹,可营造负压环境,避免产生脓腔,使用冲洗液对感染区进行持续冲洗,不仅冲洗时间更长,而且冲洗面积更大,感染物能够清除更彻底,对口腔颌面部感染的引流效果较好[9]。
本研究结果显示,观察组拔管时间、抗生素使用时间、伤口愈合时间、肉芽组织生长时间及住院时间均低于对照组,这说明改良负压封闭引流术在临床疗效上更具优势,能够有效缩短患者的肉芽组织生长与伤口愈合时间,减少抗生素使用,缩短患者住院时间。分析其原因:①简便冲洗和高效引流,可有效对脓腔各处进行冲洗。②改良负压封闭引流术减少局部组织张力,可进行自溶性清创,避免无效腔形成[10]。③负压持续引流可清除创面坏死组织、分泌物和渗出液,改善微循环,有效控制感染,从而加快患者恢复速度[11]。hs-CRP是炎症指标,而WBC、NEUT具有吞噬细菌的作用,当hs-CRP、WBC、NEUT升高时可提示有细菌感染的情况发生,在本研究中,治疗前,2组患者WBC、NEUT、hs-CRP均无明显差异,治疗3 d后,2组患者WBC、NEUT、hs-CRP均降低,且观察组低于对照组,这说明改良负压封闭引流术能更有效地缓解患者体内的炎症反应。分析其原因:①负压抽吸有利于缩小创面及脓腔面积,从而加快炎症的消散[12]。②负压能阻碍细菌繁殖,可有效避免交叉感染,降低炎症反应的发生[13]。本研究结果显示,观察组复发率及病死率为0.00%,对照组复发率2.04%,病死率为0.00%,2组患者预后无明显差异。这说明,改良负压封闭引流术预后效果良好,可在临床上推广使用。
本研究结果显示,观察组并发症发生率为6.12%,对照组发生率20.41%,观察组低于对照组(P<0.05),说明改良负压封闭引流术能够有效降低患者的并发症发生风险,分析其原因:改良负压封闭引流术治疗时能够将开放性创面转变为闭合性创面,将其与外界隔离开来,从而大大降低患者外部感染和感染扩散的风险。通过及时有效吸除渗液和坏死组织,营造一个较为清洁的环境,有效改善局部血液循环,从而减少相关并发症发生,加速患者创面愈合。另外,有研究[14]报道,改良负压封闭引流术,只需冲洗和可调控持续性负压引流,能够及时吸除坏死组织,有效避免患者反复冲洗换药的痛苦,而且切口损伤小、瘢痕小,在颌面部间隙感染患者治疗中具有较强的适用性。
综上所述,采用改良负压封闭引流术治疗口腔颌面部间隙感染可有效提高其临床效果,快速降低患者体内炎症反应,减少相关并发症发生率,且复发率低,安全性较高。
