血清MCP-1、S-LDH、TFR水平对儿童急性早幼粒细胞白血病治疗疗效和预后的研究*
2023-06-19桑宝华黄体龙段绍琴林云碧
桑宝华,黄体龙,段绍琴,林云碧
昆明医科大学附属儿童医院/昆明市儿童医院血液肿瘤科,云南昆明 650100
急性早幼粒细胞白血病(APL)是目前临床中较为常见的以早幼粒细胞增生为主要特征的细胞学变化性疾病,依据FAB分型系统其属于M3型[1]。APL患者临床表现主要为正常骨髓造血功能衰竭而诱发的出血、贫血、白血病细胞浸润、感染等。APL患者临床发病急骤,且患者存在明显的临床出血倾向,因此该病极易导致患者出现弥散性血管内凝血[2]。通常情况下,多数APL患者存在染色体特异性易位,形成视黄酸受体α融合基因,由于该基因对三氧化二砷和维甲酸较为敏感,故临床中常采用上述药物对患者进行治疗。APL患者在临床治疗过程中主要通过诱导白血病细胞成熟分化及凋亡进行干预,因此其也属于疗效相对较好的白血病[3]。单核细胞趋化蛋白-1(MCP-1)是广泛被研究的由巨噬细胞和单核细胞诱导分泌的生物活性物质,其在体内具有特异性趋化激活作用,也是公认的促炎症细胞因子之一[4]。乳酸脱氢酶(LDH)是经典的糖异生及糖无氧酵解的重要酶系之一,其可有效催化乳酸与丙酮酸间的氧化和还原反应[5]。通常情况下,在机体组织细胞胞质内存在大量LDH,血清中LDH可很大程度反映含LDH细胞的代谢和增殖能力。铁蛋白是目前受到人们广泛关注的水溶性氧化铁磷酸化合物,具有储铁功能。有研究显示,多种肿瘤细胞的增殖均与铁代谢异常相关,在肿瘤组织分化早期,细胞分化和增殖需调动体内大量铁元素,肿瘤细胞表面多存在明显的转铁蛋白受体(TFR)异常高表达,因此肿瘤的发生和发展与TFR可能有一定联系,并可作为评估肿瘤侵袭和转移能力的重要潜在指标[6]。但MCP-1、游离乳酸脱氢酶(S-LDH)、TFR水平在评估APL患儿中的应用报道较少,因此本研究拟选择本院收治的APL患儿为研究对象,分析血清MCP-1、S-LDH、TFR水平对APL患儿的治疗疗效和预后的预测价值。
1 资料与方法
1.1一般资料 选择本院2018年2月至2020年4月收治的160例APL患儿为研究对象,按照随机数字表法将其分为治疗组和观察组,每组80例。同期选择于本院进行健康体检的健康儿童100例作为对照组。治疗组中男49例,女31例;年龄3~15岁,平均(6.59±1.29)岁。观察组中男52例,女28例;年龄3~15岁,平均(7.59±1.65)岁。对照组中男62例,女38例;年龄3~16岁,平均(6.17±2.01)岁。各组受试儿童年龄、性别比较,差异无统计学意义(P>0.05),具有可比性。观察组与治疗组患儿入组标准:(1)年龄3~15岁;(2)符合APL临床诊断标准;(3)治疗依从性良好,可积极配合研究治疗;(4)新发病例,患儿入组前未接受其他治疗方案干预。排除标准:(1)合并明显心、肝、肾等重要脏器功能障碍;(2)因治疗药物过敏等因素导致无法接受系统性治疗;(3)合并其他恶性肿瘤或糖尿病;(4)入组前1个月服用抗真菌、抗感染类药物治疗;(5)临床或随访资料缺失。本研究经本院伦理委员会审核批准,患儿及其家属均知情同意且签署知情同意书。
1.2治疗方法 治疗组患儿采用45 mg/d的全反式维甲酸进行治疗,治疗期间连续10 d静脉滴注10 mg/d的亚砷酸钠。在治疗过程中若患儿出现凝血功能障碍,则采用血小板输血干预,患儿治疗期间给予抗菌药物干预,并对患儿肝功能变化进行密切关注,当患儿出现肝功能损伤后及时利用护肝药物进行治疗。观察组患儿给予安慰剂治疗。

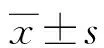
2 结 果
2.1各组治疗前后MCP-1、S-LDH、TFR水平比较 治疗前与对照组比较,观察组和治疗组患儿MCP-1、S-LDH、TFR水平明显升高(P<0.05);治疗后与观察组比较,治疗组患儿MCP-1、S-LDH、TFR水平明显降低(P<0.05)。见表1。
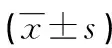
表1 各组治疗前后MCP-1、S-LDH、TFR水平比较
2.2不同疗效患儿MCP-1、S-LDH、TFR水平比较 结果显示,治疗后治疗组CR 16例,PR 54例,NR 10例,不同疗效患儿MCP-1、S-LDH、TFR水平比较,差异有统计学意义(P<0.05);CR患儿MCP-1、S-LDH、TFR水平均明显低于PR和NR患儿(P<0.05),PR患儿MCP-1、S-LDH、TFR水平均明显低于NR患儿(P<0.05)。见表2。
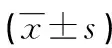
表2 不同疗效患儿MCP-1、S-LDH、TFR水平比较
2.3MCP-1、S-LDH、TFR水平与患儿临床疗效的关系 多因素Logistic回归分析结果表明,高MCP-1、S-LDH、TFR水平是影响患儿临床疗效的独立危险因素(P<0.05),见表3。
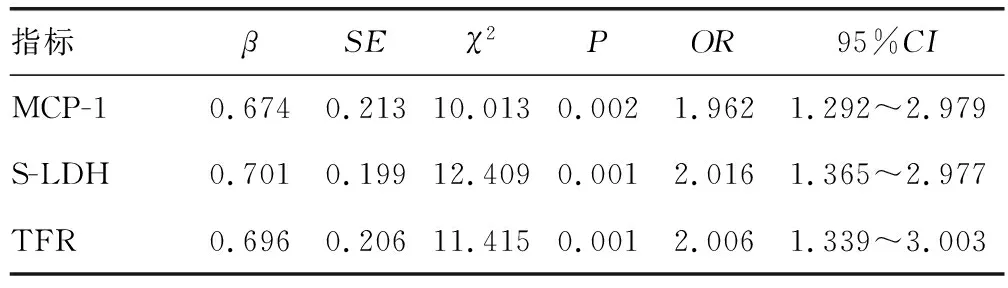
表3 MCP-1、S-LDH、TFR水平与患儿临床疗效的关系
2.4患儿PFS调查结果 结果显示,MCP-1、S-LDH及TFR低表达的APL患儿PFS分别优于MCP-1、S-LDH及TFR高表达的APL患儿,差异有统计学意义(P<0.05),见图1。
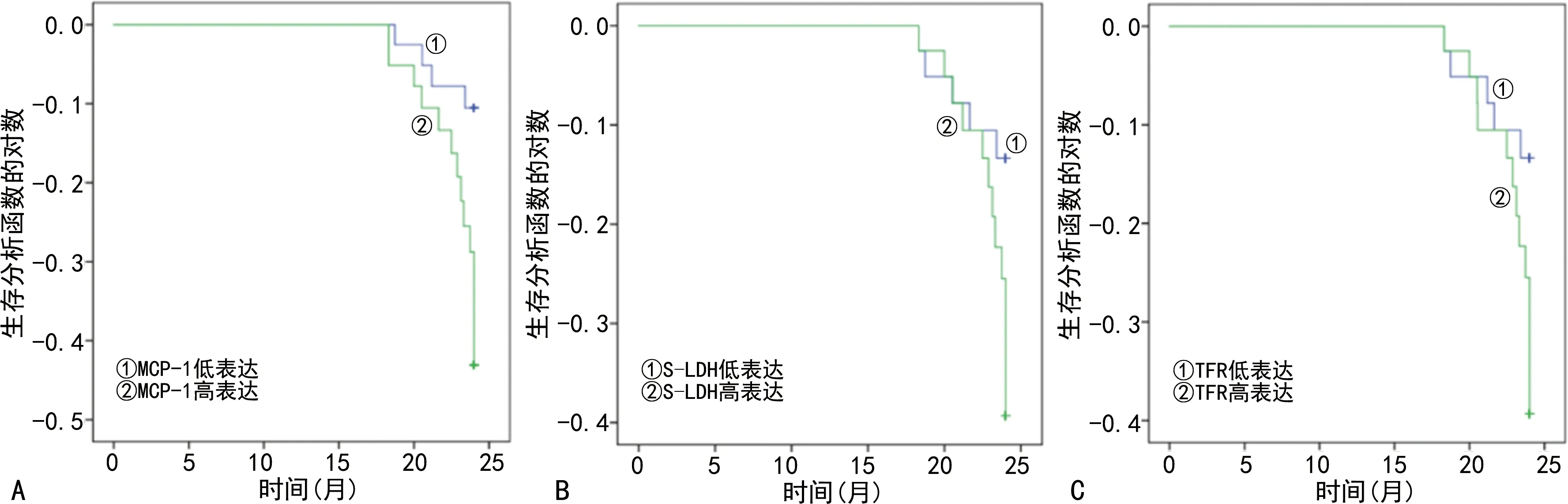
注:A、B、C分别为APL患儿不同MCP-1、S-LDH、TFR水平的生存曲线。图1 患者PFS调查结果
2.5患儿OS调查结果 结果显示,MCP-1、S-LDH及TFR低表达的APL患儿OS分别优于MCP-1、S-LDH及TFR高表达的APL患儿,差异有统计学意义(P<0.05),见图2。
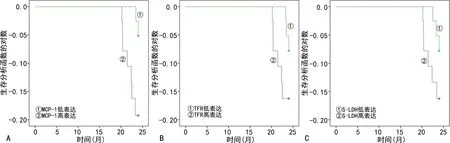
注:A、B、C分别为APL患儿不同MCP-1、TFR、S-LDH水平的生存曲线。图2 患者OS调查结果
2.6影响APL患儿预后不良的因素 以MCP-1、S-LDH及TFR作为自变量,预后不良发生作为因变量,结果显示高MCP-1、S-LDH及TFR水平是影响APL患儿预后不良的独立危险因素(P<0.05),见表6。
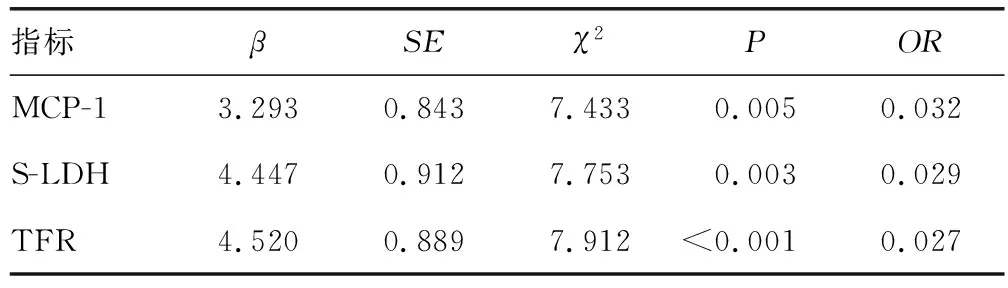
表6 影响儿童APL患儿预后不良的因素
3 讨 论
APL是目前临床中较为常见的临床恶性肿瘤之一,一般情况下患者临床发病较为急骤,且伴随着明显的出血倾向,其病死率较高,多由于出现弥散性血管内凝血而诱发死亡[7]。APL作为典型的造血系统恶性肿瘤疾病之一,患者多伴随出现明显的感染、贫血等症状,在体内各组织器官均可见白血病细胞浸润,导致出现多系统、脏器功能衰竭,诱发患者病死率升高[8]。全反式维甲酸是目前广泛应用的可调节DNA,从而调节转录靶部位的药物,三氧化二砷可直接作用于DNA翻译靶点,升高患者临床缓解率和治疗率,明显改善患者治疗效果和预后质量[9]。
有学者指出,依照APL临床特征,患者体内多伴随出现弥新概念的造血系统异常,进而导致体内出现血清学改变,因此对患者多种血清学指标检测和分析具有十分重要的意义[10]。通常情况下,出现明显出血倾向患者多有血清促红细胞生成素水平异常,患者体内同时伴随出现叶酸、铁蛋白及维生素B12水平异常[11]。通常情况下,血清中包括铁蛋白在内的多种蛋白主要分布在脾脏、肝脏和骨髓中,其属于较大含铁蛋白,可有效调节铁代谢并可存储多余铁[12]。
机体内铁水平升高后铁蛋白可有效激活其储存功能并降低游离铁可能诱发的细胞毒效应,当机体内铁蛋白水平不足后,可有效维持铁平衡,调节和释放存储铁。在病理状态下,机体铁蛋白可作为评估患者体内铁水平的重要指标,有效反映患者疾病活动度和病情严重程度[13]。随白血病细胞破坏程度加重导致大量铁蛋白被释放进入血液中,导致血清铁蛋白水平升高,通过观测铁蛋白水平变化可对病情严重程度进行分析。在铁蛋白和铁的转运发挥生理功能的过程中,TFR扮演十分重要的角色,其可有效调控细胞的增殖、生长过程。研究显示,在乳腺癌患者体内TFR呈现明显的异常高表达状态,并与乳腺癌的临床病理分级密切相关,在对乳腺癌患者进行临床诊断和评估过程中具有较高应用价值[14]。
S-LDH是广泛存在于骨骼肌、心脏、肺、肝、肾、脾等重要脏器组织中,当机体出现细胞凋亡或机体组织癌变后会导致肿瘤细胞生长异常,加大体内S-LDH合成量,影响周围组织的扩散、浸润和转移,刺激组织反应性,增大LDH释放量,反映肿瘤增殖活性,并可作为评估肿瘤细胞负荷能力的客观指标。目前S-LDH已成为对血液肿瘤进行评估和分析的肿瘤增殖活性评估指标。MCP-1是由巨噬细胞和单核细胞合成并分泌的具备特异性趋化激活功能的促炎症细胞因子[15]。一般情况下,当机体出现炎症反应后会导致MCP-1发挥趋化嗜酸性粒细胞、自然杀伤细胞、嗜碱性粒细胞的功能,并可有效激活大量淋巴单核细胞,促进细胞活化因子和细胞炎症介质的分泌上调,诱导肿瘤坏死因子和干扰素表达,MCP-1可有效诱导单核细胞中钙离子浓度增加,对中性粒细胞则无明显的作用。
本研究结果显示,治疗前治疗组患儿MCP-1、S-LDH、TFR水平明显高于对照组,治疗后治疗组患儿MCP-1、S-LDH、TFR水平明显低于观察组。对患儿治疗临床疗效进行分析结果显示,CR、PR及NR患儿MCP-1、S-LDH、TFR水平差异有统计学意义,其中CR患儿各指标水平最低,NR患儿各指标水平最高(均P<0.05)。多因素Logistic回归分析结果显示,高MCP-1、S-LDH、TFR水平是影响APL患儿临床疗效的独立危险因素。对患儿随访质量进行调查显示,MCP-1、S-LDH及TFR低表达的APL患儿PFS及OS分别优于MCP-1、S-LDH及TFR高表达的APL患儿。Cox风险因素分析结果显示,高MCP-1、S-LDH、TFR水平是影响患儿预后不良的独立危险因素。分析认为,在APL患儿肿瘤发生发展过程中,TFR均发挥十分重要的调控作用,并进一步影响患儿临床预后质量。APL患儿细胞中出现明显的S-LDH水平升高,并与细胞基因调控密切相关,当出现肿瘤细胞失调后会导致由感染诱发的炎症因子释放,且随血流逐渐分布至体内各组织器官,对机体内组织细胞能力代谢造成不良影响,且在糖代谢过程中逐渐向无氧代谢转变,引起细胞出现大量酸性物质累积,加重能量代谢障碍,降低细胞内pH值,促进S-LDH释放。MCP-1在体内还可有效调节单核细胞表面黏附因子表达,促进细胞因子释放,进而调节细胞黏附功能,介导细胞吞噬、迁移和黏附依赖性。MCP-1可诱导CD11的表达而激活白细胞黏附分子表达,并调节多种单核细胞功能,进而调控患儿临床治疗疗效和预后质量。
综上所述,有效控制APL患儿血清中MCP-1、S-LDH、TFR水平对治疗疗效具有十分重要的价值,且MCP-1、S-LDH、TFR水平也是预测患儿预后质量的重要指标。但本研究临床样本数较少,且并未对患儿进行长期随访和追踪,有待后续持续追踪分析。
