不同发病形式的急性缺血性脑卒中临床特点分析*
2023-06-14刘想林郭桂香朱建明
刘想林 郭桂香 朱建明
湖南省常德市第一人民医院神经内科 415000
脑卒中是目前导致人类死亡的第2位原因,约2/3患者遗留不同程度的残疾。部分脑卒中患者在睡眠中发病,无法确定其确切的发病时间,属于醒后卒中(Wake-up strokes,WUS),又称觉醒脑卒中,占急性缺血性脑卒中(Acute ischemic stroke,AIS)的14%~27%[1-4]。目前关于AIS的研究已经广泛而深入,但醒后卒中的相关研究报道较少。本文通过回顾性分析醒后卒中与非醒后卒中的危险因素、临床特点、超早期治疗方案及脑出血转化风险,为临床决策提供参考。具体如下。
1 资料与方法
1.1 一般资料 回顾性分析2019 年 9月—2021年9月我科收治的发病24h内急性缺血性卒中患者284例。根据发病形式分为两组: 醒后卒中组68例(23.94%),男45例,女23例;年龄40~79岁,平均年龄(63.1±10.1)岁。非醒后卒中组216例(76.06%),男145 例,女71 例;年龄40~80岁,平均年龄(63.7±10.5)岁。诊断标准:所有患者均符合《中国急性缺血性脑卒中诊治指南2018》诊断标准,均完善头颅 CT 或头颅 MRI 检查证实为急性缺血性脑卒中。纳入标准:(1)年龄 18~80岁;(2)发病时间<24h;(3)醒后卒中定义为在睡眠开始时没有症状,但在清醒后出现中风症状;(4)醒后卒中发病时间定义:觉醒前最后1次知道正常的时间;(5)签署知情同意书。排除标准:(1)无症状及体征的静止性脑梗死;(2)短暂性脑缺血发作;(3)合并出血性脑血管病;(4)资料不完整的患者。本研究通过经我院伦理委员会审核通过(伦理号2021-253-01)。
1.2 方法 (1)收集入组患者的人口学信息及脑卒中危险因素,包括: 性别、年龄、吸烟、脑卒中史、高血压病、糖尿病、高脂血症、房颤病史及抽血化验所得低密度脂蛋白胆固醇(LDL-C)、同型半胱氨酸(Hcy)、纤维蛋白原、血浆D-二聚体结果,高同型半胱氨酸血症(HHCY)定义为Hcy>15μmol/L;(2)根据患者头颅CT和(或)MRI弥散加权成像(DWI)所示梗死灶部位,分为前循环脑梗死、后循环脑梗死、前后循环均累及;(3)采用美国国立卫生研究院卒中量表(NIHSS) 及改良 Rankin 量表(mRS)评分评估患者入院时神经功能缺损严重程度;(4)卒中的病因按照 TOAST 分类;(5)超早期治疗方案:时间窗内阿替普酶静脉溶栓、机械取栓及出血转化率。

2 结果
2.1 两组患者脑卒中危险因素比较 两组患者的性别、年龄、吸烟、脑卒中病史、高血压病、糖尿病、HHCY、LDL-C、纤维蛋白原、血浆D-二聚体比较差异无统计学意义(P>0.05),而两组高脂血症、房颤比较差异有统计学意义(P<0.05 )。见表1。
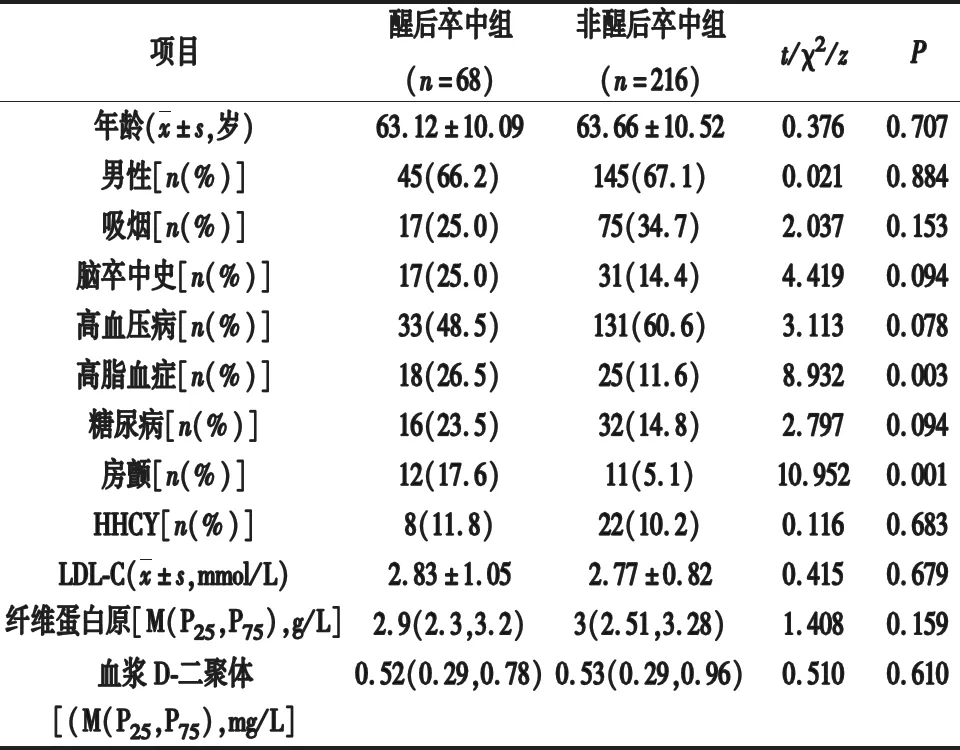
表1 两组患者卒中危险因素比较
2.2 两组患者临床特点比较 两组患者的梗死灶分布、NIHSS评分、时间窗内静脉溶栓、机械取栓、出血转化比较差异均无统计学意义(P>0.05),而两组mRS评分>2分、TOAST分型比较差异有统计学意义(P<0.05)。见表2。
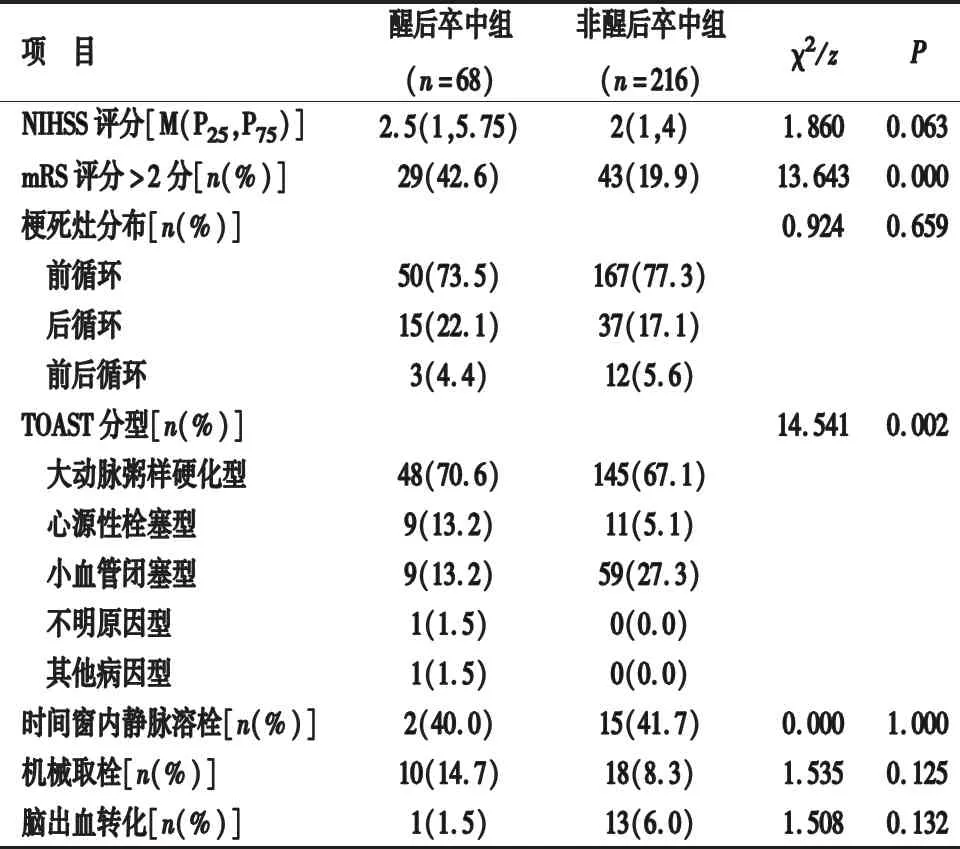
表2 两组患者卒中临床特点比较
3 讨论
随着醒后卒中相关研究的增多,其临床特点逐渐被大家认识。本研究采用回顾性研究方法,发现醒后卒中占AIS的23.94%,与国内外大部分文献报道一致[1-3,5]。目前有关醒后卒中的发病机制仍无定论。Corino等[4]发现房颤常在凌晨6时左右转为窦性心律,房颤复律时血管内栓子更易脱落,继发脑梗死。本研究发现醒后卒中患者的房颤比例更高,差异有统计学意义。
醒后卒中的临床特点尚存争议,一项国际大型随机对照研究发现,醒后卒中与非醒后卒中病情严重程度、死亡率相当[6]。张文玉等[2]采用前瞻性队列研究方法,发现醒后卒中脑梗死部位、病情严重程度、TOAST分型、90d预后与非醒后卒中对比无统计学差异。而且醒后卒中TOAST分型以小血管病变为主,心源性栓塞型较非醒后卒中多见。本研究发现醒后卒中与非醒后卒中的脑梗死灶分布无统计学差异(P>0.05)。分析两组病情严重程度(NIHSS评分、mRS评分>2分)发现,醒后卒中组较非醒后卒中神经功能缺损更严重,其中mRS评分>2分比例有统计学差异,可能与醒后卒中组房颤比例高、心源性卒中病情更严重有关。
醒后卒中因发病时间不明确,影响了早期是否静脉溶栓或机械取栓等治疗决策。Guo等人[7]应用磁共振成像技术发现部分醒后卒中患者的发病时间可能在4.5h内。Nagai等人[1]利用DWI/FLAIR不匹配现象,大约30%的醒后患者可能是基于阴性FLAIR结果的tPA治疗候选者。这些研究意味着影像学标志物可以帮助判断缺血发生时间,筛选符合溶栓的醒后卒中患者。Thomalla 等人[5]开展首个醒后脑卒中溶栓治疗的临床随机对照研究—WAKE-UP,该研究使用DWI/FLAIR不匹配法筛选醒后脑卒中患者进行溶栓治疗,得出醒后卒中溶栓治疗有效、安全的结论,为醒后脑卒中的溶栓治疗提供循证医学依据。Krebs等人[8]通过一项纳入107 895例AIS患者的大型前瞻性队列研究,进一步验证了DWI/FLAIR错配模型对指导醒后卒中溶栓治疗的有效性、安全性。Escalard等[9]采用DWI/FLAIR错配筛选急性前循环闭塞醒后脑卒中患者进行血管内治疗,也获得了类似的研究结果。郭群等[10]研究发现利用多模式MRI技术筛选醒后缺血性卒中患者进行静脉溶栓是安全、有效的。本文醒后卒中患者DWI/FLAIR存在不匹配现象共12例,这些患者从醒来到就诊时间均在4.5h之内,提示大部分醒后卒中患者发病时间接近睡醒时间。醒后卒中发病时间在4.5h之内者5例,阿替普酶静脉溶栓治疗2例,时间窗内溶栓率为40.0%,与非醒后卒中组的41.7%对比无统计学差异(P>0.05)。醒后卒中溶栓患者均没有发生出血转化。醒后卒中组有10例患者行机械取栓治疗,其中1例发生出血转化,与非醒后卒中组无统计学差异(P>0.05)。与国内外相关研究结果基本一致。
总之,本研究通过回顾性分析醒后卒中患者资料,发现醒后卒中的危险因素、临床特点与非醒后卒中大致相当,醒后卒中的治疗难点在于筛选患者,超早期静脉溶栓。而神经影像学的发展,让愿望变得可行。本研究也存在一些不足,单中心收集的病例,存在片面性;回顾性研究,临床资料准确性、可靠性欠佳;随访资料不完整,没有进一步分析醒后卒中的预后影响因素。后续可开展前瞻性、大样本、多中心的临床研究,更深入分析醒后卒中的特点。
