武汉地区成人尿碘水平与甲状腺结节的相关性分析
2023-06-14沈艳但超曾俊超徐信杨锐
沈艳 但超 曾俊超 徐信 杨锐
甲状腺结节是目前内分泌科最常见的甲状腺疾病[1-2],可无任何症状,在过去十年中,随着包括超声检查在内的各种影像学检查的广泛应用,甲状腺结节检出率呈指数级增长,约68%的普通人群可通过B型超声(简称B超)检查检出甲状腺结节[3-4],其中仅约5%为恶性[5],且大多数微小甲状腺癌均为惰性[6]。碘是合成甲状腺激素的必要微量元素,人体的碘营养状况可由尿碘来表示,碘不足或过多均可导致甲状腺疾病的发生[7]。我国自1995年开始实行全民食盐加碘,基本消除全国缺碘现象。但Wang等[8]的研究显示高尿碘与甲状腺结节显著相关,而最近一项纳入43篇文献的Meta分析却显示高尿碘组甲状腺结节患病率仅为6.8%,明显低于低碘组(22.3%)及中间组(25.4%)[9]。为进一步了解尿碘水平与甲状腺结节的关系及后者的影响因素,本研究回顾性分析我院行健康体检人群的资料,以期为武汉地区成人尿碘与甲状腺结节的关系提供科学依据。
对象与方法
1.对象:回顾性纳入2018年3月~12月于我院体检中心进行健康体检的受试者4 191例,其中男2 739例,女1 452例,年龄17~94岁,平均年龄(43.20±12.07)岁。纳入标准:(1)长期生活、工作于武汉地区;(2)均行尿碘、甲状腺B超、甲状腺功能检查。排除标准:(1)处于月经期、妊娠期或哺乳期;(2)有甲状腺手术史或甲状腺功能异常。根据WHO推荐的人群碘营养水平及相应的尿碘水平标准和临床建议对尿碘进行分度[10],根据尿碘水平不同,将所有受试者分为碘缺乏组[711例(16.96%),尿碘<100 μg/L]、碘适量组[2 951例(70.41%),尿碘100~299 μg/L,其中100~199 μg/L为碘适量、200~299 μg/L为碘超量]及碘过量组[529例(12.62%),尿碘≥300 μg/L]。根据是否诊断为甲状腺结节,再将所有受试者分为无结节组(2 658例,其中碘缺乏437例、碘适量1 868例、碘过量353例)和结节组(1 533例,其中包括碘缺乏274例、碘适量1 083例、碘过量176例)。本研究经我院伦理委员会审核批准,所有受试者均知情同意并签署同意书。
2.方法:血液及尿液样本均为上午8∶00~10∶00空腹时留取,采用免疫化学发光法检测甲状腺功能[游离三碘甲状腺原氨酸(FT3)、游离四碘甲状腺原氨酸(FT4)及促甲状腺激素(TSH)],采用砷铈催化分光光度法测定尿碘水平。由经验丰富的技师使用mindray DC-80操作进行甲状腺B超检查;采用椭圆矫正法计算甲状腺的体积,甲状腺增大或正常、内见单个或多发大小不等的低回声、无回声或混合回声即诊断为甲状腺结节。
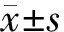
结 果
1.不同性别及年龄段受试者甲状腺结节检出情况、尿碘水平及相关性分析:4 191例受试者中甲状腺结节总检出率为36.58%(1 533/4 191),尿碘中位数为172.00 μg/L,结节组受试者尿碘中位数与非结节组比较差异无统计学意义(166.00 μg/L比176.00 μg/L,t=1.657,P=0.098)。男性受试者甲状腺结节检出率低于女性[32.49%(890/2 739)比44.28%(643/1 452),χ2=56.861,P<0.001],尿碘中位数高于女性(179.00 μg/L比156.50 μg/L,t=3.513,P<0.001)。不同年龄段受试者结节检出率比较差异有统计学意义,且随年龄增加呈升高趋势(χ2=224.83,P<0.001),不同年龄段受试者尿碘中位数比较差异有统计学意义(χ2=25.00,P<0.001)。Pearson相关分析结果显示,性别及不同年龄段受试者,甲状腺结节的发生与尿碘均无相关性(P>0.05)。见表1。
表1 不同性别及年龄段受试者甲状腺结节的发生和尿碘的相关性
2.各组别受试者甲状腺功能比较及与尿碘和甲状腺结节发生的相关因素:结节组碘缺乏受试者TSH水平高于无结节组同一尿碘水平,碘适量受试者FT3水平低于无结节组同一尿碘水平(P<0.05),其余各组指标比较差异均无统计学意义(P>0.05)。见表2。Pearson相关分析结果显示,TSH水平与尿碘(r=0.023,P=0.424)及甲状腺结节(r=0.017,P=0.145)均无相关性。
表2 各组别受试者甲状腺功能比较

表3 不同尿碘水平组别不同性别受试者各年龄段甲状腺结节检出率比较[例,(%)]
3.不同尿碘水平受试者甲状腺结节的检出率比较:尿碘水平<50 μg/L(39.59%,78/197)及尿碘水平≥450 μg/L(40.00%,72/180)受试者甲状腺结节检出率明显高于其他尿碘水平患者[尿碘水平50~99 μg/L,38.13%(196/514);尿碘水平100~149 μg/L,38.88%(360/926);尿碘水平150~199 μg/L,36.44%(352/966);尿碘水平200~249 μg/L,36.20%(244/674);尿碘水平250~299 μg/L,32.89%(125/380);尿碘水平300~349 μg/L,32.11%(61/190);尿碘水平350~399 μg/L,26.53%(26/98);尿碘水平400~449 μg/L,28.79%(19/66);P<0.05]。
4.不同尿碘水平组别不同性别受试者各年龄段甲状腺结节检出率比较:同一尿碘水平男性受试者不同年龄段甲状腺结节的患病率比较差异均有统计学意义,其中50~59岁检出率最高,≤29岁和≥70岁检出率最低(P<0.05);同一尿碘水平女性受试者不同年龄段甲状腺结节的患病率比较差异均有统计学意义,其中40~49岁检出率最高,≥70岁检出率最低(P<0.05)。不同尿碘水平男性≤29岁、40~49岁及50~59岁受试者甲状腺结节检出率在同年龄段间比较差异均有统计学意义,其中碘适量组和碘过量组≤29岁男性受试者甲状腺结节检出率均高于同年龄段碘缺乏组;碘适量组40~49岁及50~59岁男性受试者甲状腺结节检出率均高于同年龄段碘缺乏组(P<0.05)。不同尿碘水平女性30~39岁、40~49岁及60~69岁受试者甲状腺结节检出率在同年龄段间比较差异均有统计学意义,且碘缺乏组以上3个年龄段女性受试者甲状腺结节检出率均高于同年龄段碘适量组及碘过量组(P<0.05)。见表3。
5.武汉地区成人甲状腺结节发生的影响因素分析:多因素logistic回归分析结果显示,女性(OR=2.136,95%CI1.840~2.478)、年龄30~39岁(OR=1.386,95%CI1.098~1.749)、40~49岁(OR=1.874,95%CI1.490~2.357)、50~59岁(OR=3.352,95%CI2.650~4.240)、60~69岁(OR=5.681,95%CI4.176~7.729)、≥70岁(OR=6.536,95%CI4.078~10.476)、BMI 24.0~27.9 kg/m2(OR=1.486,95%CI1.031~2.143)、BMI≥28.0 kg/m2(OR=1.876,95%CI1.263~2.787)均为武汉地区成人甲状腺结节发生的独立危险因素(P<0.05)。女性患甲状腺结节的风险是男性(OR=1)的2.136倍;患病风险随年龄增加而增加,其中≥60岁约为≤29岁(OR=1)的5~6倍;BMI<18.5 kg/m2、尿碘<100 μg/L、100~199 μg/L、200~299 μg/L、≥300 μg/L均对甲状腺结节的发生无影响(P>0.05)。
讨 论
自全民食盐加碘实施以来,甲状腺疾病的患病率发生了很大的变化。曾有评论性文章指出,甲状腺功能异常可受碘缺乏和碘过量的影响[11],Delange等[12]随后也发表了类似观点,提醒大家在关注碘缺乏疾病的同时,应重视碘过量引起的不良反应。我国亦有学者认为,高碘摄入可通过长期机制导致桥本氏甲状腺炎、结节性甲状腺肿和甲状腺功能亢进症等甲状腺疾病的发生[13]。
本次研究中,武汉地区大多数成人尿碘水平均处于碘适量范围内,说明本地区碘营养比较充足。甲状腺结节的患病率为36.55%,与性别有关,女性多发于男性,但有无甲状腺结节与尿碘水平无明显相关性,与广东惠州的一项研究结果相似[14]。伊朗的一项横向研究亦显示甲状腺结节与尿碘并无相关性[15],更早期的研究同样得出类似结果[16]。因此甲状腺结节患者无需对碘产生恐慌,甚至盲目限制碘的摄入,应根据尿碘水平制定个性化的碘摄入方案。
TSH是反映甲状腺功能的敏感指标,碘缺乏时会引起TSH水平升高[17]。本研究发现,TSH与尿碘及甲状腺结节均无明显关系,故认为TSH并不会影响尿碘与甲状腺结节之间的关系。但在碘缺乏时,甲状腺结节组的TSH显著高于无结节组,其他碘营养状态下无论有无甲状腺结节TSH的差异均不明显,提示TSH水平变化可能对于碘缺乏更加敏感。既往研究表明碘摄入量与甲状腺疾病呈U型相关[7,18],何纳轮等[19]综合46篇国内外文献,采用分段函数模型,避免使用传统方法出现对称性U型曲线的情况,并认为尿碘浓度低于198 μg/L时,采用U型曲线左侧上半部分来估算尿碘与甲状腺结节的关系,高于198 μg/L时则采用右侧来估算。因此碘缺乏或过量均对机体有不良影响。有研究显示,低碘摄入可增加甲状腺结节的患病风险[20],滕卫平教授团队[21]对十城市甲状腺疾病进行流行病学研究,结果显示碘过量较碘适量更易患甲状腺结节。本研究中,尿碘<50 μg/L或>450 μg/L时,甲状腺结节的检出率明显高于其他组,推测碘过低或过量均能对甲状腺结节产生影响。滕教授团队另一项研究显示碘摄入不足时,尿碘与甲状腺结节的患病率呈正相关,而碘超量和碘过量时则相反[22]。但本研究中并未呈现类似趋势,考虑可能与本研究纳入人群均为甲状腺功能正常者及样本量大小有关。
此外,本研究显示女性、年龄30~39岁、40~49岁、50~59岁、60~69岁、≥70岁、BMI 24.0~27.9 kg/m2、BMI≥28.0 kg/m2均是甲状腺结节发生的独立危险因素,且年龄越大、BMI越高,甲状腺结节的患病率越高,这与我国多项研究结果相符[23-24],究其原因,考虑可能因超重、肥胖能诱发胰岛素抵抗,而代谢综合征的主要特征就是胰岛素抵抗,可引起甲状腺细胞增殖和结节形成[25],胰岛素/胰岛素样生长因子-1信号通路亦能通过参与甲状腺细胞增殖来促进甲状腺结节的形成[26],该类人群脂肪含量通常亦较高,而脂肪细胞能分泌释放许多脂肪因子,参与体内代谢过程。因此为降低甲状腺结节患病率并及早发现,应控制体重,重视甲状腺B超检查,尤其是年龄较大和肥胖人群。
但本研究尚有许多不足,对于甲状腺结节的性质并未细分,也未统计结节的数量、大小及钙化情况,未纳入甲状腺功能异常人群。其次受样本量的影响,特别是70岁以上人群量较少,增加了研究的偏倚,可能影响结果的准确性。
虽然本研究显示甲状腺结节与尿碘水平无关,我国宁波市北仑区的一项调查研究结果亦是如此[27],但黑龙江地区的一项流行病学调查显示,甲状腺结节与尿碘水平有关[28]。上海的一项研究亦显示尿碘水平与甲状腺结节呈U型相关[18],由此可见不同地区碘营养状况不同,甲状腺结节的患病率亦不同,两者之间的关系亦不尽相同。综上,目前我国对尿碘与甲状腺结节患病率的相关性研究尚无大规模的流行病学调查,大都局限于1~2个省市,且结果不一,并不能很好地反映甲状腺结节与尿碘的关系。本研究同样局限于湖北武汉地区,因此我们后续仍需进一步行大规模、多中心的研究来更好地揭示甲状腺结节与尿碘的相关性。
