放大镜下纳米炭甲状旁腺负显影技术在甲状腺切除术中的应用
2023-06-09吴建军张学森韩雅婧雷建如魏学黎山西省大同市第五人民医院普外科山西大同037006
吴建军,张学森,韩雅婧,雷建如,魏学黎 (山西省大同市第五人民医院普外科,山西 大同 037006)
甲状腺肿瘤以女性患者多见,其发病可能与饮食习惯、遗传等因素有关[1]。甲状腺切除术治疗可控制疾病进展或治愈疾病。随着神经监测技术的不断发展与进步,目前在甲状腺切除术中可对喉返神经进行准确定位与保护,但仍会出现甲状旁腺血供受损、功能损伤等不良情况,影响临床疗效,不利于患者康复[2-3]。纳米炭甲状旁腺负显影技术属于一种示踪技术,主要通过术中注射纳米炭混悬液示踪甲状腺与淋巴系统,根据甲状腺组织染色而甲状旁腺组织不染色的特点,对甲状旁腺组织进行识别,从而避免损伤甲状旁腺组织[4]。而放大镜具有腔镜的放大效果,精确度高,且可重复使用,可更好地保护甲状旁腺血供。但目前临床对于在纳米炭甲状旁腺负显影技术中佩戴放大镜治疗甲状腺疾病的效果仍存在争议。鉴于此,本研究通过回顾性分析行甲状腺切除术患者的资料,探讨放大镜下纳米炭甲状旁腺负显影技术在甲状腺切除术中的应用效果。
1 资料与方法
1.1 临床资料
回顾性分析本院2018年2月至2021年4月收治的100例行甲状腺切除术患者的临床资料。纳入标准:①符合《中国甲状腺疾病诊治指南》[5]中关于甲状腺恶性肿瘤的诊断标准,临床分期TNMⅡ期,肿瘤直径>1 cm;②临床资料完整;③无意识障碍;④无甲状腺切除术禁忌证;⑤手术范围为双侧腺叶切除。排除标准:①合并其他恶性疾病;②术前进行放疗、化疗及内分泌治疗;③合并高血压、糖尿病、先天性心脏疾病;④合并肝、肾功能不全;⑤不耐受麻醉及手术。根据术者是否配戴眼镜式放大镜将患者分为对照组(n=49)与观察组(n=51)。对照组中男16例,女33例;年龄20~80岁,平均(44.57±9.59)岁;肿瘤直径1.2~4.5 cm,平均(2.97±0.12)cm;病理类型:甲状腺乳头状癌20例,甲状腺滤泡状癌29例。观察组中男15例,女36例;年龄20~78岁,平均(43.69±8.01)岁;肿瘤直径1.2~4.5 cm,平均(3.03±0.23)cm;病理类型:甲状腺乳头状癌25例,甲状腺滤泡状癌26例。2组临床资料比较无统计学差异(P>0.05)。本研究经我院医学伦理委员会批准(DTDWRMYY20220322)。
1.2 方法
2组患者均取仰卧位,常规消毒铺巾,全身麻醉,于胸骨上窝颈部横纹作1个长6~8 cm的切口,充分暴露颈部。紧贴腺体真被膜切断结扎甲状腺中静脉及上、下极动静脉,向内侧牵拉甲状腺腺体,游离显露喉返神经,切断甲状腺外侧韧带,并将甲状腺腺体游离至峡部后离断,暴露甲状腺。对照组使用纳米炭甲状旁腺负显影技术,先进行皮试,再于甲状腺腺体上1/3处缓慢推注0.1 mL纳米炭混悬液,出针后用纱布加压,避免药物溢出;在腺体有黑染出现后,寻找未黑染的上甲状旁腺,先从甲状腺上极实施分离;随后行甲状腺全切除术,清扫患者双侧中央区淋巴结。术中注意保护喉返神经、甲状旁腺及其他血供,术后常规放置引流管。观察组术者术中配戴眼镜式放大镜(放大倍率6倍)以辨认甲状旁腺及其血供系统,最大限度保护甲状旁腺功能,其余操作与对照组一致。
1.3 观察指标
比较2组患者手术时间、术中出血量、术后总引流量、引流时间、术后住院时间及淋巴结清扫数等围术期指标。分别于术前、术后1 d采用电化学发光免疫法检测血清甲状旁腺素(parathyroid hormone,PTH)水平,比色法检测血钙水平。比较2组甲状旁腺损伤、低钙血症等并发症发生情况。收集患者1年内回院复查资料,通过整理超声、CT等检查统计2组患者复发情况,并比较2组复发率。
1.4 统计学方法
数据均采用SPSS 22.0软件进行统计分析,计量资料以均数±标准差()描述,行t检验;计数资料以率或构成比表示,采用χ2检验;以P<0.05为差异具有统计学意义。
2 结果
2.1 围术期指标比较
观察组手术时间、术后住院时间短于对照组,术中出血量少于对照组,淋巴结清扫数多于对照组,差异均有统计学意义(P<0.05);但2组术后总引流量、引流时间比较,差异无统计学意义(P>0.05),见表1。
表1 2组患者围术期指标比较()
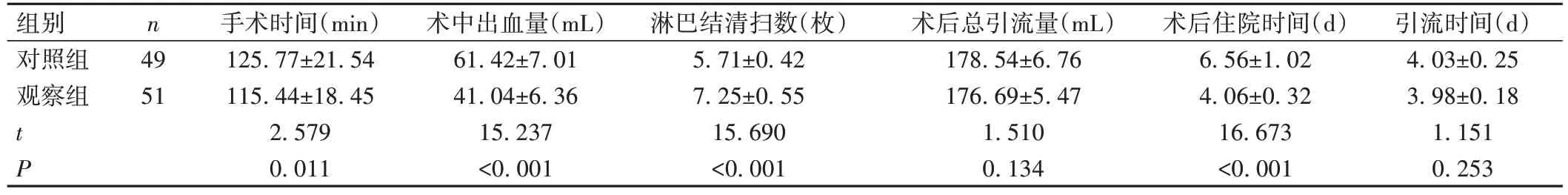
表1 2组患者围术期指标比较()
组别对照组观察组n 49 51 t P手术时间(min)125.77±21.54 115.44±18.45 2.579 0.011术中出血量(mL)61.42±7.01 41.04±6.36 15.237<0.001淋巴结清扫数(枚)5.71±0.42 7.25±0.55 15.690<0.001术后总引流量(mL)178.54±6.76 176.69±5.47 1.510 0.134术后住院时间(d)6.56±1.02 4.06±0.32 16.673<0.001引流时间(d)4.03±0.25 3.98±0.18 1.151 0.253
2.2 血清PTH、血钙水平比较
2组患者术后血清PTH、血钙水平均较术前降低(P<0.05),但观察组血清PTH、血钙水平均显著高于对照组(P<0.05),见表2。
表2 2组血清PTH、血钙水平比较()

表2 2组血清PTH、血钙水平比较()
*:与术前比较,P<0.05
组别对照组观察组n PTH(pg/mL)术前35.27±5.66 36.23±4.34 0.954 0.342术后28.71±2.68*33.15±3.54*7.050<0.001 t P术后1.78±0.08*1.96±0.12*8.789<0.001血钙(mmol/L)术前2.35±0.24 2.41±0.28 1.148 0.254 49 51
2.3 并发症情况比较
观察组并发症总发生率低于对照组(P<0.05),差异有统计学意义(P<0.05),见表3。

表3 2组并发症情况比较[例(%)]
2.4 复发率比较
2组患者术后均获得随访。观察组随访期间1例出现复发,复发率为1.96%;对照组中1例出现复发,复发率为2.04%。2组患者复发率比较,差异无统计学意义(P>0.05)。
3 讨论
甲状腺肿瘤根据其性质可分为良性与恶性,良性中以甲状腺腺瘤多见,恶性以甲状腺癌多见[6-8]。临床治疗甲状腺肿瘤的方法主要为手术切除,但由于甲状腺组织解剖结构较为复杂,手术难度较大,术中易导致喉返神经、甲状旁腺组织等受损,从而影响患者甲状腺功能[9-10]。故在甲状腺切除术中强化对甲状旁腺组织、喉返神经的保护具有重要意义。
纳米炭甲状旁腺负显影技术是现阶段的手术辅助方法之一,主要是于甲状腺切除术中向患者注射纳米炭混悬液,示踪甲状腺与淋巴系统[11]。该方法虽可提升手术操作精准性,保护甲状旁腺组织,但注射纳米炭混悬液需花费较多时间,且注射量过多会导致黑染组织过多,影响神经等组织辨认[12-15]。手术放大镜是近年来在口腔医学领域广泛应用的设备之一,其通过光学立体汇聚观察技术,将观察者视线立体汇聚于窄腔内,包括头戴式和眼镜式两类,均固定在医生的头部,可以辅助医生获得更好的三维视野,减少手术失误,降低自身疲劳,提高手术治疗效果。Stephanie等[16]发现,在放大镜辅助下,可进一步提高术中对甲状旁腺及其血供的辨别效果,更为准确地清扫中央区淋巴结,提高手术效果。本研究结果显示,与对照组相比,观察组手术时间、术后住院时间更短,术中出血量更少,淋巴结清扫数更多。考虑可能是因为术中采用纳米炭负显影技术将组织黑染,加上放大镜的作用,更易发现并清除此区域的微小淋巴结,使淋巴结清扫更彻底,同时还能快速且完整地保留甲状旁腺,从而缩短手术时间,减少术中出血量[12,17]。
有研究指出,甲状旁腺因体积小,解剖结构与血供复杂,且位置多变,导致术中受损及被误切的风险增高[18]。甲状旁腺一旦受损,会导致PTH水平下降,甲状腺功能受损;若出现甲状旁腺功能永久性低下,会导致血钙水平降低,则需长期补充钙剂[19]。本研究结果显示,与对照组相比,观察组术后血清PTH、血钙水平均显著高于对照组,表明纳米炭甲状旁腺负显影技术联合放大镜对甲状旁腺的保护作用更为显著。究其原因可能为在甲状腺手术中应用纳米炭混悬液,可使甲状腺、引流淋巴结发生黑染改变,操作者可根据“负染色”情况,进一步结合放大镜放大的三维视野,更直观地辨别甲状腺与甲状旁腺,更好地保护甲状旁腺[20-21]。此外,本研究还对比了2组术后并发症发生率,结果显示,观察组术后低钙血症、甲状旁腺损伤等并发症发生率低于对照组,表明纳米炭甲状旁腺负显影技术联合放大镜应用于甲状腺切除术中,可在保证完整切除病灶的同时,最大限度保留正常组织,有效减少并发症发生。
综上所述,纳米炭甲状旁腺负显影技术结合放大镜应用于甲状腺切除术中,可有效减少对甲状旁腺组织的损伤,降低并发症发生率。但本研究纳入样本量偏少,后续有待进一步进行多中心、大样本量研究,以提供更为可靠的临床参考依据。
