高压氧联合常规疗法治疗脑出血的系统评价
2023-06-08杨志波田秋思梁彦彬包志军
杨志波,田秋思,张 俊,梁彦彬,包志军
脑出血是临床常见脑血管疾病,主要指非外伤性脑实质内出血,其发病率及病死率均较高,严重者可遗留严重神经功能缺损,其治疗方法包括手术治疗和内科治疗。内科治疗方法包括降低颅内压、急性期血压控制、脑保护剂应用、并发症防治。康复治疗方法包括肢体康复、语言康复、心理康复,早期配合高压氧的运动训练可改善各器官功能,有利于预防和治疗并发症。目前尚缺乏大样本、高质量研究评估高压氧治疗脑出血的疗效及不良反应的文献。故本研究旨在全面收集临床试验,采用Meta分析的方法,对高压氧治疗脑出血的临床疗效和安全性进行客观评估,以期为其临床应用提供科学证据。
1 资料与方法
1.1 纳入与排除标准 纳入标准:①临床随机对照试验(RCT);②研究对象为脑出血病人,其诊断符合脑出血国际标准;③治疗组给予高压氧治疗联合常规治疗,对照组给予常规治疗;④结局指标为临床疗效总有效率、日常生活能力评分、Fugl-Meyer量表评分、美国国立卫生研究院卒中量表(NIHSS)评分、血清神经元特异性烯醇化酶(NSE)、恶化率、水肿体积。排除标准:①研究对象合并严重器官功能障碍;②脑出血为药物等不良反应引起。
1.2 检索策略 由2名研究员通过计算机独立检索EMbase、MedLine、the Cochrane Library、维普数据库、中国知网、万方数据库中有关高压氧治疗脑出血的临床试验,检索时限从建库至2020年9月30日。英文检索词包括cerebral hemorrhage、hyperbaric;中文检索词包括高压氧、脑出血。手工检索神经医学相关杂志,包括《中华神经医学杂志》《中华内科杂志》《中华医学杂志》等,检索日期截至2020年9月30日。
1.3 文献偏倚评价 采用Cochrane评价手册5.0.2推荐的质量评价标准评价纳入文献的潜在偏倚。由2名研究员独立进行评价,如遇分歧,由第3位研究者协助解决。
1.4 统计学处理 采用RevMan 5.0软件进行Meta分析,对纳入文献进行异质性分析,若P>0.1且I2<50%,则认为研究结果间异质性较小,选用固定效应模型进行Meta分析;若P<0.1且I2≥50%,则认为存在较大异质性,选择随机效应模型进行Meta分析。结局指标为定性资料时,以比值比(OR)和95%置信区间(CI)作为效应分析统计量;结局指标为定量资料时,以均方差(mean difference,MD)及95%CI表示。以P<0.05为差异有统计学意义。
2 结 果
2.1 文献筛选流程及结果 共检索出文献560篇,阅读文章题目和摘要,排除重复文献255篇、综述2篇、非临床试验35篇,进一步仔细查阅全文,排除不符合纳入标准文献 255篇,最终纳入13篇[4-16]RCT进入Meta分析,涉及1 076例病人,其中治疗组559例,对照组517例。文献筛选流程详见图1。

图1 文献筛选流程图
2.2 纳入研究的基本特征(见表1)
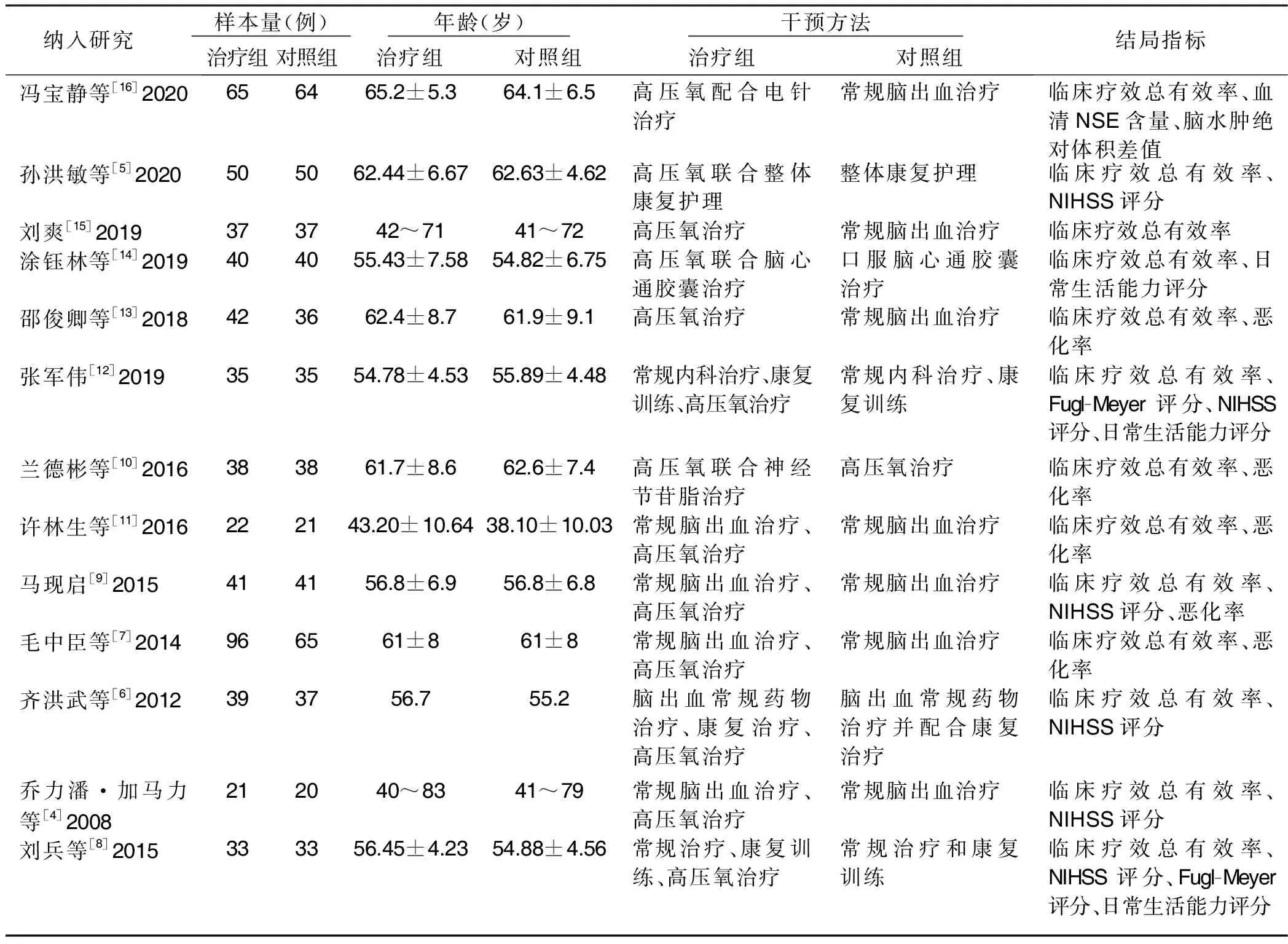
表1 纳入研究的基本特征
2.3 Meta 分析结果
2.3.1 临床疗效总有效率 13篇[4-16]文献报道了临床疗效总有效率,异质性检验显示,各研究间无异质性(P=0.74,I2=0%),采用固定效应模型。Meta分析结果显示,治疗组临床疗效总有效率高于对照组,差异有统计学意义[OR=3.09,95%CI(2.18,4.39),P<0.000 01]。详见图2。
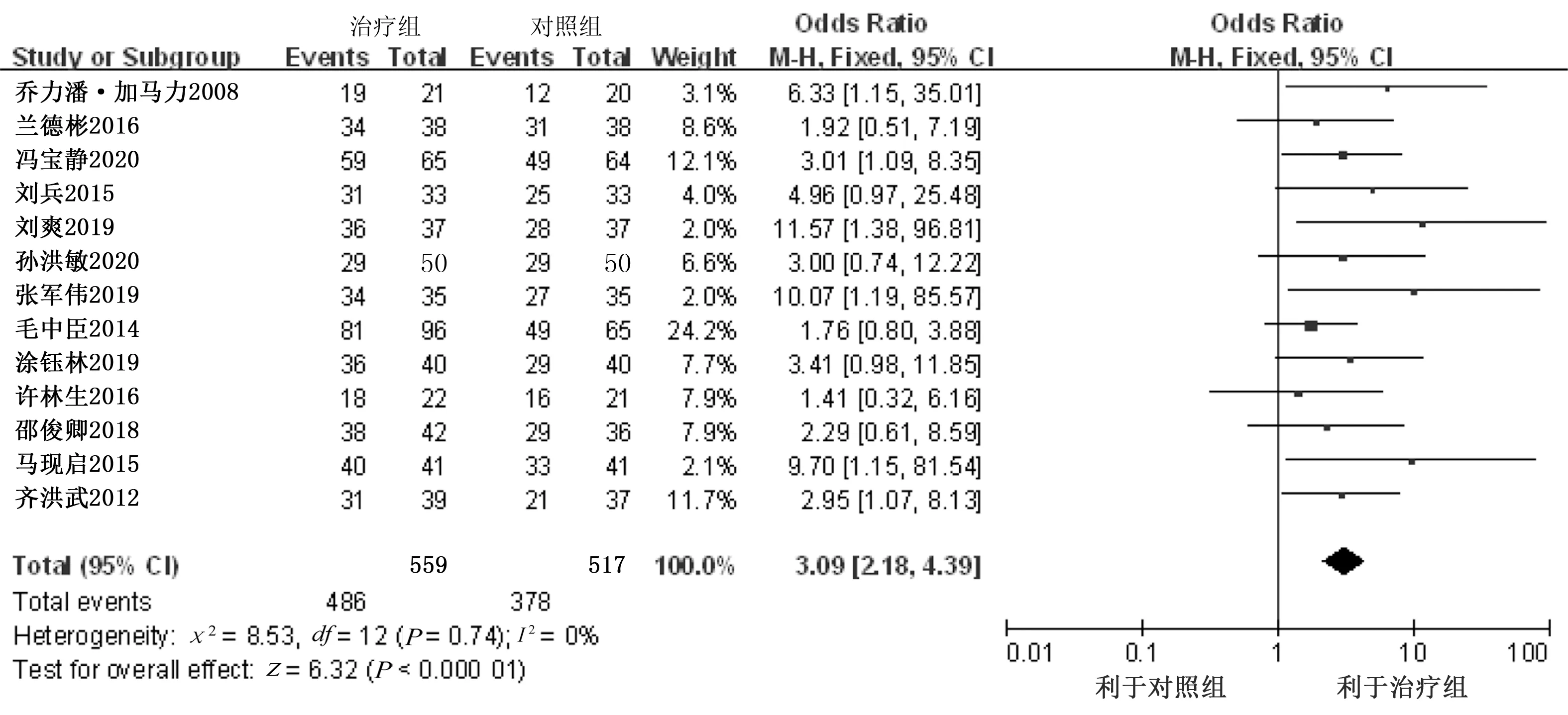
图2 两组临床疗效总有效率比较的森林图
2.3.2 Fugl-Meyer评分 2篇[8,12]文献报道了Fugl-Meyer评分。异质性检验显示,各研究间存在较大异质性(P=0.06,I2=72%),采用随机效应模型。Meta分析结果显示,治疗组治疗后Fugl-Meyer评分高于对照组,差异有统计学意义[MD=17.65,95%CI(16.44,18.86),P<0.000 01]。
2.3.3 NIHSS评分 6篇[4-6,8-9,12]文献报道了NIHSS评分。异质性检验显示,各研究间存在较大异质性(P=0.008,I2=68%),采用随机效应模型。Meta分析结果显示,治疗组治疗后NIHSS评分低于对照组,差异有统计学意义[MD=-4.84,95%CI(-5.48,-4.20),P<0.000 01]。
2.3.4 日常生活能力评分 3篇[8,12,14]文献报道了日常生活能力评分。异质性检验显示,各研究间异质性较小(P=0.69,I2=0%),采用固定效应模型。Meta分析结果显示,治疗组治疗后日常生活能力评分高于对照组,差异有统计学意义[MD=16.43,95%CI(15.24,17.62),P<0.000 01]。
2.3.5 恶化率 5篇[7,9-11,13]文献报道了脑出血恶化率。异质性检验显示,各研究间异质性较小(P=0.87,I2=0%),采用固定效应模型。Meta分析结果显示,治疗组治疗后恶化率低于对照组,差异有统计学意义[OR=0.30,95%CI(0.13,0.68),P=0.004]。详见图3。
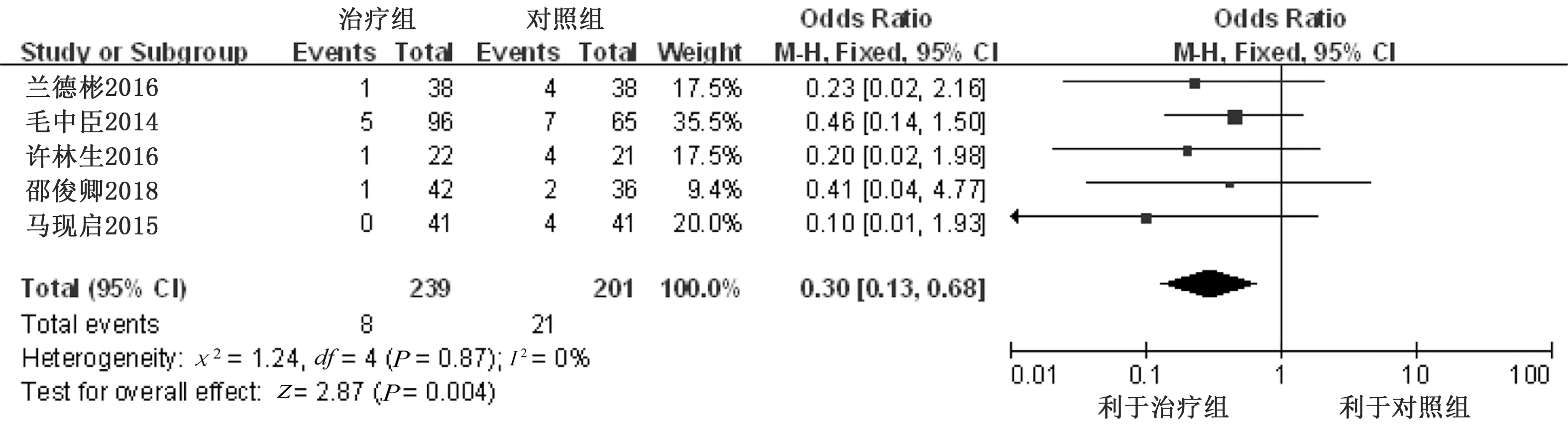
图3 两组治疗后恶化率比较的森林图
2.3.6 血清NSE含量、脑水肿绝对体积差值 1篇[16]文献报道了血清NSE含量、脑水肿绝对体积差值,研究结果显示,治疗组血清NSE含量低于对照组,脑水肿绝对体积差值大于对照组,差异有统计学意义(P<0.05)。
3 讨 论
高血压脑出血发病原因与动脉粥样硬化相关,病变区域常见于壳核、基底节区出血,严重损害病人脑组织和神经功能,表现为意识障碍、神经功能及认知功能障碍,其发病机制为大脑缺血缺氧。脑出血继发性脑损伤机制包括凝血酶诱导的继发性脑损伤、红细胞裂解、毒性反应、氧化损伤等,多种机制导致脂质过氧化、钙离子/铁离子超载、蛋白氧化和DNA损伤现象、神经元凋亡/坏死、炎症和细胞自噬,造成出血组织损伤。而高压氧可改善病人脑部供氧。
高压氧是一种物理疗法。高压氧舱舱体呈密闭圆筒形,通过控制系统和管道将纯氧输入舱内,高压氧环境是正常环境中氧储备量4倍以上,为病人脑部功能康复创造了良好条件。应用高压氧治疗可增加病人脑部血氧含量,促进毛细血管内氧弥散发散,促使脑部病变神经组织更好恢复;提高组织内氧储备量,降低血细胞容积,以改善红细胞变形能力,降低血黏度,加速血液循环。
高压氧治疗可提供适宜的氧分压和氧浓度,改善神经细胞缺血缺氧,可促进脑细胞氧合,改善脑血流,保护脑神经,具有改善缺氧的作用,抑制氧化应激反应,改善神经细胞氧耗和能量代谢,调节血脑屏障功能。高压氧治疗能够促进病人术后脑血管动力学及神经功能恢复。有研究表明,高压氧可增加急性期脑细胞摄氧情况,增加葡萄糖有氧氧化,减少乳酸沉积,稳定血脑屏障,抑制炎症反应,改善能量代谢障碍[16]。有研究表明,高压氧可改善脑代谢水平,减轻脑损伤,通过高压作用增加脑损伤病人肺静脉和肺泡氧分压差,增加机体储备氧气能力,纠正需氧与供氧障碍,改善氧循环[17]。有研究表明,经过高压氧治疗后,病人血清相关氧化应激指标,如中性粒细胞明胶酶相关载脂蛋白(neutrophil gelatinase sciated lipocalin,NGSL)、基质金属蛋白酶(matrix mllpleinase,MMP)-9、脑氧摄取率(cerebral extraction mte of oxygen,CERO)和活性氧(reactive oxygen species,ROS)表达较治疗前降低,神经营养因子如泛素发基末端水解酶L1(ubiqutincar-boxyl terminal hydrolase L1,UCH-L1)、神经元特异性烯醇化酶(neuron-peife enolase,NSE)和中枢神经特异蛋白(S100-β)水平表达较治疗前降低。这些指标对神经元功能康复产生重要影响,故可检测脑脊液或外周循环血清中上述指标,以评估病情严重程度和预测临床转归。在高压氧环境下,病人血氧分压升高,改善机体缺氧和预后。盘晓荣等[18]比较了脑出血2周内组和2~4周组高压氧治疗的疗效和安全性,结果提示,两组高压氧治疗疗效比较差异无统计学意义,说明早期行高压氧治疗,可促进出血病灶周围水肿范围内受损害脑细胞功能恢复。
脑出血病人在手术和保守治疗后接受高压氧综合康复护理可改善病人临床症状、日常生活能力,提高运动能力。脑卒中病人中枢神经系统具有补偿和重组能力,可提高组织再生能力和可塑性,高压氧可促进神经功能恢复,同时结合肢体运动护理、生理康复护理和言语康复护理,以促进病人脑功能恢复,完成对非破坏区域脑细胞的功能重建。
血清NSE是中枢神经系统的特异标志物,可反映大脑神经系统的损伤程度。高压氧治疗为当前临床常用治疗方法,可用于脑卒中病人治疗,是在高于一个标准大气压环境下吸入高浓度氧治疗疾病的方法,其机制包括提高血氧浓度、葡萄糖利用效率,改善微循环,增强清除氧化自由基能力,减低脑出血病人急性期NSE含量等,本研究表明,高压氧治疗可降低病人血清NSE含量。黄炫霖等[19]研究表明,对于脑出血病人,高压氧治疗后神经功能缺损评分降低,水肿面积缩小,而蒙特利尔认知评估量表(MoCA)及简明智能量表(MMSE)评分增加,提示高压氧治疗高血压脑出血病人临床疗效显著,安全性较好。
本研究表明,高压氧治疗可提高临床疗效总有效率、Fugl-Meyer评分,降低NIHSS评分,改善日常生活能力,降低恶化率、血清NSE含量,有利于脑出血病人恢复。
