基于潜在药物相互作用的心血管疾病患者住院时间延长风险预测模型的构建Δ
2023-06-06席田兰幸晓琼杨佳丹王红梅
席田兰,幸晓琼,杨佳丹,王红梅#
(1.重庆医科大学附属第一医院药学部,重庆 400000;2.西昌市人民医院药学部,四川 西昌 615000)
心血管疾病(cardiovascular disease,CVD)为常见的慢性疾病,是目前全球最主要的死亡原因[1]。与其他疾病患者相比,CVD患者更易发生潜在药物相互作用(potential drug-drug interactions,pDDIs),发生率高达90%[2-3]。可能与患者年龄较大、同时服用多种药物、心血管系统用药特性以及疾病对药物代谢的影响等相关[4]。CVD治疗用药时间长,据报道,CVD患者平均住院时间>10 d[5]。过长的住院时间提示治疗效率不佳,患者的经济负担和精神负担增加,医疗资源被过度占用。然而,目前CVD患者pDDIs与住院时间的关联性鲜有报道,不利于临床采取针对性措施。为此,本研究拟探讨包括pDDIs在内的CVD患者住院时间延长的相关危险因素,并构建风险预测列线图模型。为临床采取有效措施提高住院治疗效率、缩短住院时间和促进医疗资源合理利用等提供参考。
1 资料与方法
1.1 资料来源
收集2019年10月至2021年10月于重庆医科大学附属第一医院就诊的CVD患者。纳入标准:年龄≥18岁的CVD患者;住院时间≥24 h;使用药品>1种。排除标准:住院期间死亡者;参加临床研究或接受药学监护者;研究期间多次入院(≥2次)者,只保留第1次入院的数据。
1.2 方法
从医院信息系统中提取患者信息,包括年龄、性别、身高、体重、体重指数(BMI)、婚姻状况、保险状况、入院来源、饮酒史、吸烟史、药物过敏史、合并症、6个月内住院次数、用药总数和住院时间。同时收集实验室检查结果:红细胞计数、血红蛋白、血小板计数、糖化血红蛋白、血清肌酐、白蛋白、丙氨酸转氨酶和天冬氨酸转氨酶,并通过查尔森合并症指数(CCI)评估疾病的严重程度。使用丁香园用药助手(10.0)筛选pDDIs,将pDDIs分为禁忌、严重、中度和轻度4个等级。将住院当日至出院前1 d定义为住院时间,出院当日不计入。以全部患者住院时间中位数为分界点,若住院时间>中位数,则被定义为住院时间延长,否则为未延长。
1.3 统计学方法和模型构建

2 结果
2.1 患者特征
共纳入599例患者,中位住院时间为10 d;其中,一般住院时间组(≤10 d)患者340例(占56.76%),住院时间延长组(>10 d)患者259例(占43.24%)。两组患者年龄、6个月内住院次数、用药总数、血小板计数、是否合并心力衰竭及肝功能是否异常的差异均有统计学意义(P<0.05);两组患者性别、血红蛋白计数、是否有冠心病、是否有心绞痛及是否有高血压的差异均无统计学意义(P>0.05),见表1。

表1 CVD患者的人口统计学及相关特征Tab 1 Demographic and related characteristics of CVD patients
2.2 pDDIs发生情况
CVD患者中pDDIs较常见。本研究纳入的599例CVD患者合计存在pDDIs 1 775次,其中94.5%的患者(566例)存在至少1种pDDIs,且72.3%的患者(433例)存在至少1种严重pDDIs,27.5%的患者(165例)存在至少1种禁忌pDDIs。本研究中,10种最常见的pDDIs见表2,排序居前3位的依次为螺内酯+氯化钾(占9.18%)、氯吡格雷+雷贝拉唑(占7.55%)和阿司匹林+氯吡格雷(占5.07%)。

表2 排序居前10位的严重和禁忌pDDIsTab 2 Top 10 severe and contraindicated pDDIs
2.3 住院时间延长的危险因素分析
单因素分析结果显示,CVD患者住院时间是否延长与患者年龄、BMI、6个月内住院次数、CCI评分、白蛋白水平、肌酐清除率、用药总数、心力衰竭、肝功能异常、肺部疾病以及pDDIs相关。多因素回归分析结果表明,存在禁忌pDDIs、用药总数和BMI是患者住院时间延长的独立危险因素(P<0.05),见图1。
2.4 列线图的构建及验证
基于禁忌pDDIs、BMI和用药总数构建CVD患者住院时间延长风险预测列线图模型,见图2。该列线图模型校准曲线趋近于理想曲线,表明该列线图模型具有良好的一致性,见图3。ROC曲线见图4。列线图预测CVD患者住院时间延长风险预测模型的ROC曲线AUC为0.821(95%CI=0.787~0.850),提示该列线图模型具有良好的区分度。

图2 列线图Fig 2 Nomogram
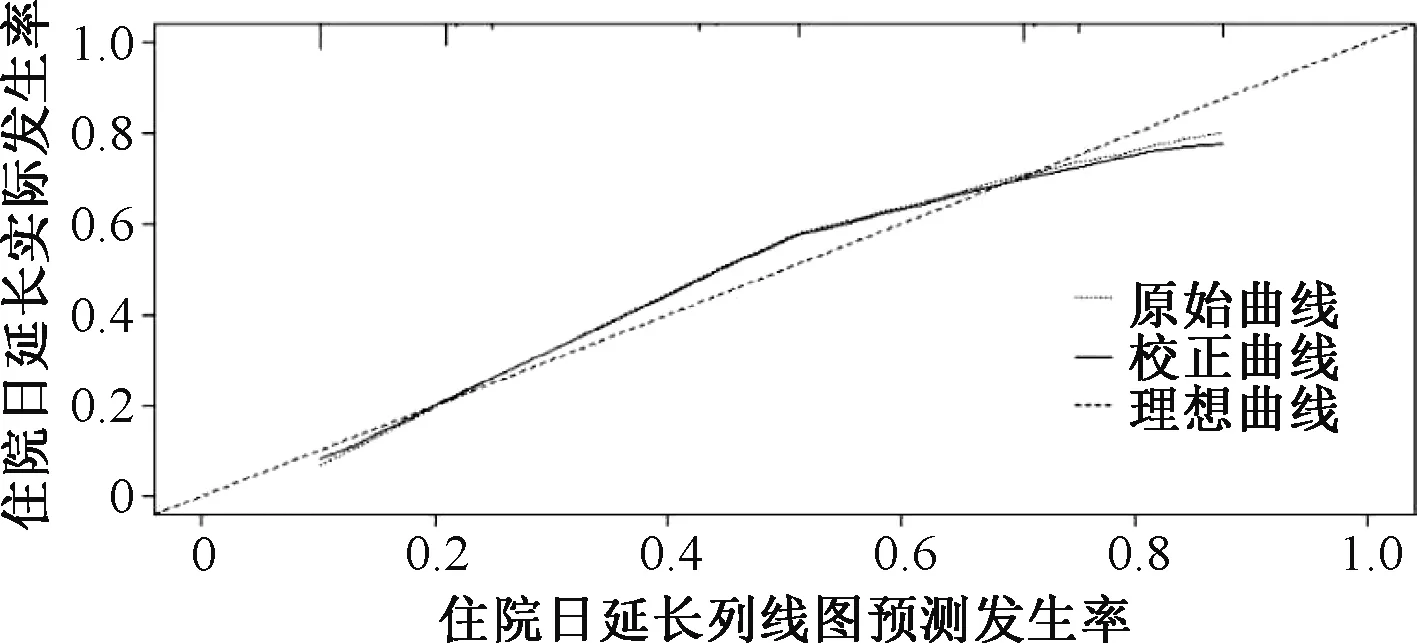
图3 标准曲线Fig 3 Standard curve
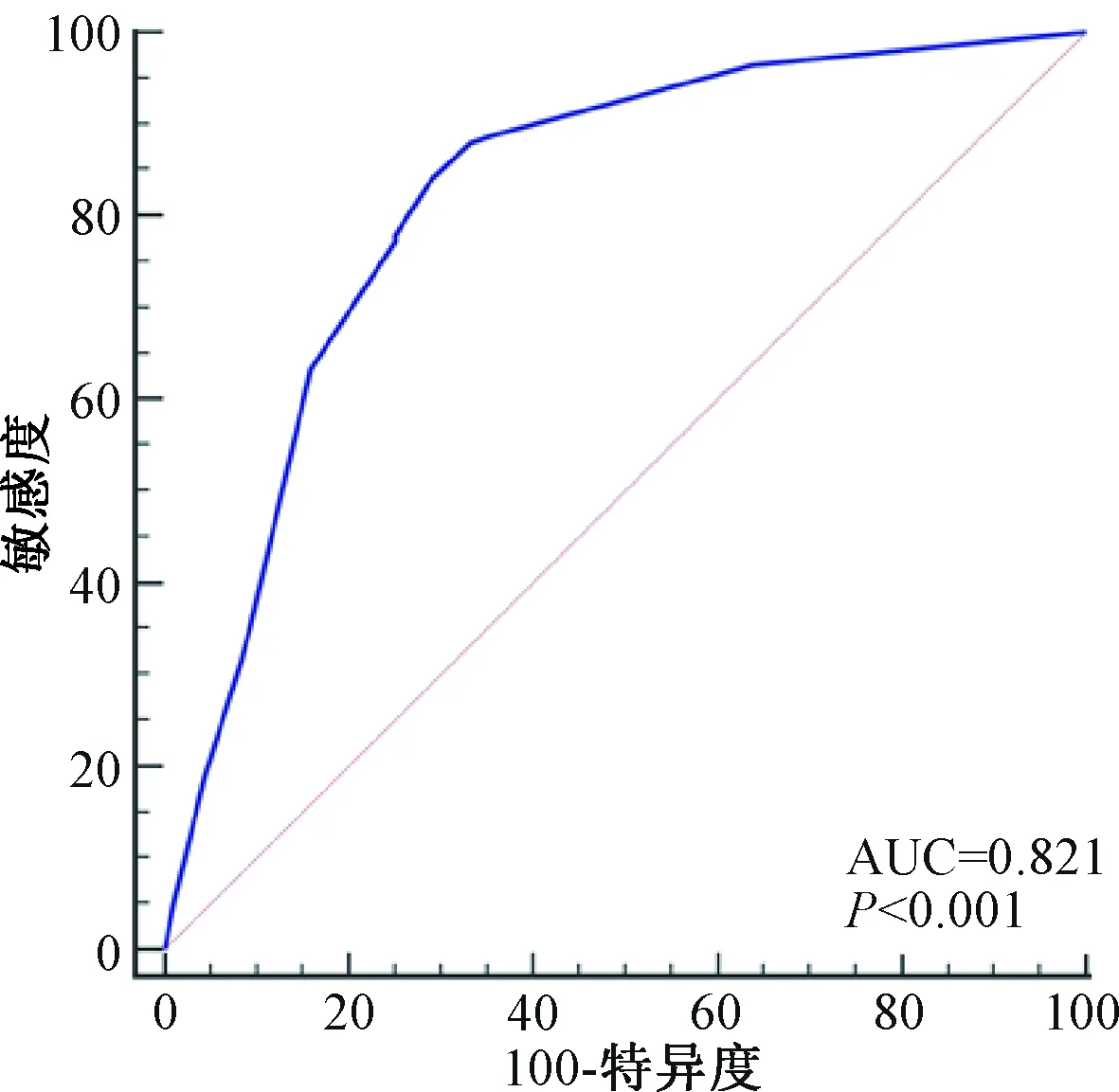
图4 ROC曲线Fig 4 ROC curve
3 讨论
pDDIs在CVD患者中较为常见,本研究通过单因素Logistics分析,发现CVD患者住院时间延长与pDDIs相关,与Moura等[6]的研究结果一致。然而,多因素Logistics分析结果显示,在药物相互作用中,仅禁忌pDDIs与住院时间延长显著相关,可能是由于禁忌pDDIs往往表现为严重的药物危害,如螺内酯与血管紧张素转化酶抑制剂联合应用易导致高钾血症,可能危及患者生命[7-8]。除pDDIs外,多因素Logistics分析结果还发现BMI也是住院时间延长的风险因素,但该结果与之前的文献报道结果不完全一致[9-11]。可能是由于研究人群特征和样本量存在差异。有研究结果认为,BMI过低的患者可能存在营养不足风险,机体各方面机能或免疫功能均较差,从而影响患者临床结局,导致住院时间延长[12]。BMI过高的患者,其代谢综合征、2型糖尿病和高血压的患病风险增加[13-15],该类患者更有可能发展为靶器官损伤和CVD,从而导致住院治疗时间延长[16]。但BMI较低或较高是否延长患者住院时间,仍有待大样本、高质量研究进一步验证。此外,用药总数也是住院时间延长的重要危险因素,较多研究结果表明,住院时间延长与用药数量存在相关性[9,17-19]。可能是因为用药总数在一定程度上反映了患者疾病的严重程度和复杂性[19]。
除上述因素外,单因素分析中,肌酐清除率、年龄、白蛋白水平和肝功能异常也与住院时间延长显著相关。虽然上述因素在多因素分析中无统计学意义,但临床实践中仍需警惕,因为其也存在引起药物相关危害的风险[20-21]。例如,肌酐清除率较低的老年患者使用治疗窗口狭窄的药物,如地高辛,可能导致药物蓄积,进而导致药物中毒。
本研究基于多因素Logistics分析的结果,建立了列线图来帮助识别住院时间延长的高风险患者,ROC曲线和校准曲线提示该模型具有良好的预测性能。该模型中仅包含3个变量,可在临床实践中便捷使用。
本研究也存在局限性:(1)本研究为回顾性研究,未收集到患者或其家庭收入水平相关信息,因此,该因素是否影响住院时间尚不清楚。(2)本研究使用丁香园用药助手来筛选pDDIs,国内已有较多研究使用该软件进行pDDIs的筛选[22-24]。而国外较多研究采取其他软件如Medscape、Micromedex[25-28]。不同软件之间筛选出的pDDIs是否存在差异有待进一步验证。(3)本研究构建的预测模型仅适用于CVD住院患者。
综上所述,本研究发现pDDIs、BMI和用药总数是CVD住院患者住院时间延长的独立危险因素;并已构建风险预测模型,该模型具有良好的预测效能,可为临床治疗决策提供参考。
