透析患者合并新型冠状病毒感染的基层诊疗建议
2023-05-29付荣国贾利宁田李芳陈香慧魏琳婷雷福茜卢家美马小琴魏士卓段朝阳
付荣国,陈 钊,贾利宁,王 莉,韩 锦,田李芳,陈香慧,魏琳婷,雷福茜,卢家美,马小琴,赵 莉,魏士卓,刘 静,段朝阳,高 洁
(西安交通大学第二附属医院肾病科,陕西西安 710004)
我国于2023年1月8日起对新型冠状病毒(以下简称新冠)感染实行“乙类乙管”后,对透析患者的新冠疫情防控已从“防感染”转变为“保健康、防重症”。慢性肾脏病患者具有更高的新冠感染、重症和死亡风险,透析患者新冠患病率及病死率则更高。研究数据显示,在接受透析的患者中,新冠患病率远高于普通人群(3.1%vs.0.14%);在新冠感染人群中,透析患者的病死率也显著高于普通人群(18.06%vs.4.98%)[1]。据另一项发表于Nature的英国研究数据显示,透析患者的新冠相对死亡风险为3.69[2]。腹膜透析(腹透)患者的新冠感染及重症、死亡风险均低于中心血液透析(血透),但高于普通人群[1-4]。近1年来全球奥密克戎变异株流行,而高疫苗接种率使透析患者患病率及病死率大幅下降,下降程度因疫苗的种类及接种剂量而异[5-7]。为促进透析患者合并新冠感染后的积极救治与合理转诊,防止轻型向重型转变,特提出本建议,供基层医生参考。
1 透析患者合并新冠感染的早期识别
透析患者是新冠感染重型、危重型的高危人群。透析患者免疫力低下,大部分患者未完成或未进行新冠疫苗接种。尤其是血液透析患者每周2~3次往返医院,多数患者合并如糖尿病、高血压、冠心病等多种慢性疾病,且老年患者感染新冠后常表现为沉默型缺氧,一旦出现发热、咳嗽,且持续1周,多有肺部表现。
透析患者早期临床表现并不严重,仅表现为短期内的发热、咳嗽、咽痛等症状,部分患者甚至完全无症状,但在感染发生1周以上时,如果仍有发热、咳嗽等症状,则多数情况下已经发生了病毒性肺炎。部分患者表现为严重食欲缺乏,体质量下降,如血透间期体质量增长下降,甚至出现负增长,胸闷、气短,精神状态差,这需高度怀疑病毒性肺炎的发生。医师要询问发病前1周有无与新冠感染患者接触史,有无家庭聚集性发病,并及时进行新冠核酸PCR和/或抗原检测。对确诊合并新冠感染者,进行血常规、C-反应蛋白、指氧饱和度检查,有条件者可进行D-二聚体、白介素-6、降钙素原、肌钙蛋白、B型脑钠肽、心肌酶、肝功、肾功、电解质及心电图、胸部正侧位X线或CT检查。
2 透析患者合并新冠感染重症的识别及转诊
很多透析患者发热症状不明显,但已经出现了低氧血症,建议疫情期间给透析患者常规进行指脉氧监测,以便及时早期识别沉默型缺氧的患者。对轻型患者,如持续发热>3 d 和/或咳嗽、气促,呼吸频率(RR)<30次/min,静息非吸氧状态下指氧饱和度>93%,建议患者在当地机构住院,进行规范治疗。
若出现呼吸急促,RR≥30次/min;或静息非吸氧状态下指氧饱和度≤93%;或临床症状进行性加重,出现神志淡漠、嗜睡、意识模糊、低血压、心悸或胸痛等;肺部影像学显示24~48 h内病灶明显进展>50%,D-二聚体持续升高,C-反应蛋白持续升高、外周血淋巴细胞降低、心电图出现新的变化,肌钙蛋白增高或原有基础疾病加重时,需要急诊住院,或及时转诊至上级医院。
3 透析患者合并新冠感染的分级管理
透析患者合并新冠感染,建议居家监测指氧饱和度;有条件者氧疗,并与透析医师保持联系;血透患者透析间期或腹透患者干腹期间,可采取俯卧位休息。发热时使用非甾体抗炎药退热治疗时,应严格掌握适应证,并注意减少使用频度和剂量,适当多饮水,并观察有效循环血容量,避免造成低血压性休克及循环衰竭。加强休息、对症和营养支持、维持内环境稳定及生命体征平稳。所有透析患者感染新冠,需尽早开始抗病毒治疗,重型和危重型患者应尽早住院或收入ICU 治疗。新冠感染症状缓解后,注意复查胸部CT、肾功能和电解质,尽早开始康复锻炼。合并心肌损伤者,出院后心脏专科随访。
4 透析患者合并新冠感染的抗病毒治疗及相关剂量调整
透析患者的抗病毒治疗需争分夺秒,牢牢把握首次核酸检测结果阳性的72 h黄金时间,首选抗病毒小分子药物,防止轻症转变为重症及危重症。在基层医疗机构,许多透析患者发现新冠感染时已超过72 h,此时可根据新冠病毒核酸检测的Ct值决定是否进行抗病毒治疗;若Ct值小于30,仍推荐抗病毒治疗。
4.1 奈玛特韦/利托那韦(Paxlovid)
Paxlovid已获得多个国家批准授权,用于治疗轻到中度的COVID-19成人以及12岁以上青少年(我国尚未批准用于青少年),以减少发展为重症的风险。说明书建议在eGFR<60 m L/min的慢性肾脏病患者,减量使用;eGFR<30 m L/min 和透析患者,慎用。但研究显示,奈玛特韦和利托那韦的人血浆蛋白结合率分别为69%、98%~99%,普通透析较少影响其血药浓度。对重度肾功能不全和透析患者,建议Paxlovid第1天应用300 mg/100 mg qd,第2~5天150 mg/100 mg qd,透析后给药[8-9];对于鼻饲者,可用20 m L注射器单独溶解奈玛特韦,5 min后利托那韦溶解后给药。
奈玛特韦和利托那韦均为细胞色素P450(CYP)3A4的底物,任何影响CYP3A4代谢酶活性的药物都会改变其代谢,进而影响其有效性和安全性。此外,利托那韦本身是不可逆的CYP3A4的强效抑制剂,可升高其他CYP3A4底物的血药浓度,进而增强联用药物的疗效或增加不良反应的发生风险。因此,奈玛特韦/利托那韦不得与高度依赖CYP3A4 清除且其血浆浓度升高会导致严重和/或危及生命的不良反应的药物联用,不得与强效CYP3A4诱导剂联用,否则会导致奈玛特韦/利托那韦血浆浓度显著降低,可能引起病毒学应答丧失和潜在耐药性。奈玛特韦/利托那韦与口服抗凝剂、他汀类药物、钙通道阻滞剂等透析患者的常用治疗药物存在相互作用,具体见表1。Paxlovid在慢性肾脏病及透析患者的使用及剂量调整具体参见表2。
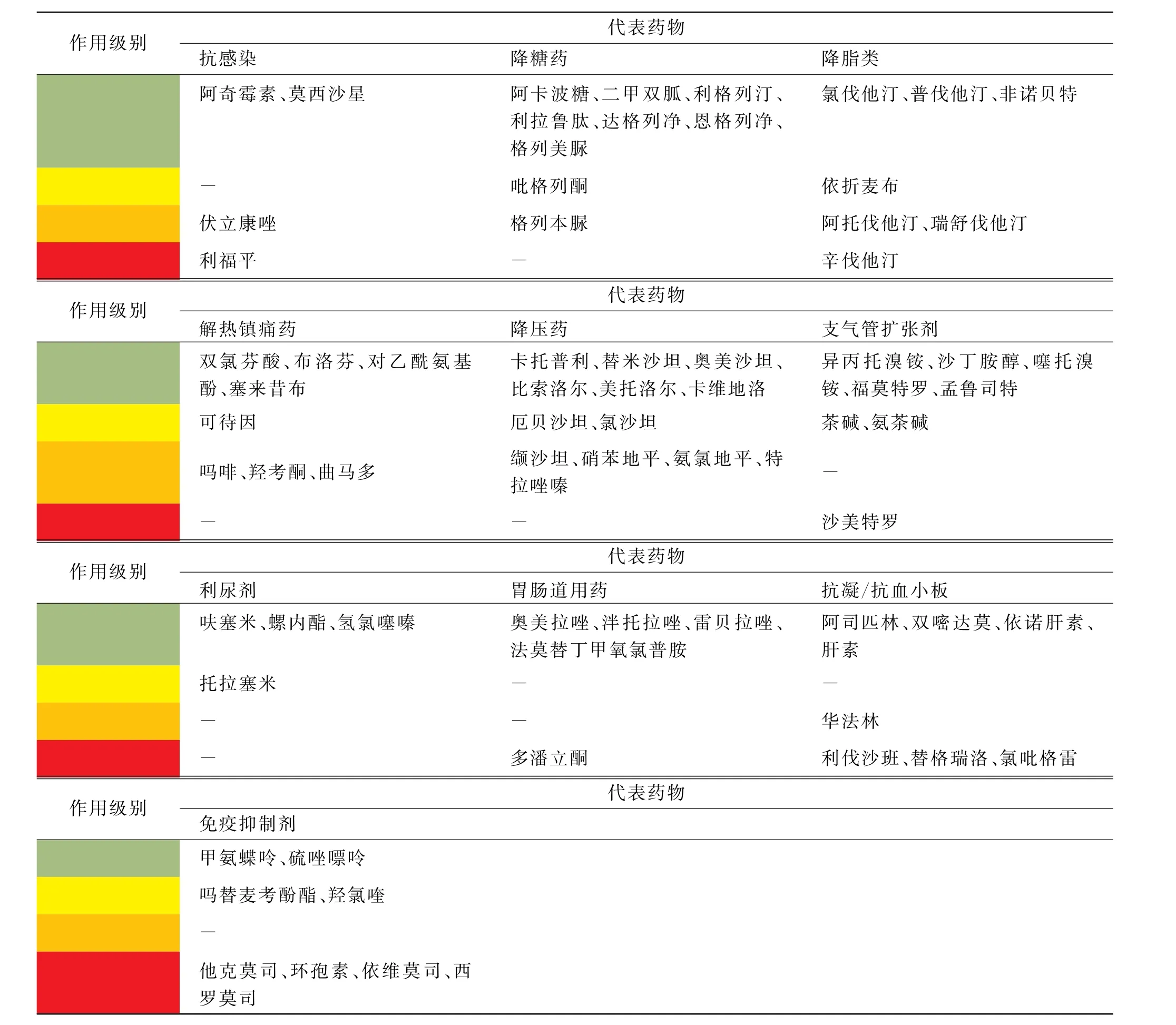
表1 奈玛特韦/利托那韦与透析患者常用药物的相互作用Tab.1 Interaction between Paxlovid and commonly used drugs in dialysis patients

表2 抗病毒药物和免疫抑制药物在慢性肾脏病及透析患者中的使用及剂量调整Tab.2 Use and dosage adjustment of antiviral and immunosuppressive drugs in patients with chronic kidney disease and dialysis
对于正在服用免疫抑制剂的透析患者,新冠感染抗病毒治疗时,口服奈玛特韦/利托那韦需要注意调整他克莫司、环孢素等药物的使用,对他克莫司必须进行分层管理(图1)。由于CYP3A4酶的恢复时间不确定,应持续、密切监测他克莫司血药浓度至少2周,并进行个体化剂量调整。

图1 奈玛特韦/利托那韦使用期间他克莫司的分层管理Fig.1 Hierarchical management of tacrolimus during the use of Nirmatrelvir/Ritonavir
4.2 莫诺拉韦(Molnupiravir)
莫诺拉韦适用于成人伴有进展为重症高风险因素的轻型至中型新冠感染患者。由于其主要不通过肾脏代谢清除,因此不同程度的肾功能损害患者无需调整剂量;在透析和肾移植人群中的应用也不需要调整剂量,每次800 mg q12h,连续使用5 d为1个疗程[10]。
4.3 阿兹夫定片(Azvudine)
阿兹夫定是我国自主研发的小分子抗病毒药物[11]。Ⅲ期临床试验排除了eGFR<70 m L/min的患者,说明书中建议中、重度肾功能损伤和透析患者慎用。根据国内临床经验和在HIV 患者的药代学特点:阿兹夫定相对分子质量为286.22,蛋白结合率较低,主要以原型经过肾脏排泄,组织分布以胸腺最多、脾脏次之,在心、肝、肺等其他组织分布较少,建议在中、重度肾功能不全患者中减量服用;透析患者每次5 mg qd,透析后服用,7~14 d为1个疗程,期间需监测肝脏功能(表2)。
阿兹夫定可能与P-gp底物(地高辛、达比加群酯、秋水仙碱)及P-gp抑制剂(环孢素、伊曲康唑、伏立康唑等唑类抗真菌,利托那韦、胺碘酮、维拉帕米、克林霉素、葡萄柚汁)、P-gp诱导剂(利福平)等存在相互作用,需谨慎联用。
5 透析患者合并新冠感染的免疫治疗
5.1 糖皮质激素
对于氧合指标进行性恶化、影像学进展迅速、机体炎症反应过度激活状态的重型、危重型患者,可短期内使用糖皮质激素。国内第十版新冠诊疗方案建议地塞米松5 mg qd或甲泼尼龙40 mg qd,<10 d;WHO 指南推荐地塞米松口服或静脉6 mg qd,疗程7~10 d。避免长时间、大剂量使用糖皮质激素,以减少不良反应。应用充足剂量甲泼尼龙的重症患者远期死亡率相较地塞米松应用者有所下降[12]。但WHO 首推地塞米松,主要基于新冠感染发病的核心机制是过度活跃的炎症反应,而地塞米松的抗炎比值为25,而甲泼尼龙为5(以氢化可的松为1计)。
5.2 白细胞介素6(IL-6)抑制剂——托珠单抗
对于重型、危重型且IL-6水平明显升高者可试用。具体用法见表2。注意过敏反应、有结核等活动性感染者禁用。
5.3 Janus激酶抑制剂——巴瑞替尼
可作为托珠单抗的替代药物。主要通过抑制JAK1、JAK2通路阻断IL-6等炎症细胞的细胞因子信号转导。用于进展性重型和危重型患者,尤其是炎症反应显著的患者。在终末期肾脏病(end stage renal disease,ESRD)患者可减量使用,对透析患者说明书不推荐(表2)。也不建议与IL-6拮抗剂联合应用。
6 透析患者合并新冠感染的深静脉血栓评估及预防治疗
新冠感染时,因病毒直接损伤、炎症因子风暴激活凝血、低氧血症继发促凝反应等机制导致血管内高凝状态及微血栓形成。住院的肾功能不全合并新冠感染患者,高凝状态的发生风险和严重程度更高,临床可表现为动脉血栓形成、静脉血栓栓塞症(尤其是肺栓塞)、肾血管血栓、弥散性血管内凝血(disseminated intravascular coagulation,DIC)到终末期脏器衰竭。依据彩超对中、大血管的血栓探查、D-二聚体水平、纤维蛋白原水平、血栓弹力图、凝血指标及患者症状、体征等,综合评估深静脉血栓风险。对于具有重症高风险因素及病情进展较快的中型、重型和危重型透析患者应及早开始深静脉血栓的预防性抗凝治疗。
抗凝治疗前需排除出血相关禁忌证。肾功能不全及透析患者抗凝预防及治疗首选普通肝素,也可使用剂量调整过的低分子肝素。疗程14 d或根据病情评估确定。透析当天使用的肝素剂量需要计算在总剂量内。
标准预防方案:eGFR 15~29 m L/(min·1.73m2)时推荐肝素5 000 IU ih q12h或依诺肝素30~40 mg ih qd;eGFR<15 m L/(min·1.73m2)时推荐肝素5 000 IU ih q12h。治疗剂量:eGFR 15~29 mL/(min·1.73m2)时推荐肝素5 000 IU ih q12h,或依诺肝素1 mg/kg ih qd 或0.5 mg/kg ih bid;eGFR <15 m L/(min·1.73m2)时推荐肝素80 IU/kg iv,序贯18 IU/(kg·h)ivp。连续性肾替代治疗(CRRT)时推荐肝素5 000 IU ih q12h。抗凝过程需监测活化部分凝血活酶时间(activated partial thromboplastin time,APTT)及抗Xa因子活性。
对有支架植入且同时在服用口服抗凝剂(DOACs)利伐沙班、阿哌沙班或依度沙班的透析患者,如抗病毒治疗使用奈玛特韦/利托那韦,则需在治疗期内暂停使用利伐沙班等Xa抑制剂,更换为华法林口服,或改为肝素、低分子肝素皮下注射;奈玛特韦/利托那韦停药3 d后可考虑重新恢复到DOACs,并酌情监测Xa;如改为华法林,需要注意监测国际标准化比值(international normalized ratio,INR),同时注意新冠感染后肺炎也可导致INR值升高[13]。
7 透析患者合并新冠感染的CRRT治疗
7.1 治疗时机及模式
新冠感染相关急性肾损伤(acute kidney injury,AKI)2级及以上、血透患者合并新冠感染、腹透患者合并重型新冠、全身性炎性反应综合征、多脏器功能衰竭、细胞因子风暴、急性肺水肿、药物无法控制的高钾血症、无法纠正的代谢性酸中毒、儿童/新生儿液体超负荷(超过10%)时均需启动CRRT 治疗。液体超载=(当日体质量-入院时体质量)/入院时体质量×100%。CRRT 技术模式包括血浆置换、吸附、灌流、连续性静脉-静脉血液滤过、连续性静脉-静脉血液透析滤过、连续性静脉-静脉血液透析。
7.2 抗凝方式选择
KDIGO 指南和中国《连续性肾脏替代治疗的抗凝管理指南》推荐CRRT 治疗时首选枸橼酸抗凝;如存在枸橼酸禁忌且无出血风险,建议普通肝素或低分子肝素抗凝。但是合并新冠感染尤其是重症感染患者,存在低氧血症、高凝状态、D-二聚体升高、低血压、高乳酸血症等,CRRT 前建议首先评估患者凝血与出血风险,可选普通肝素抗凝,期间注意监测APTT;对高危出血患者,可选枸橼酸抗凝,也可选用甲磺酸萘莫司他、阿加曲班等。
肝素首剂2 000~3 000 IU(30~40 IU/kg),维持剂量5~10 IU/(kg·h);治疗结束前30~60 min停止追加。治疗期间需个体化调整抗凝剂量,监测APTT,目标是维持APTT 延长至基础值的1.2~1.5倍或达到45~60 s。注意出血和肝素相关血小板减少症的发生和随访。
甲磺酸萘莫司他是一种合成的丝氨酸蛋白酶抑制剂,可对凝血系统、纤溶系统、补体系统的多种酶产生抑制作用。接受CRRT 时,预冲管路用5%葡萄糖5 m L溶解20 mg甲磺酸萘莫司他后,加入500 m L生理盐水中,进行管路预充。抗凝则取50 mg甲磺酸萘莫司他,用5%葡萄糖20 m L溶解,肝素泵持续注入,首剂量0.1~0.5 mg/kg,维持剂量为0.1~0.5 mg/(kg·h)。4~6 h监测1次,维持ACT 180~250 s或APTT 45~60 s。注意监测血钾。
阿加曲班是第二代凝血酶抑制剂,由肝脏代谢。0.1 mg/(kg·h)持续滤器前给药,首剂量0.1~0.2 mg/kg,静脉端监测APTT 或INR 为基础值的1.5~2.5倍,治疗结束前20~30 min停止追加。在肝功能不全患者中注意调整阿加曲班剂量。建议维持APTT延长至基础值的1.2~1.5倍或达到45~60 s。
局部枸橼酸抗凝应用4%枸橼酸经滤器前持续给予,综合协调枸橼酸和血流量,使滤器后钙离子浓度保持在0.25~0.40 mmol/L,体内钙离子浓度保持在正常生理范围1.1~1.3 mmol/L;初始治疗2 h监测体内及滤器后钙离子,平稳后每6~8 h 进行动态监测。同时,每日至少监测1次血清总钙,当血清总钙与钙离子比值>2.1时,应考虑枸橼酸蓄积的可能性;当比值>2.5时,应高度怀疑枸橼酸蓄积,建议停用局部枸橼酸抗凝,改用其他抗凝方式。对于高乳酸血症(>4.0 mmol/L),不推荐采用局部枸橼酸抗凝。建议采用床旁血气分析仪检测钙离子。
7.3 营养支持治疗
长时间CRRT 体外循环可导致热量丢失,建议能量供给25~30 kcal/(kg·d)。重症患者氨基酸供给量一般为1.2~1.5 g/(kg·d),CRRT当日,补充的氨基酸量需增加0.2 g/(kg·d);蛋白质1.5~2.0 g/(kg·d),个别患者可达2.5 g/(kg·d)。CRRT对脂肪代谢并无显著影响,脂肪乳的使用取决于患者对脂肪的廓清作用及血脂水平。长时间CRRT 会导致血磷降低,增加患者死亡率,目前没有确切证据推荐如何补充微量元素。从现在数据看,推荐补充标准矿物质量,肠外营养可以补充水溶维生素,肠内营养每日可给予多种水溶性维生素。
7.4 抗生素的调整
透析患者合并新冠感染在合并继发感染时,需要抗感染治疗。CRRT 治疗时,需要注意抗生素剂量及调整(表3)。

表3 连续性肾脏替代治疗中的抗生素用量及剂量调整Tab.3 Antibiotic dosage anddose adjustment in continuous renal replacement therapy
8 血液透析患者合并新冠感染时的注意事项
对于轻型新冠感染透析患者,可在发热单元行单间CRRT 治疗;如感染患者人数众多,可在最后一波上机行透析治疗;对于中型新冠感染透析患者,当出现血流动力学不稳定时,可考虑临时改为CRRT 治疗;对于重型及危重型新冠感染透析患者,建议转入肾科病房或ICU 行CRRT 治疗。
透析患者长期使用肝素或低分子肝素进行体外抗凝,体内有一定药物蓄积。当合并新冠感染,需要进行肝素抗凝治疗时,必须监测凝血指标,以调整使用剂量,防止出血。
透析患者合并新冠感染,如CRRT 处方中治疗时间较短,有经验的透析护士仍可使用内瘘作为血管通路进行穿刺;如患者转入ICU、CRRT 治疗时间较长或需要俯卧位治疗时,建议留置中心静脉临时导管。其间给予规范的俯卧位治疗,每天不少于12 h;患者不耐受时,可采用左右交替侧卧位方式改善通气。咳嗽、咳痰的患者,在CRRT 期间取舒适体位,不影响血流量的情况下,护士协助翻身叩背;咳痰后用淡盐水漱口,保持口腔清洁;加强气道湿化,必要时遵医嘱行雾化吸入。
透析患者合并新冠感染后,患者摄入减少,消耗增加,需重新评估干体质量。鼓励患者加强营养补充,防止有效血容量不足导致循环衰竭。充分有效血液净化,避免容量负荷过重引起肺水肿而加重肺部损伤。
发热患者首选物理降温,必要时调整透析液的温度。上、下机期间,室内开窗通风,每次30 min,医用空气消毒机消毒;地面、墙面及物体表面等可使用含1 g/L的有效氯消毒液进行擦拭消毒。通风不良的区域可加强紫外线照射消毒。
9 腹膜透析患者合并新冠感染时的注意事项
9.1 新冠流行期间腹膜透析患者的自我家庭管理
加强新冠相关知识的继续教育和培训:除腹透中心的医护人员应当定期接受疾病最新知识教育外,还需在腹透患者的日常教育时增加相关知识的培训,建议以网络途径线上培训;同时保持掌握当地新冠流行情况,制定并确保患者熟悉医院的应急计划及相关流程。
患者应至少备有2周的腹膜透析用品及足够的药物,推荐患者本人及家属在疫情流行期间居家为主,减少社交活动和聚会,以降低感染风险。在疫情期间应加强手卫生消毒和无菌操作的教育,进一步控制腹膜透析相关性腹膜炎的发生率。推荐使用远程患者管理(RPM)作为腹膜透析患者管理的主要方式[14]。
9.2 腹膜透析合并新冠感染患者的居家和住院治疗
患者应与主管医护人员保持密切联系,早期开始抗病毒治疗,并及时汇报病情变化,以便及时识别危重症。轻、中型患者可继续进行腹膜透析治疗,在医师指导下进行透析方案调整。患者及家属需保证透析充分性,关注容量平衡。推荐使用自动化腹膜透析(automated peritoneal dialysis,APD)治疗模式[15]。
重症、危重症感染患者应尽量降低容量负荷,必要时增加腹膜透析超滤;出现多器官功能障碍,需要生命支持治疗,可以暂时改用APD治疗或CRRT[15]。
9.3 腹膜透析患者新冠感染后的饮食指导及康复
日常饮食应限制水盐摄入,避免血压升高或心脏负荷增大。注意增加高热量、富含优质蛋白及维生素饮食的摄入,保证良好的营养状态。同时增加膳食纤维,保持大便通畅,预防腹膜炎。
对能够耐受的患者,鼓励进行俯卧位通气,对难以耐受的患者可尝试干腹、间断俯卧位或高侧位;对营养不良的腹透患者在进行俯卧位通气时,需预防压力性损伤的发生;应采用头高足低位(反特伦德堡体位),以减轻隔肌上抬和面部水肿;俯卧过程中应密切关注患者舒适反应及生命体征[16]。
在患者感染恢复期,推荐在安全的前提下进行康复锻炼,以改善食欲、增强代谢并恢复力量和耐力。锻炼可分阶段进行,每个阶段至少保持7 d才能进入下一阶段,如感到有困难或症状加重,停止或退回前一阶段。第一阶段为恢复锻炼准备阶段,呼吸练习、拉伸和平衡练习。第二阶段为低强度活动,如散步、轻微家务,每日锻炼时间逐渐增加5~10 min。第三阶段为中等强度活动,根据感染前活动情况选择快走、上下楼梯、阻力练习等。第四阶段为具有协调和有效技能的中等强度练习,如骑自行车和舞蹈。第五阶段为回归感染前基线水平[17]。
9.4 新冠感染的腹膜透析患者的引流液处理
对于新冠感染患者的引流废液处理目前暂无统一意见,我中心推荐混合含氯溶液(0.5 g/L)消毒至1 h后再倒入马桶。患者新冠感染转阴后可恢复标准弃液方法。需重点强调的是,弃去引流液时,应注意避免液体意外喷溅。
以上诊疗建议,以期为基层医师积极救治与合理转诊透析合并新冠感染患者,并防止轻型向重型转变提供临床参考。
致谢:感谢李宗芳院长、刘昌书记带领医务、检验等学科在新冠疫情期间为透析患者提供的临床用房和免费核酸检测等物资保障;感谢国内肾科专家分享新冠救治经验;感谢西安交通大学第二附属医院肾内科医护人员对透析患者的精心照护。
说明:本诊疗建议结合目前最新循证医学证据和部分国内专家经验,并应随新的证据而继续更新。
