穴位电刺激联合吞咽功能训练对重型颅脑损伤后吞咽障碍患者吞咽功能的影响
2023-05-23温五梅郭党红
温五梅,郭党红,刘 鸷,郭 丽
(1.吉安市第一人民医院中医康复医学科,江西 吉安 343000;2.吉安市吉州区白塘街道社区卫生服务中心外科,江西 吉安 343000)
重型颅脑损伤(swallowing function training)多是因暴力作用于头部导致的颅脑组织损伤,会一定程度影响患者机体功能。尤其是随着经济的发展,交通事故发生率增加,颅内损伤发生率也呈上升趋势[1]。重型颅脑损伤患者多合并不同程度功能障碍,其中吞咽障碍最为常见,长期以往容易造成患者营养不良、增加再次中风风险。吞咽功能障碍重型颅脑损伤常见的并发症,会严重影响患者生活质量[2]。临床对于重型颅脑损伤后吞咽障碍患者多采用吞咽功能训练,但是部分患者存在意识障碍,依从性差,临床训练效果有限[3]。在中医学中,吞咽障碍属于“喉痹”范畴,标为咽喉,本在脑[4]。穴位电刺激干预是应用一定的低频脉冲电流刺激神经肌肉,使肌泵收缩,从而改善局部血液循环,促进受损组织恢复[5]。穴位电刺激联合吞咽功能训练对重型颅脑损伤后吞咽障碍具有积极的影响,但是具体的临床应用效果如何,还需要临床进一步探究证实。本文选择2020年1 月-2022 年2 月在我院诊治的62 例患者临床资料,观察穴位电刺激联合吞咽功能训练的应用效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2020 年1 月-2022 年2 月在吉安市第一人民医院诊治的62 例重型颅脑损伤后吞咽障碍患者为研究对象,采用随机数字表法分为对照组和观察组,各31 例。对照组,男17 例,女14 例;年龄35~72 岁,平均(56.10±2.34)岁。观察组,男19例,女12 例;年龄36~71 岁,平均(56.56±3.11)岁。两组年龄、性别比较(P>0.05),具有可比性。
1.2 纳入和排除标准 纳入标准:①符合脑卒中及吞咽障碍诊断标准[6,7];②均为首次发病,无意识障碍;③洼田饮水试验评分为3~5 分[8]。排除标准:①气道保护反射消失者;②合并消化道占位病变者;③病情危重,生命体征不稳定者;④依从性差者。
1.3 方法
1.3.1 对照组 采用吞咽功能训练干预:①面部肌肉训练:护理人员指导患者进行张闭口、伸缩舌、憋气咽下等动作训练,每个动作10 次为1 组,每天训练5 组;②舌上抬抗阻训练:护理人员利用压舌板将患者舌头下压,患者则向上抬舌抗阻运动,每5 次为1组,每天训练5 组;③冰刺激训练:将沾有冰水的棉签置于患者舌后跟和软腭处,并进行轻轻涂抹,促进相关肌肉收缩,与此同时指导患者做吞咽动作,每次5 min,每天训练5 次;④吞咽反射训练:沿患者甲状腺软骨至下颌用手指对皮肤进行反复摩擦,刺激吞咽肌群,诱发吞咽反射,并做下颌上下运动动作、舌体前后运动动作,每次训练5 min,每天训练5 次。
1.3.2 观察组 采用穴位电刺激联合吞咽功能训练干预:①电针刺激:采用电针仪干预,针具0.35 mm×40 mm,皮肤局部消毒后,取风池穴(内斜刺)、颊车穴(地仓方向斜刺)、地仓穴(颊车方向斜刺)、下关穴(垂直向下刺)、承浆穴(斜刺)、廉泉、外金津、外玉液穴(直刺)、人迎穴(向上平刺)、扶突穴(向上平刺)、治呛及吞咽穴(向上平刺),针刺深度均为0.5 寸,分为地仓、颊车穴通道,外津穴通道及外玉液穴通道。1次/d,每次留针30 min,共治疗30 d;②吞咽功能训练:方法同对照组。
1.4 观察指标 比较两组吞咽功能恢复效果、洼田饮水试验评分、反复唾液吞咽测试(RSST)评分、摄食-吞咽功能障碍评分、吞咽功能分级情况及生活质量。
1.4.1 吞咽功能恢复效果[9]参照吞咽困难评分标准制评定恢复效果,显效:吞咽困难评价标准8 分以上;好转:吞咽困难评价标准4~7 分;无效:吞咽困难评价标准3 分以下。总有效率=(显效+好转)/总例数×100%。
1.4.2 洼田饮水试验[10]1 分:一次性喝完30 ml 温开水,无呛咳;2 分:分2 次喝完30 ml 温开水,无呛咳;3 分:1 次喝完30 ml 温开水,有呛咳;4 分:分2次或2 次以上喝完,有呛咳;5 分:分3 次级以上喝完,有呛咳。
1.4.3 RSST 评分[11]观察患者30 s 内完成吞咽次数、动作速度、喉上抬力度及吞咽动作自主启动情况,按障碍等级赋分1~4 分,评分越高则唾液吞咽障碍越严重。
1.4.4 摄食-吞咽功能障碍评分[12]依据患者辅助进食、经口腔进食、代偿及适应方法评估摄食吞咽障碍,评分1~4 分,评分越高摄食吞咽障碍越严重。
1.4.5 吞咽功能分级[13]1 分:不适合任何吞咽训练,仍不能经口进食;2 分:仅适合基础吞咽训练,仍不能经口进食;3 分:可进行摄食训练,但仍不能经口进食;4 分:在安慰中可能少量进食,但需静脉营养;5 分:1~2 种食物经口进食,需部分静脉营养;6 分:3 种食物可经口进食,需部分静脉营养;7 分:3 种食物可经口进食,不需静脉营养;8 分:除特别难咽的食物外,均可经口进食;9 分:可经口进食,但需临床观察指导;10 分:正常摄食吞咽能力。1 级:1~2 分;2 级:3~4 分;3 级:5~6 分;4 级:7~8 分;5 级:9~10 分。
1.4.6 生活质量[14]采用生活质量量表(MENQOL)评定,包括生理症状、性生活、心理、临床症状4 个维度,总共29 个条目,每个条目采用Likert 4 级评分,总分116 分,评分越高生活质量越高。
1.5 统计学方法 采用统计软件包SPSS 20.0 对本研究的数据进行处理,符合正态分布的计量资料采用()表示,组间比较采用t检验;计数资料采用[n(%)]表示,组间比较采用χ2检验;P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组吞咽功能恢复效果比较 观察组吞咽功能恢复总有效率高于对照组(P<0.05),见表1。

表1 两组吞咽功能恢复效果比较[n(%)]
2.2 两组洼田饮水试验评分、RSST 评分、摄食-吞咽功能障碍评分比较 两组干预后洼田饮水试验评分、RSST 评分、摄食-吞咽功能障碍评分均低于干预前,且观察组低于对照组(P<0.05),见表2。
表2 两组洼田饮水试验评分、RSST 评分、摄食-吞咽功能障碍评分比较(,分)

表2 两组洼田饮水试验评分、RSST 评分、摄食-吞咽功能障碍评分比较(,分)
注:与同组干预前比较,*P<0.05
2.3 两组吞咽功能分级比较 观察组干预后吞咽功能1 级、2 级占比高于对照组,3 级、4 级、5 级占比低于对照组(P<0.05),见表3。
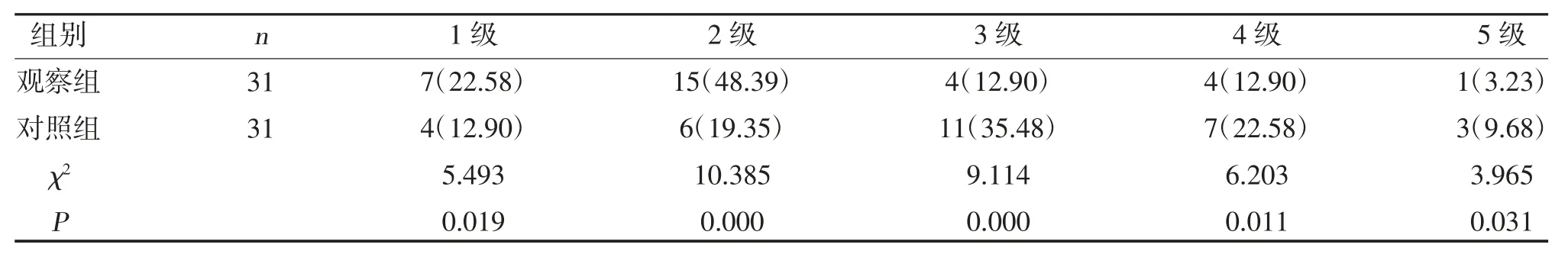
表3 两组吞咽功能分级比较[n(%)]
2.4 两组生活质量水平比较 两组干预后生活质量评分均高于干预前,且观察组高于对照组(P<0.05),见表4。
表4 两组生活质量水平比较(,分)
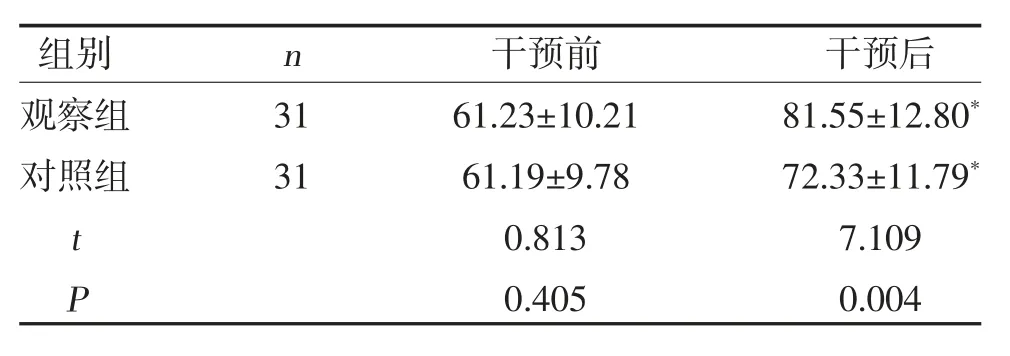
表4 两组生活质量水平比较(,分)
注:与同组干预前比较,*P<0.05
3 讨论
从中医学角度分析,重型颅脑损伤后吞咽功能障碍因气血逆乱、阴阳失衡、情志内伤、外感风寒湿邪等因素所致,其病机为咽喉开合失司、痰瘀阻窍,从而导致患者出现言语不利、饮水呛咳、吞咽障碍等症状[15]。吞咽功能训练是结合神经发育特点和原理,通过神经纤维兴奋刺激,从而提高神经敏感度,进一步促进吞咽反射灵活性,预防咽下肌群的萎缩,最终促进吞咽功能的恢复[16]。穴位电刺激具有疏通经络、扶正祛邪、调和阳明的作用。同时穴位电刺激穴位,可改善局部血液循环,实现疏通经络的功效[17]。因此,穴位电刺激联合吞咽功能训练从重型颅脑损伤后吞咽障碍患者病机入手,对吞咽障碍病机开展相应的护理干预,可减少护理盲目性,对重型颅脑损伤后吞咽障碍患者吞咽功能具有积极的影响。
本研究显示,观察组吞咽功能恢复总有效率高于对照组(P<0.05),表明穴位电刺激联合吞咽功能训练干预可促进患者吞咽功能恢复。分析认为,吞咽功能训练可指导患者模拟科学的呼吸和吞咽,进而提升患者腹部、胸廓、横膈肌等运动幅度,有效促进吞咽功能恢复。与此同时,联合穴位电刺激通过相应穴位电流刺激,可加快局部血流速度,缓解瘀血状态,进而可提升神经、肌肉功能恢复,逐渐使患者形成正常吞咽模式[18,19]。同时研究显示,干预后,观察组洼田饮水试验评分、RSST 评分、摄食-吞咽功能障碍评分均低于对照组(P<0.05),提示穴位电刺激联合吞咽功能训练可降低以上指标评分,提高患者喝水、摄食、吞咽功能,进一步改善吞咽障碍,为患者的良好预后提供条件。干预后,观察组吞咽功能1级、2 级占比均高于对照组,3 级、4 级、5 级占比均低于对照组(P<0.05),表明以上联合干预可降低患者吞咽功能分级,增强患者进食能力。主要因为吞咽功能训练可使患者逐渐形成条件反射,自主进行吞咽、摄食。同时联合应用穴位电刺激,可刺激支配吞咽动作的感觉神经,从而促进反射弧重建,进一步改善吞咽功能[20]。此外,干预后,2 组生活质量评分均高于干预前,且观察组高于对照组(P<0.05),表明应用穴位电刺激联合吞咽功能训练可促进机体营养、水分的良好摄入,进一步改善患者预后。
综上所述,穴位电刺激联合吞咽功能训练对重型颅脑损伤后吞咽障碍患者的吞咽功能具有积极影响,可改善吞咽障碍,降低洼田饮水试验、RSST 以及摄食-吞咽功能障碍评分,提高患者生活质量,值得临床应用。
