急性肠系膜上动脉血栓形成合并急性心肌梗死1例
2023-05-18陈佳佳张志辉彭彩霞
陈佳佳,张志辉,彭彩霞
1 病例
患者男性,64岁,主因“黑便3 d,腹痛12 h”于2020-10-31就诊我院。患者3 d前无明显诱因出现黑便,量少,每天5~6次,伴腹胀,无恶心呕吐,无畏寒发热,无胸闷胸痛。12 h前出现腹痛,为脐周持续性绞痛,伴呕吐,呕吐后腹痛稍缓解。于当地医院就诊考虑肠系膜上动脉血栓?肠坏死?后转至我院急诊。
入院查体:T 36.1 ℃,P 123 次/min,R 20 次/min,BP:164/112 mmHg(1 mmHg=0.133kPa)。神志清,急性痛苦面容。双肺呼吸音清,未闻及干湿性啰音,心率123 次/min,心律快,各瓣膜听诊区未闻及明显杂音。腹软,脐周压痛明显,无明显反跳痛,腹部无包块,肠鸣音弱,双下肢无水肿。实验室检查:血气分析:PH 7.26、血钠129 mmol/L、血钾5.5 mmo1/L、血钙1.13 mmo1/L、血氯117 mmo1/L、标准碳酸氢根10.4 mmo1/L、实际碳酸氢根12.9 mmo1/L、实际碱剩余-15.1 mmol/L、标准碱剩余-15.4 mmol/L、乳酸2.7 mmol/L、氧饱和度92.4%、氧分压91.1 mmHg、二氧化碳分压24 mmHg。血常规:白细胞17.16×109/L、中性粒细胞绝对值16.24×109/L、红细胞2.98×1012/L、血红蛋白107 g/L、血小板229×109/L。降钙素原定量检测0.855 ng/ml。肾功能、电解质、心肌酶学:肌酐279 μmol/L、尿素氮17.49 mmo1/L、钾5.6 mmo1/L、肌红蛋白1372.4 ng/ml、肌酸激酶1560 U/L、肌酸激酶同工酶154 U/L、乳酸脱氢酶698 U/L,肌钙蛋白I>25 mg/L,D-二聚体 6.49 mg/L。
急诊立即予以抗感染、护胃、解痉止痛、补液等对症治疗。心电图示:V3~V6导联ST-T段压低(图1)。全腹增强CT提示肠系膜上动脉血栓?(图2)。2020-10-31行数字减影血管造影(DSA)肠系膜上动脉血栓取栓+置管溶栓术,术后继续予以尿激酶溶栓(取栓后3 d)、抗感染、抑酸护胃等治疗,术后6 h患者突发心脏骤停,立即予以心肺复苏、持续胸外接压、气管插管等抢救措施,成功恢复自主心律。急查肌钙蛋白I>25 mg/L、脑钠肽(BNP)>35 000 ng/L、肌酐420 μmol/L、尿素氮23.61 mmo1/L。患者入院多次复查肌钙蛋白均符合急性心肌梗死诊断,有冠状动脉(冠脉)造影指征,但家属拒绝。2020-11-3行冠脉CT血管造影(CTA)示:冠脉粥样硬化三支型(CADRADS4级?)(图3)。予以抗血小板治疗、抗凝、改善心肌缺血、调脂稳班、改善心肌重构、止血、肠外营养等治疗后,复查肠系膜上动脉CTA:肠系膜上动脉取栓+溶栓术后改变,部分分支内血栓较前减少。期间多次复查肌钙蛋白较前进行性下降。2020-11-13复查肌钙蛋白I 1.2 mg/L,心电图未见明显ST-T改变。治疗15 d后患者无明显腹痛及黑便后好转出院,出院随访恢复良好。
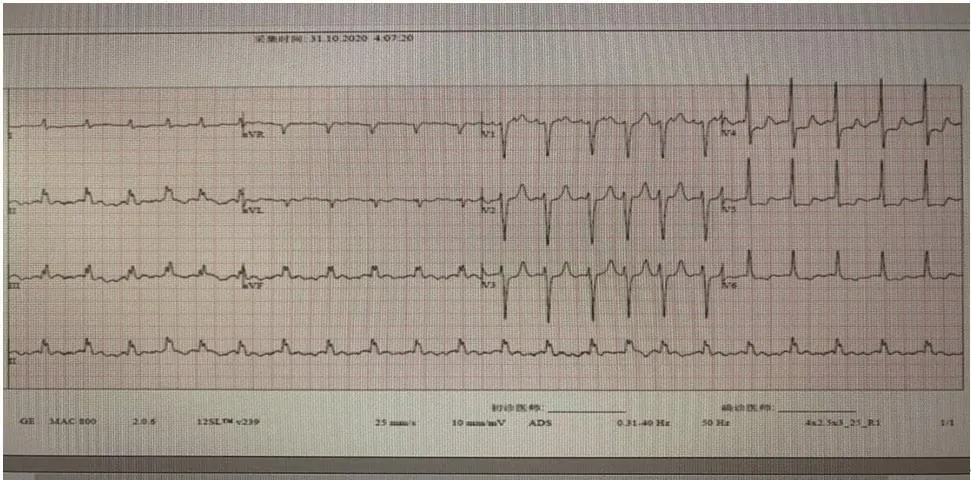
图1 患者急诊心电图(心房扑动,呈2:1传导,V3~V6导联ST-T段压低不排除心肌缺血可能)
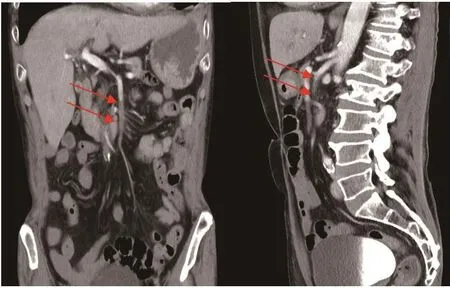
图2 患者腹部增强CT示肠系膜上动脉血栓形成
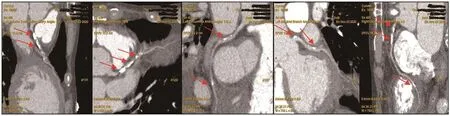
图3 经食道多普勒心脏超声
2 讨论
急性肠系膜动脉血栓形成的主要原因是动脉粥样硬化闭塞和栓塞闭塞[1],此患者常伴有器质性心脏病(如心脏瓣膜病、房颤、冠心病、糖尿病等[2]),上述疾病的存在提示肠系膜动脉血管可能已发生较明显的粥样硬化,导致血流缓慢,易形成血栓。急性肠系膜动脉血栓形成和急性心肌梗死均属于动脉血栓栓塞性疾病,起因均为急性动脉血栓形成导致血管闭塞,不仅可能存在共同的病理生理基础,且急性心肌梗死的发生还大大增加了血栓形成的风险,甚至导致急性肠系膜动脉缺血、肾梗塞、脾梗塞等[3]。既往研究认为急性肠系膜动脉缺血性疾病少见且发病率低,但随着对疾病的深入认识,动脉硬化、恶性肿瘤、吸烟、心血管疾病等危险因素呈逐步年轻化,发病率有所上升。本例患者入院时明确诊断为急性心肌梗死,但无典型胸痛表现,有文献报道20%~30%的急性心肌梗死患者症状不典型或无胸痛表现(如腹痛、头痛、牙痛等),极少数患者完全无症状,症状不典型可能原因为患者疼痛阈值增高、身体敏感性及反应能力下降[4-6]。
本例诊治经验:①临床中对于大多数急性心肌梗死患者,结合心电图和心机坏死标志物两者可快速诊断。但对于无法立即判断急腹症病因时,完善腹部增强CT不仅可以观察肠系膜血管及分支,还可评估肠管是否缺血和判断腹腔情况,能迅速的确诊病因,成为诊断肠系膜动脉缺血的一线影像手段[7],其对肠系膜动脉阻塞诊断的特异性和敏感性可达100%和73%[8]。②目前国际上推荐“4R”治疗策略[9]:复苏、尽快诊断、早期重建血运、切除坏死肠管。因此患者入我院在发病12 h的“黄金时间”内,无明显腹膜炎及肠坏死迹象,肠管损伤处于可逆期,且腹部增强CT明确有血栓形成,因此常首选腔内治疗的方式[10],遂立刻行肠系膜闭塞血管取栓+置管溶栓术,术中尿激酶40万单位溶栓,取栓术后72 h继续尿激酶20万单位Q6 h溶栓,同时予以哌拉西林他唑巴坦2 g Q6h抗感染、依诺肝素5000 IU Q12 h抗凝、禁食、抑酸护胃等治疗。③患者入院时肌钙蛋白明显升高,心电图仅提示V3~V6导联ST段压低,患者无胸痛胸闷等不适,结合非ST段抬高型急性冠脉综合征治疗指南[11],暂无急诊手术指征,因患者入院前有黑便,不排除消化道出血可能,动态复查血常规、大便隐血等,同时予以抗凝、β受体阻滞剂抗心肌缺血治疗,暂未予以抗血小板治疗。患者在术后6 h突发心脏骤停等危及生命情况,结合指南治疗:除非有极高出血风险等禁忌症,所有患者均应早期口服阿司匹林首剂负荷量150~300 mg,予以75~100 mg/d的剂量长期服用(ⅠA);同时还扩大了抗血小板治疗的适应证,在阿司匹林基础上联用P2Y12受体抑制剂替格瑞洛(负荷剂量180 mg,90 mg 2/d维持)或氯吡格雷(负荷剂量 300~600 mg,75 mg/d维持)(IB),维持至少12个月。患者入院时虽大便隐血为阳性,但结合外院动态复查血常规和我院再次复查血红蛋白无明显下降,考虑暂无进行性消化道出血,应尽早加用抗血小板药物,但治疗中仍要高度警惕出血风险。④急性肠系膜动脉缺血性疾病进展快,虽此患者早期诊断明确、治疗及时,但仍有肠管损伤,遂在使用抗凝、抗栓、溶栓药物后出现下消化道出血情况,后停用抗凝、抗栓药物,及时止血、输血、抑酸护胃等治疗后好转出院。
本例患者诊断及治疗经过惊险复杂,随时可能出现危及生命的并发症,最终好转出院。目前急性心肌梗死同时合并急性肠系膜动脉栓塞或血栓形成临床较罕见,其误诊率、死亡率极高,尚无明确治疗方案,因此应引起临床高度警惕,提升对该类疾病的认知和诊疗水平,以减少或避免误诊误治,减少治疗并发症,积极改善患者预后情况。
