PVP对老年骨质疏松性椎体压缩性骨折患者疗效及影像学指标的影响
2023-05-16梁伟明林龙宝
覃 刚,梁伟明,林龙宝
(广西科技大学第一附属医院骨科一病区,广西 柳州 545002)
目前,临床治疗骨质疏松性椎体压缩性骨折(Osteoporotic vertebral compression fractures,OVCF)的方法有外科手术和保守治疗,其中保守治疗的安全性高,但脊柱功能的恢复效果欠佳,且患者需要长期卧床休养,极大地增加了相关并发症的发生风险[1-3]。手术治疗以经皮椎体成形术(Percutaneous vertebroplasty,PVP)为主,该术式的创伤小,符合现代微创理念,更有利于改善患者的脊柱功能与影像学指标,逐渐受到了广大医学研究者的青睐[3-4]。金掌等[5]研究表明,对老年骨质疏松性胸腰椎骨折患者进行PVP,可改善患者的骨密度与日常活动能力。本研究以2019 年6 月至2022 年1 月我院收治的老年OVCF 患者134 例为试验对象,探讨了PVP 对老年OVCF 患者疗效及影像学指标的影响,现报道如下。
1 资料与方法
1.1 一般资料
本研究纳入2019 年6 月至2022 年1 月我院收治的老年OVCF 患者134 例为试验对象(为控制样本变量因素的影响,仅纳入胸腰椎骨折患者)。纳入标准:(1)经X 线检查确诊为OVCF;(2)病历资料完整;(3)知悉研究内容,并签署知情同意。排除标准:(1)对手术不耐受;(2)合并恶性肿瘤、感染性疾病或存在心、肝、肾功能不全;(3)不愿配合本研究或中途失访。随机将其分为对照组和观察组。对照组67 例患者中,有男性25 例、女性42 例,年龄60 ~83 岁,平均年龄(72.15±7.60)岁。观察组67 例患者中,有男性30 例、女性37 例,年龄61 ~82 岁,平均年龄(73.06±7.11)岁。两组上述资料对比,差异无统计学意义(P>0.05),有可比性。
1.2 方法
给予对照组保守治疗,即根据X 线检查结果,对骨折部位进行闭合复位,并行常规镇痛、卧床修养、补钙等治疗。观察2 周后再次行X 线检查,确认骨折部位的复位情况,随后用支具对骨折部位进行加固。给予观察组PVP :采用膨胀式椎体成形器械(由苏州爱得公司生产)进行手术。首先对患者进行全身麻醉,麻醉起效后将体位调整至俯卧位。在C 形臂X 线机下对受损椎体进行定位,并标记好穿刺点。在标记点处使用穿刺针缓慢穿刺,使穿刺针进入受损椎体前1/3平面。到达指定位置后,拔出穿刺针针芯,在C 形臂X 线机下用注射器将高黏度骨水泥缓慢注入伤椎内,当骨水泥到达椎体后缘位置时停止注射。待骨水泥硬化后,拔针。术后常规行抗菌、镇痛等治疗。
1.3 疗效判断标准与观察指标
(1)临床疗效。根据WHO 相关标准评价两组患者的临床疗效:显效:经治疗患者的脊柱功能基本恢复正常,骨折端完全愈合,无疼痛;有效:经治疗患者脊柱的部分功能恢复正常,骨折端基本愈合,疼痛明显减轻,不影响睡眠;无效:经治疗患者的脊柱功能无改善,骨折端未愈合,疼痛强烈,影响睡眠[6]。总有效率=(显效例数+有效例数)/总例数×100%。(2)影像学指标及骨密度(BMD)。分别于治疗前及随访6 个月后对两组患者进行MRI 检查,记录并比较其椎体矢状面Cobb 角、椎体矢状径指数和椎体前缘高度比。分别于治疗前及随访6 个月后采用美国双能X 射线骨密度仪测定两组患者的骨密度(BMD),并对测定结果进行比较[7]。(3)脊柱功能障碍及疼痛程度。分别于治疗前及随访6 个月后采用Oswestry 功能障碍(ODI)指数评分标准评价两组患者脊柱功能障碍的程度,共包括10 个维度,均采用0 ~5 级评分法进行评分,分值越低说明患者的脊柱功能越好。分别于治疗前及随访6 个月后采用视觉模拟评分法(VAS)评估两组患者的疼痛程度,分值为0 ~10 分,评分越高说明患者疼痛越严重。(4)血清学指标。分别于治疗前及随访6 个月后采集两组患者的外周静脉血3 mL,经离心处理分离出血清,采用酶联免疫吸附试验测定血清骨钙素水平,采用放射免疫法测定血清胰岛素样生长因子(IGF)及Ⅰ型胶原C 端肽(CTX-Ⅰ)水平[8]。
1.4 统计学方法
用SPSS 21.0 软件处理数据,计数资料以% 表示,计量资料以±s表示,分别用χ²、t检验,P<0.05认为差异有统计学意义。
2 结果
2.1 两组临床疗效的对比
观察组的临床总有效率为95.52%,显著高于对照组的80.60%,差异有统计学意义(P<0.05)。详见表1。

表1 两组临床疗效的对比[例(%)]
2.2 两组治疗前后影像学指标的对比
两组治疗前的BMD、椎体矢状面Cobb 角、椎体矢状径指数、椎体前缘高度比对比,差异无统计学意义(P>0.05)。随访6 个月后,两组的上述影像学指标均明显优于治疗前,差异有统计学意义(P<0.05)。随访6 个月后,观察组的BMD、椎体矢状面Cobb 角、椎体矢状径指数、椎体前缘高度比均大于对照组,差异有统计学意义(P<0.05)。详见表2。
表2 两组治疗前后影像学指标的对比(± s)
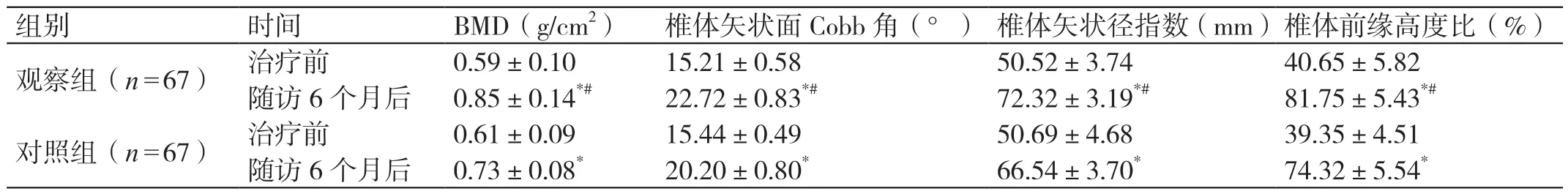
表2 两组治疗前后影像学指标的对比(± s)
注:* 与组内治疗前相比,P <0.05;#与对照组治疗后相比,P <0.05。
组别 时间 BMD(g/cm2)椎体矢状面Cobb 角(°)椎体矢状径指数(mm)椎体前缘高度比(%)观察组(n=67)治疗前 0.59±0.10 15.21±0.58 50.52±3.74 40.65±5.82随访6 个月后 0.85±0.14*# 22.72±0.83*# 72.32±3.19*# 81.75±5.43*#对照组(n=67)治疗前 0.61±0.09 15.44±0.49 50.69±4.68 39.35±4.51随访6 个月后 0.73±0.08* 20.20±0.80* 66.54±3.70* 74.32±5.54*
2.3 两组治疗前后ODI 指数评分及VAS 评分的对比
两组治疗前的ODI 指数评分、VAS 评分对比,差异无统计学意义(P>0.05)。随访6 个月后,两组的ODI 指数评分、VAS 评分均显著优于治疗前,差异有统计学意义(P<0.05)。随访6 个月后,观察组的ODI 指数评分、VAS 评分均低于对照组,差异有统计学意义(P<0.05)。详见表3。
表3 两组治疗前后ODI 指数评分及VAS 评分的对比(分,± s)

表3 两组治疗前后ODI 指数评分及VAS 评分的对比(分,± s)
注:* 与组内治疗前相比,P <0.05。
组别 ODI 指数评分 VAS 评分治疗前 随访6 个月后 治疗前 随访6 个月后观察组(n=67)84.49±10.67 33.55±7.03* 7.34±2.26 3.12±1.01*对照组(n=67)85.13±11.20 43.72±8.90* 7.09±2.53 4.80±1.54*t 值 0.338 7.339 0.603 7.466 P 值 0.735 <0.001 0.547 <0.001
2.4 两组治疗前后血清骨钙素、IGF、CTX-Ⅰ水平的对比
两组治疗前的血清骨钙素、IGF、CTX-Ⅰ水平对比,差异无统计学意义(P>0.05)。随访6 个月后,两组的血清骨钙素、IGF、CTX-Ⅰ水平均显著优于治疗前,差异有统计学意义(P<0.05)。随访6 个月后,观察组的血清骨钙素、IGF 水平均高于对照组,血清CTX-Ⅰ水平低于对照组,差异有统计学意义(P<0.05)。详见表4。
表4 两组治疗前后血清骨钙素、IGF、CTX-Ⅰ水平的对比(± s)
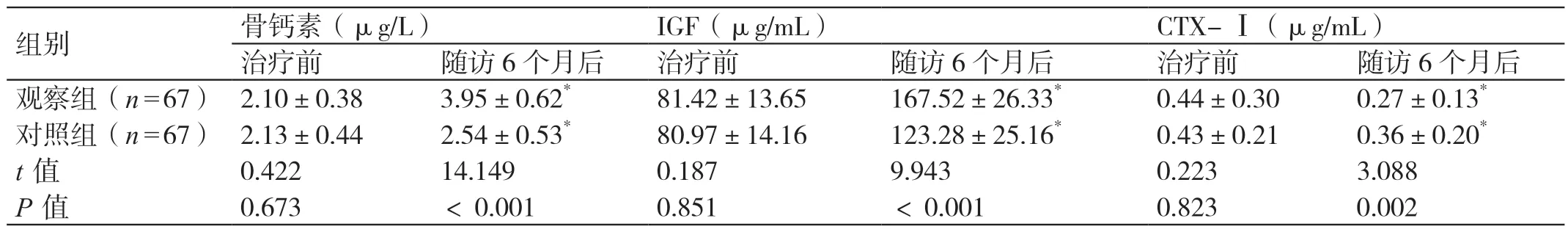
表4 两组治疗前后血清骨钙素、IGF、CTX-Ⅰ水平的对比(± s)
注:*与组内治疗前相比,P <0.05。
组别 骨钙素(μg/L)IGF(μg/mL)CTX-Ⅰ(μg/mL)治疗前 随访6 个月后 治疗前 随访6 个月后 治疗前 随访6 个月后观察组(n=67)2.10±0.38 3.95±0.62* 81.42±13.65 167.52±26.33* 0.44±0.30 0.27±0.13*对照组(n=67)2.13±0.44 2.54±0.53* 80.97±14.16 123.28±25.16* 0.43±0.21 0.36±0.20*t 值 0.422 14.149 0.187 9.943 0.223 3.088 P 值 0.673 <0.001 0.851 <0.001 0.823 0.002
3 讨论
近年来随着我国老龄人口的增多,老年骨质疏松症的发病率逐年升高,其相关疾病的发病率也随之升高,如骨质疏松性骨折[9]。老年骨质疏松性骨折在临床上较为常见,主要是因患者年龄较高,身体机能衰退,体内无机物、有机物成分发生改变,造成钙离子流失严重,形成骨质疏松症,导致骨密度下降,极易发生骨折,其中尤以胸腰椎骨折最为常见[10]。OVCF患者若未得到及时有效的治疗,可造成脊柱疼痛、活动障碍、功能受限,对其生活质量产生严重影响,且有较高的致残率和致死率。外科手术是临床治疗老年OVCF 的重要方法。PVP 自1987 年被提出以来,在医学界逐步得到推广与应用。近年来随着微创医学的发展,PVP 因其创伤小、疗效确切、安全性高等优点,以及能够减轻创伤、稳定脊柱、缓解疼痛等,受到了医学界的广泛关注[11-12]。但关于PVP 能否作为OVCF的首选治疗方式,目前临床上仍存在一定争议。另外,PVP 对老年OVCF 患者影像学指标、血清学指标影响的报道相对较少,故需要临床进一步探讨。
本研究以老年OVCF 患者为研究对象,探讨PVP对其疗效及影像学指标的影响。研究结果显示,观察组的临床总有效率为95.52%,显著高于对照组的80.60%,差异有统计学意义(P<0.05);随访6 个月后,观察组的BMD、椎体矢状面Cobb 角、椎体矢状径指数、椎体前缘高度比、ODI 指数评分、VAS 评分均优于对照组,差异有统计学意义(P<0.05)。提示对老年OVCF 患者进行PVP 疗效显著。分析原因主要是,保守治疗主要是对症治疗,如使用活血止痛药物、佩带支具、绝对卧床休息等,尽管保守治疗可避免侵入性操作,治疗的安全性相对较高,但对恢复患者骨折部位的生理结构、促进骨折愈合等效果欠佳,甚至可能造成骨折部位畸形愈合,从而对患者的远期疗效及生活质量造成不良影响[13-14]。而开展PVP 时,术者可以在术前通过X 线检查等掌握骨折的具体情况,术中进行有针对性的复位,恢复骨折椎体的结构,同时注入骨水泥能提高骨折部位的稳定性。此外,术中无需进行内固定操作,可减轻手术创伤及患者的疼痛程度,促进骨折部位快速愈合及脊柱功能的恢复[15]。本研究结果显示,随访6 个月后,观察组的骨钙素、IGF、CTX- Ⅰ水平均优于对照组,差异有统计学意义(P<0.05)。说明PVP 对改善老年OVCF 患者的血清学指标具有积极的作用。分析原因可能是,行PVP 后患者骨折部位的生理结构得以恢复,局部微循环和骨代谢水平得以改善,有利于各种钙剂的吸收,进而可改善血清学指标。
综上所述,相较于保守治疗,给予老年OVCF 患者PVP,有利于提高其临床疗效,改善影像学指标及血清学指标,减轻疼痛程度,促进脊柱功能的恢复,值得推广。
