中性粒细胞/淋巴细胞比值联合EB病毒DNA检测在鼻咽癌早期诊断中的临床应用
2023-05-11伍肇欣余晓缘王玥莹
伍肇欣 余晓缘 王玥莹
1 广东省肇庆市第一人民医院 526000; 2 广州医科大学基础医学院
鼻咽癌是好发于头颈部的恶性肿瘤,常见于我国南部地区和东南亚地区,具有明显的地域性和种族性差异。由于位置隐匿,鼻咽癌早期常常没有特异性症状,大部分患者发现时已经处于中、晚期阶段。除此之外,鼻咽癌的侵袭性和转移率较高,在初次诊断为鼻咽癌的患者中约15%伴有远处转移[1]。临床最常见的鼻咽癌病理类型是低分化鳞癌,对放射治疗高度敏感,早期鼻咽癌患者通过单纯放疗5年生存率可高达95%,而对于局部中晚期鼻咽癌患者仍有约30%局部晚期患者在放化疗后发生远处转移或局部复发致使鼻咽癌治疗失败[2]。因此对高发地区人群的早期筛查及诊断是提高鼻咽癌治疗效果、改善预后的重点所在。鼻咽癌的发生与多种因素有关,目前EB病毒是公认的鼻咽癌致病最关键的因素。在EB病毒相关指标中,EBV-DNA被视为较理想的诊断鼻咽癌的特异性指标[3]。有研究证实,在高发地区的鼻咽癌患者中有90%以上EB病毒DNA检测呈阳性,并且其浓度水平与肿瘤分期有显著的相关性。2019年发表的鼻咽癌标志物临床应用专家共识中,专家组推荐在高危地区把EBV-DNA检测列入为鼻咽癌早期筛查的常规项目,可以提高早期鼻咽癌患者的检出率[4]。值得关注的是炎性反应与肿瘤的发生有密切的关系,炎症细胞作用和炎性微环境可促进肿瘤的发生,并且在肿瘤的增殖和发展中起重要作用,还会影响肿瘤患者的预后[5]。中性粒细胞/淋巴细胞比值(Neutrophil to lymphocyte ratio,NLR)作为重要的炎性因子之一,有较多研究证明其可作为评估胃癌、鼻咽癌、卵巢癌等多种恶性肿瘤预后的指标[6]。因此,本研究通过比较鼻咽癌患者与健康体检者的NLR和EBV-DNA阳性率,评价两项指标单独及联合检测对鼻咽癌的诊断效能,探讨其在辅助鼻咽癌诊断中的临床价值。
1 资料与方法
1.1 一般资料 收集在肇庆市第一人民医院2018年1月—2020年12月期间初次经病理学明确诊断为鼻咽癌的患者151例作为观察组。纳入标准:(1)初次诊断、经病理学明确证实为鼻咽癌者;(2)初次检测血常规和EBV-DNA前未进行放疗、化疗及手术治疗;(3)病例资料完整者。排除标准:(1)合并其他恶性肿瘤、急性损伤、急性炎性反应、免疫系统疾病、血液系统疾病等;(2)配合度较差者。另外收集同一时期的健康体检者100例作为对照组。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 NLR测算。收集患者初次入院未经放化疗前检测的血常规结果和健康体检者的血常规结果。使用日本希森美康XN-1000全自动血细胞分析仪及配套试剂检测对血细胞进行分类和计数。选取检测项目中的中性粒细胞绝对值与淋巴细胞绝对值,计算得出NLR。所有操作严格按照实验室标准操作规程进行,检测当日所有指标质控在控,试剂均在有效期内。
1.2.2 EBV-DNA荧光定量PCR检测。(1)标本采集与处理:采集观察组和对照组2ml枸橼酸钠抗凝全血,使用Ficoll分层液法分离外周血单个核细胞。(2)提取和扩增DNA:使用中山大学达安基因公司的核酸提取试剂和EB病毒核酸扩增荧光定量检测试剂盒,采用美国应用生物系统公司的ABI-7500荧光定量PCR仪进行EB病毒核酸扩增。所有操作严格按照标准操作规程和试剂盒说明书进行。(3)结果判读:检测样本扩增曲线呈S型曲线且EBV-DNA 测定值≥1.00×103IU/ml,判为阳性;扩增曲线不呈S型曲线或低于试剂盒检测下限,判为阴性。
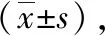
2 结果
2.1 两组NLR和EBV-DNA检测结果比较分析 如表1所示,观察组的EBV-DNA阳性率和NLR明显高于对照组(P<0.05)。
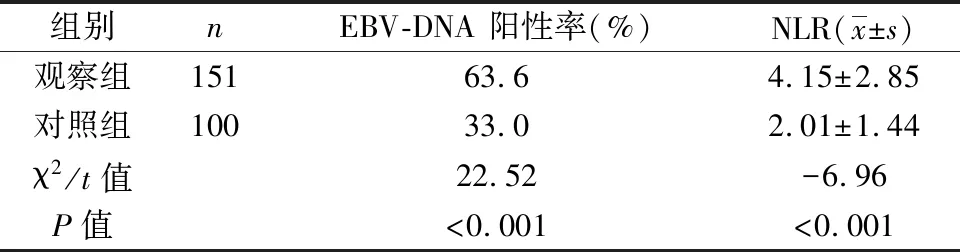
表1 两组EBV-DNA阳性率和NLR比较
2.2 NLR、EBV-DNA单独及联合检测对鼻咽癌的诊断价值 将两组的NLR结果绘制ROC曲线,确定NLR诊断鼻咽癌的最佳临界值,当灵敏度和特异度相加之和为最大时,测得的值即为最佳临界值,结果显示:NLR诊断鼻咽癌的AUC=0.800,最佳临界值为2.71;绘制EBV-DNA的ROC曲线,与NLR比较,EBV-DNA的特异度和灵敏度较低;将NLR与EBV-DNA联合做ROC曲线,结果显示其ROC曲线下面积最大,灵敏度高于NLR和EBV-DNA指标单独检测,特异度低于NLR单独检测,高于EBV-DNA单独检测。见表2、图1。
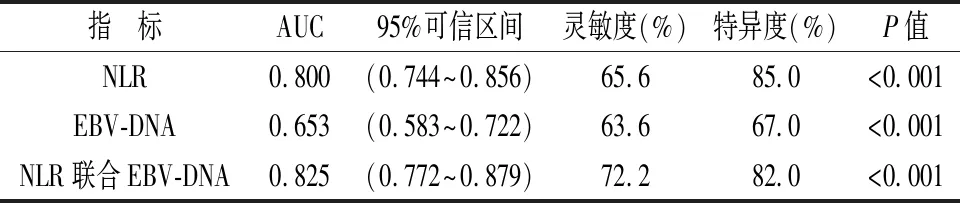
表2 NLR、EBV-DNA单独及联合检测对鼻咽癌的诊断价值
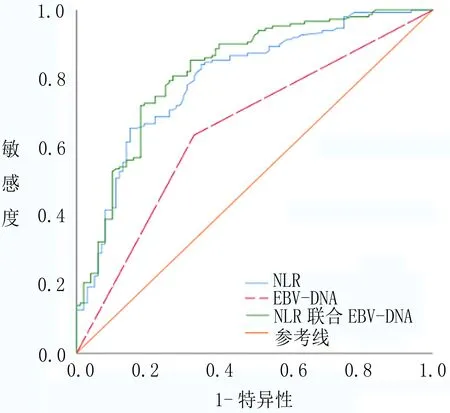
图1 NLR、EBV-DNA单独及联合检测的ROC曲线
3 讨论
鼻咽癌在我国南部地区的发病率占据头颈部恶性肿瘤的第一位,由于早期症状不具有特异性,容易被忽视从而导致误诊或者漏诊,大部分鼻咽癌患者出现明显症状就诊时已经到了中、晚期阶段,错过早期最好的治疗时间。
EB病毒是鼻咽癌的重要致病因子,其相关的标志物包括有EB病毒多种抗原、血清抗体和EBV-DNA。研究证实,EBV-DNA在鼻咽癌早期筛查诊断中具有高特异性,阴性预测值可高达99.995%,应用EBV-DNA检测筛查可以显著提高鼻咽癌的早期诊断率,从而提高疗效和预后。淋巴细胞和炎性基质的大量浸润是鼻咽癌一个常见的病理组织学特征[7],首次提出肿瘤与炎症之间存在关系早在19世纪,Rudog Virchow通过大量肿瘤病理活检标本的研究证明其推测,认为肿瘤与慢性炎症密切相关[8]。目前有许多研究证实,中性粒细胞产生的促血管生成趋化因子和生长因子可以促进肿瘤的增殖、血管生成和转移[9]。相反,淋巴细胞产生的免疫因子,可抑制癌细胞的增殖和转移扩散,并可引起细胞毒性作用攻击癌细胞。癌细胞也会产生一系列细胞因子诱导炎症细胞在局部肿瘤组织中浸润,并且控制和调节炎症细胞的活动,以助于肿瘤增殖和发展[10]。肿瘤的发生发展可促使机体内炎性细胞数量和比例发生改变,导致外周血中性粒细胞和淋巴细胞的失衡,淋巴细胞介导的细胞毒性下降,淋巴细胞数会减少,相应NLR会升高[10]。上述发现说明NLR在肿瘤的预测判断中具有一定的价值。目前,炎症相关标志物NLR被证明可作为多种类型的肿瘤预后的独立预测因子。近年来,有较多研究报道NLR在多种恶性肿瘤辅助诊断中有重要的临床意义。
研究证实,EBV-DNA在鼻咽癌的辅助诊断中具有高特异性,可高达98%,但灵敏度相对较低些[11]。单一指标对疾病诊断的灵敏度和特异度往往不够理想,多指标联合检测可以明显提高诊断效能。本研究结果显示,观察组的EBV-DNA阳性率和NLR均显著高于对照组,提示NLR与鼻咽癌有一定的关系。这可能是由于肿瘤与炎症相互作用,打破了炎症细胞之间的平衡,导致外周血NLR升高。肿瘤类型不同、机体反应不同都会影响NLR,可致使NLR在不同类型肿瘤诊断的最佳临界值也有所不同,临界值是划分检验项目结果正常或异常的界值,因此确定NLR在鼻咽癌的最佳临界值对评价鼻咽癌的诊断作用至关重要。本研究将NLR结果统计绘制ROC曲线,确定NLR诊断鼻咽癌的最佳临界值为2.71;同时通过ROC曲线分析其对鼻咽癌诊断的AUC、特异度、灵敏度,结果显示,NLR诊断鼻咽癌的AUC为0.800,提示NLR在鼻咽癌的辅助诊断中有一定的指导意义。同时评价NLR联合EBV-DNA检测对鼻咽癌的诊断效能,结果显示,NLR联合EBV-DNA诊断鼻咽癌ROC曲线下面积最大(AUC=0.825),灵敏度最高。NLR联合EBV-DNA检测具有较高准确性,灵敏度得到了提高,联合检测的诊断的性能优于单一指标检测。
本研究结果显示,NLR联合EBV-DNA检测可为辅助临床早期诊断鼻咽癌提供一定的依据。EBV-DNA检测只需要采集静脉血,具有简便易得、经济、快速的优点,在高发地区如广东、广西等,同时有鼻咽癌家族史的高危人群建议定期筛查监测,做EBV-DNA检测早期筛查,提高鼻咽癌检出率,以期早发现早治疗。患者的肿瘤细胞在增殖时会引起炎性反应,同时机体在炎性反应时会释放一系列免疫因子[12],导致外周血炎症细胞数量比例发生改变,直接反映在NLR的大小变化上。
综上所述,NLR在辅助临床诊断鼻咽癌中具有一定的指导意义,联合EBV-DNA检测可提高诊断的灵敏度,诊断效能最佳。临床上发现外周血NLR升高时应给予重视,NLR联合EBV-DNA检测在辅助鼻咽癌早期诊断中具有一定的临床价值。
