肥胖对急性A型主动脉夹层术后并发症的影响
2023-05-08张洁郑智潘友民
张洁 郑智 潘友民
Stanford A型主动脉夹层是心血管系统急危重症,需紧急外科手术治疗,但其手术过程复杂、手术时间长、围手术期并发症多、病死率高[1]。我国2021年《第五次国民体质监测公报》指出,我国成年人和老年人的超重肥胖率继续增大,肥胖率的增长幅度明显增大。肥胖增加心血管疾病的发病率、死亡率及住院总费用[2]。A型主动脉夹层病人中肥胖者增加,这些病人围术期呈现出不同的临床特征,如可能需要更大的药物剂量、潮气量等。有研究表明,肥胖是急性A型主动脉夹层术后低氧血症、急性肾损伤的独立危险因素[3-5]。本文分析肥胖对A型主动脉夹层术后围术期并发症的影响。
对象与方法
一、对象
2021年9月~2022年2月收治的Stanford A型主动脉夹层外科手术病人133例。依据我国体重指数(BMI)标准[6],将研究对象分为两组,BMI<28 kg/m2为非肥胖组,BMI≥28 kg/m2为肥胖组。非肥胖组78例,肥胖组55例。纳入标准:(1)术前经主动脉CTA检查明确诊断Stanford A型主动脉夹层;(2)所有病人均行经典孙氏手术治疗[7];(3)发病时间≤14天。排除标准:术中及术后48小时内死亡;临床资料不完善。
两组病人术前基线资料比较见表1。肥胖组高血压史、吸烟史、入院收缩压、舒张压、胆固醇、血尿酸比例均高于非肥胖组,差异有统计学意义(P<0.05)。非肥胖组术前主动脉瓣关闭不全比例高于肥胖组,差异有统计学意义(P<0.05)。非肥胖组3例马凡综合征及2例主动脉瓣二瓣化。

表1 两组病人术前基线资料比较
二、方法
1.手术方法:所有病人均在深低温停循环下行经典孙氏手术,主动脉根部依据其病理改变选择不同的处理方式,包括瓣环成形、窦部成形、Bentall手术、David手术、升主动脉替换等。术中鼻咽温度降至25 ℃左右,平均动脉压维持在60~90 mmHg,主动脉阻断时间70~205分钟,体外循环时间100~387分钟,手术时间5.75~13.83小时。
2.观察指标:术中主动脉阻断时间、体外循环时间、手术时间,术后低氧血症、肺部感染、神经系统并发症、急性肾损伤、伤口愈合不良、输血量、院内死亡率等情况。(1)BMI=体重(kg)/身高2(m2)。(2)入院收缩压(mmHg)、舒张压(mmHg):测量病人入院时两上臂无创血压,以血压读数较高的一侧为记录值。(3)吸烟史:既往或现有平均每日吸烟≥10 支,时间持续≥1个月。(4)低氧血症:病人术后48小时内最低氧合指数(PaO2/FiO2)≤200 mmHg[8]。(5)神经系统并发症:临床影像学检查有明显出血或梗塞灶表现;术后出现清醒延迟、躁动、瞻望、淡漠、一过性意识障碍等精神症状。(6)急性肾损伤:术后首次血肌酐绝对值>176 μmol/L,或绝对值升高>44 μmol/L,或无尿、少尿持续>12小时。
三、统计学方法

结果
1.两组病人术中资料比较见表2。结果表明,肥胖组与非肥胖组术中体外循环时间、主动脉阻断时间、手术时间比较,差异无统计学意义(P>0.05)。

表2 两组病人术中资料比较
2.两组病人术后资料比较见表3。结果表明,肥胖组输注血浆≥2 000 ml比例显著高于非肥胖组,差异有统计学意义(P<0.05),输注其他血制品无明显差异。肥胖组术后低氧血症、拔管时间≥96小时、伤口愈合不良、心外重症监护病房(CSICU)≥7天、总住院数据≥20天比例高于非肥胖组,差异有统计学意义(P<0.05),两组术后急性肾损伤、肺部感染、神经系统并发症、院内死亡率无显著差异。

表3 两组病人术后资料比较(例,%)
3.CSICU住院数据≥7天危险因素筛选:多因素分析纳入5个危险因素:BMI≥28 kg/m2、拔管通气≥96小时、低氧血症、急性肾损伤、肺部感染。Logistic回归分析示,BMI≥28 kg/m2、拔管时间≥96小时、肺部感染是A型主动脉夹层术后CSICU住院小时≥7天的主要独立危险因素。其中,BMI≥28 kg/m2病人术后CSICU住院时间≥7天是非肥胖病人的2.45倍。见表4。
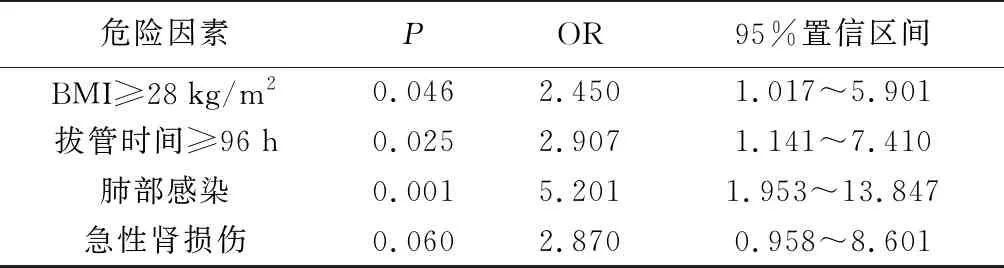
表4 术后重症监护病房住院时间≥7天危险因素
讨论
A型主动脉夹层由于手术难度大、时间长、术中深低温停循环,术后并发症多。其中,低氧血症是常见的术后并发症,发生率可达50%[9],本研究中发生率39.8%,发生机制复杂,影响因素繁多。有系统评价与Meta分析显示,年龄、体重指数、术前氧合指数≤300 mmHg、深低温停循环时间、围术期输血等因素是急性A型主动脉夹层(TAAD)术后低氧血症的危险因素[10]。有研究显示,肥胖病人较正常体重病人夹层术后通气时间延长0.3天,肥胖是夹层术后机械通气延长的独立危险因素[4]。本研究中,肥胖组术后发生低氧血症、拔管时间延迟的比例显著高于非肥胖组。考虑可能与肥胖病人胸壁肥厚,平卧位膈肌上移,胸廓运动受压迫,肺顺应性下降,呼吸阻力增加[11]。病人术前长期吸烟使气道黏膜功能减退,围术期激烈的全身炎症反应使肺毛细血管通透性增加,肺间质及肺泡水肿,术后痰量较多、黏稠,不易咳出,氧弥散障碍,影响肺换气功能。从而增加了肥胖组术后发生低氧血症、长时间机械通气的风险,增加了术后CSICU的住院时间。有研究显示,低氧血症显著增加院内死亡率,远期存活率,生活质量下降[12-13]。因此,术前应通过药物抑制炎症反应,术中尽量缩短手术时间、控制出血,体外循环期间保持适当肺灌注,术后积极预防术后低氧血症。
本研究中,肥胖组术后伤口愈合不良比例高于非肥胖组。肥胖病人脂肪组织多,血循环差,术中组织压榨伤、脂肪液化等使伤口延迟愈合及愈合不良。
BMI≥28 kg/m2病人术后CSICU住院时间≥7天是非肥胖病人的2.45倍。除增加病人住院费用外,病人在肢体约束、留置导尿、强光照射等ICU环境中,不适感恐惧感增加,烦躁痛苦感增加,会增加病人神经系统并发症[14]。因此,需加强肥胖病人术中及术后科学综合管理决策,提高监护病房护理质量,尽量缩短CSICU住院时间。
有研究显示,肥胖与术后急性肾损伤的发生相关[5,15-17],但两者之间的关系尚不清楚。本研究中,术后急性肾损伤发生率为29.3%,肥胖组与非肥胖组术后急性肾损伤发生率比较,差异无统计学意义。可能与不同研究中BMI分组不同,样本量不同有关,需要大样本多中心研究两者之间的关系。
本研究结果表明,肥胖增加术后发生低氧血症、延长拔管时间、CSICU住院时间及总住院时间,但对院内死亡率无显著影响。本研究为单中心回顾性研究,样本量小,需多中心、大样本前瞻性研究。
