联合入路手术治疗复杂过伸型胫骨平台骨折
2023-05-08管国义刘晨陈家麟郑龙龙
管国义 刘晨 陈家麟 郑龙龙
胫骨平台骨折(tibial plateau fracture,TPF)是临床创伤骨科中常见的骨折,通常因交通事故等高能量撞击因素而引起[1]。复杂过伸型骨折不仅影响内外侧骨平台,而且可能累及后侧平台及邻近组织。若无法及时纠治,可能引发骨折愈合不良,不利于膝关节功能的恢复[2]。既往复杂过伸型胫骨平台骨折的治疗多选用单一切口,手术疗效一般[3]。随着医疗技术的提高及联合医疗理念的推广,联合入路的手术方式在复杂过伸型胫骨平台骨折的治疗中逐步推广[4]。目前,关于联合入路的研究较少,且关于入路选择缺乏明确、清晰的临床指南。本研究探讨联合入路治疗复杂过伸型胫骨平台骨折的临床疗效。
对象与方法
一、对象
2015年2月~2020年2月我院创伤骨科收治的复杂过伸型胫骨平台骨折病人92例。按手术入路不同分为两组,联合组48例,接受膝前后联合入路手术治疗,正中组44例,接受传统膝前正中入路手术治疗。两组病人基线资料有可比性(P>0.05)。见表1。纳入标准:(1)经体格检查、影像学检查结合病史确诊为复杂过伸型胫骨平台骨折,并接受骨折复位内固定治疗;(2)具有较好的依从性,未失访;(3)病人及家属均知情同意。排除标准:存在其他类型的骨折或其他原因引起的骨关节系统疾病史、畸形史或手术史;因认知能力差、免疫能力差等原因而无法耐受研究。本研究通过我院伦理委员会批准备案。

表1 两组病人术前基线资料比较
二、方法
1.手术方法:(1)正中组:仰卧位,全身麻醉。于膝前正中行15~17 cm手术切口,沿髌骨正中方向钝性分离结缔组织以显露半月板下方的内侧胫骨平台,清理散在的碎骨块及血凝块,利用复位钳使骨折面复位,完成后选取钢板及螺钉固定。随即沿胫前肌群切开并离断深筋膜层,充分显露外侧平台后检查膝关节腔,检查功能后,置放双支撑钢板。(2)联合组:俯卧位,全身麻醉。由膝后横纹处起始,沿腓骨腓肠肌下弯至胫骨后内侧作10~12 cm手术切口。随后逐层切开结缔组织及深筋膜,切开过程中注意规避对腓肠肌内侧的血管、神经等结构的损伤,对隐神经进行有效保护。利用拉钩牵引张开腓肠肌与比目鱼肌,进而充分显露后胫骨平台,清理散在的碎骨块及血凝块,利用复位钳对内侧骨折断端进行复位,完成后选取钢板及螺钉固定。在影像学辅助下检查骨折复位效果,若效果符合预期则将体位换至仰卧位,作前外侧切口。由胫骨外髁上缘切开浅筋膜室,离断胫前肌群并显露胫骨平台及关节面,于影像学辅助下利用双钢板固定。两组病人手术均由同组人员完成,采用相同的术前准备及术后处理。术后抬起患肢,常规置放引流2天并行石膏固定。去除引流后开始逐渐开展康复训练,逐渐提升膝关节角度并提升负重能力。
2.观察指标:(1)围手术期情况包括手术时间、术中出血量及住院时间等;(2)随访指标:利用美国特种外科医院(hospital for special surgery,HSS)评分及Rasmussen评分进行综合评估[5-6];HSS评分可评价膝关节功能,评分越高代表关节功能越好;Rasmussen评分可评价骨折复位状况,评分越高代表复位状况越好;(3)影像学评估:包括内翻角、股胫角及后倾角等胫骨平台影像学指标[7]。(4)观察不良反应:包括组织感染、神经创伤和内固定失效。
三、统计学方法

结果
1.两组围手术期情况比较:两组病人均顺利完成手术,均未产生血管、神经损伤等围手术期并发症。联合组病人术中出血量、射线曝光时间、术后引流量及住院时间等围手术期指标均优于正中组,差异有统计学意义(P<0.05),两组手术时间比较差异无统计学意义(P>0.05)。见表2。

表2 两组病人围手术期情况比较
2.两组随访结果比较:所有病人均获随访,随访时间12~17个月,平均随访时间(13.85±1.54)个月。随访期间,两组病人治疗后膝关节功能均得到明显改善,总体治疗情况好;两组病人术后疼痛逐步减缓,功能逐步改善。联合组病人下地行走时间及完全负重时间均低于正中组,差异有统计学意义(P<0.05);术后3个月及末次随访时,联合组病人的膝关节HSS评分及Rasmussen评分等临床指标均明显优于正中组,差异有统计学意义(P<0.05)。末次随访时,联合组病人的不良反应发生率为6.82%,正中组为13.16%,两组比较差异有统计学意义(P<0.05)。联合组病人感染、神经创伤、内固定失效各1例;正中组感染、神经创伤各2例,内固定失效1例,经对症处置后均好转。见表3。

表3 两组病人随访指标比较
3.影像评估:术后3个月、次随访时,联合组病人内翻角、股胫角及后倾角等胫骨平台影像学指标改善均明显优于中正组,差异有统计学意义(P<0.05)。见表4。
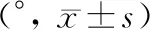
表4 两组病人影像学指标比较
4.典型病例:女,47岁。确诊为复杂过伸型胫骨平台骨折,接受膝前后联合入路手术治疗,术前和术后正、侧位 X线片见图1。
讨论
复杂过伸型胫骨平台骨折往往合并软组织及神经血管的损伤,手术治疗过程中需充分考虑对血管、神经等关键结构的保护,增加了骨折治疗的难度[8]。复杂过伸型胫骨平台骨折的治疗关键在于准确评估骨折状况、把握适宜的治疗时机及选取合理的手术入路[9]。胫骨平台骨折治疗中需注意显露胫骨平台,依据骨折块的固定稳定性提升膝关节重建的稳定性,重建过程中需借助钢板、螺钉的辅助完成。因此,合理的手术入路对于胫骨平台的顺利固定及改良预后较为关键[10]。
前后联合入路的手术方式对于胫骨平台有充分的暴露作用,可降低手术难度并规避对关键血管神经的损伤[11]。此外,前后联合入路可获得较好的解剖平面,促进骨折的有效固定并规避手术过程中的潜在风险[12]。本研究结果表明,联合组病人术中出血量、射线曝光时间、术后引流量及住院时间等围手术期指标均低于正中组,末次随访时,联合组病人不良反应发生率低于正中组,与Iliopoulos 等[13]结果一致,证实了联合入路手术治疗复杂过伸型胫骨平台骨折的有效性和安全性。联合入路手术利用拉钩对腓肠肌进行充分牵拉,规避血管及神经损伤;此外,联合入路切口具有宽皮桥的特征,可规避胫骨近端软组织的损伤[14]。
本研究比较治疗前后两组病人的临床及影像学指标,结果表明,联合组病人下地行走时间及完全负重时间均短于正中组,差异有统计学意义;术后3个月及末次随访时,联合组病人的膝关节HSS评分及Rasmussen评分等临床指标均优于正中组,末次随访时,联合组病人内翻角、股胫角及后倾角等胫骨平台影像学指标改良均优于正中组。因此,联合入路手术治疗复杂过伸型胫骨平台骨折有较好的临床与影像学效果,与Campbell 等[15]研究结论一致。联合入路手术对于胫骨平台的显露效果较好,可使骨折更充分、更准确地完成复位,减少术中复位导致的误差,进而维持较好的术后伸膝、屈膝角度。
本次研究仍存在部分有待完善的问题,包括:(1)本研究为单中心临床研究,纳入的样本量有限,有出现选择偏倚的可能;(2)本研究随访时程较短,未对远期预后进行随访评价,有待于后续行长时程、大样本量研究;(3)本研究注重临床层面,未分析手术入路对骨折手术的解剖学干预效果。
综上所述,在复杂过伸型胫骨平台骨折病人中采用联合入路手术具有安全、高效、微创的优势,在恢复膝关节功能、缓解疼痛及促进骨折愈合等方面疗效满意;还可降低围手术期指标,尽可能优化手术创伤对康复的影响。
