脑出血患者预后的影响因素及饮酒对其影响
2023-05-07秦本炅房德永王英
秦本炅,房德永,王英
(南阳市卧龙区第一人民医院 神经内科,河南 南阳 473000)
脑出血由脑实质内血管破裂引起,其在脑卒中的发生率可达20%~30%,急性期致死率较高,可达30%~40%,严重威胁患者的生命安全[1]。临床资料显示,脑出血发生后患者可伴有不同程度的头痛、意识及认知障碍,脑血管病变是其发生的主要原因,与糖尿病、高血压、高脂血症、吸烟等均关系密切[2-3]。既往研究指出,酒精可造成人机体心脑血管疾病、肝硬化、情绪障碍等多种危害,且长期饮酒可使脑出血发生率至少增加3倍[4]。研究表明,饮酒与脑出血风险相关,可作为脑出血预后的独立影响因素[5]。本研究探讨脑出血患者预后的相关影响因素及重度饮酒对其影响,以期为临床防治提供参考。
1 对象与方法
1.1 研究对象选取2019年10月至2021年8月南阳市卧龙区第一人民医院诊治的178例脑出血患者为研究对象,根据患者预后情况分为预后不良(40例)、预后良好(138例)。本研究征得医院医学伦理委员会批准,受试者均知情同意。
1.2 选取标准(1)纳入标准:①符合《中国脑出血诊治指南(2014)》[6]诊断标准,经头颅CT和(或)MRI确诊;②年龄22~80岁;③首次发病,发病时间≤24 h;④签署知情同意书,自愿参与本研究。(2)排除标准:①严重心、肝、肾疾病;②存在肿瘤;③全身性疾病;④精神疾病、严重意识障碍。
1.3 治疗方法依据《中国脑出血诊治指南(2014)》[6],结合患者具体病情,给予常规脱水降颅压、脑细胞保护剂、调脂、控制血压血糖、电解质平衡纠正、预防并发症等对症治疗。对于颅脑损伤患者可进行降温;对于急性肺水肿可给予糖皮质激素治疗等。
1.4 饮酒量标准根据美国国立酗酒和酒精滥用研究所(National Institute on Alcohol Abuse and Alcoholi,NIAAA)标准进行划分。每周饮酒超过14标准杯纯酒精为重度饮酒;每周饮酒8~14标准杯纯酒精为中度饮酒;存在当前饮酒行为,但每周饮酒量未达到中重度饮酒标准为轻度饮酒[7]。根据患者饮酒量分为重度饮酒组(68例)、中度饮酒组(52例)、不/轻度饮酒组(58例)。
1.5 随访及评价指标(1)通过电话、门诊、家庭访视等方式对患者进行1~12个月随访。观察患者预后,统计预后不良事件的发生。预后不良定义为:血肿扩大、术后再出血、脑水肿。脑血肿体积按田氏公式计算,脑血肿体积为脑血肿最大长径、脑血肿最大宽径、CT扫描阳性层数、π之积除以6。(2)疗效评定:参照脑血管病会议修订的各类脑血管病神经功能损伤评分(nervous functional deficiency,NDS)评估疗效[8]。①基本痊愈:NDS减少91%~100%,病残程度0级。②显著进步:NDS减少46%~90%,病残程度1~3级。③进步:NDS减少18%~45%,病残程度恢复1级。④无变化:NDS减少<18%,病残程度无恢复或加重。⑤恶化或死亡:NDS增加,或患者死亡。其中总有效率为基本治愈、显著进步、进步例数之和占总例数的百分比。

2 结果
2.1 不同预后患者临床特征比较两组患者年龄、NDS评分、血肿体积、脑干出血、重度饮酒比率比较差异有统计学意义(P<0.05)。见表1。
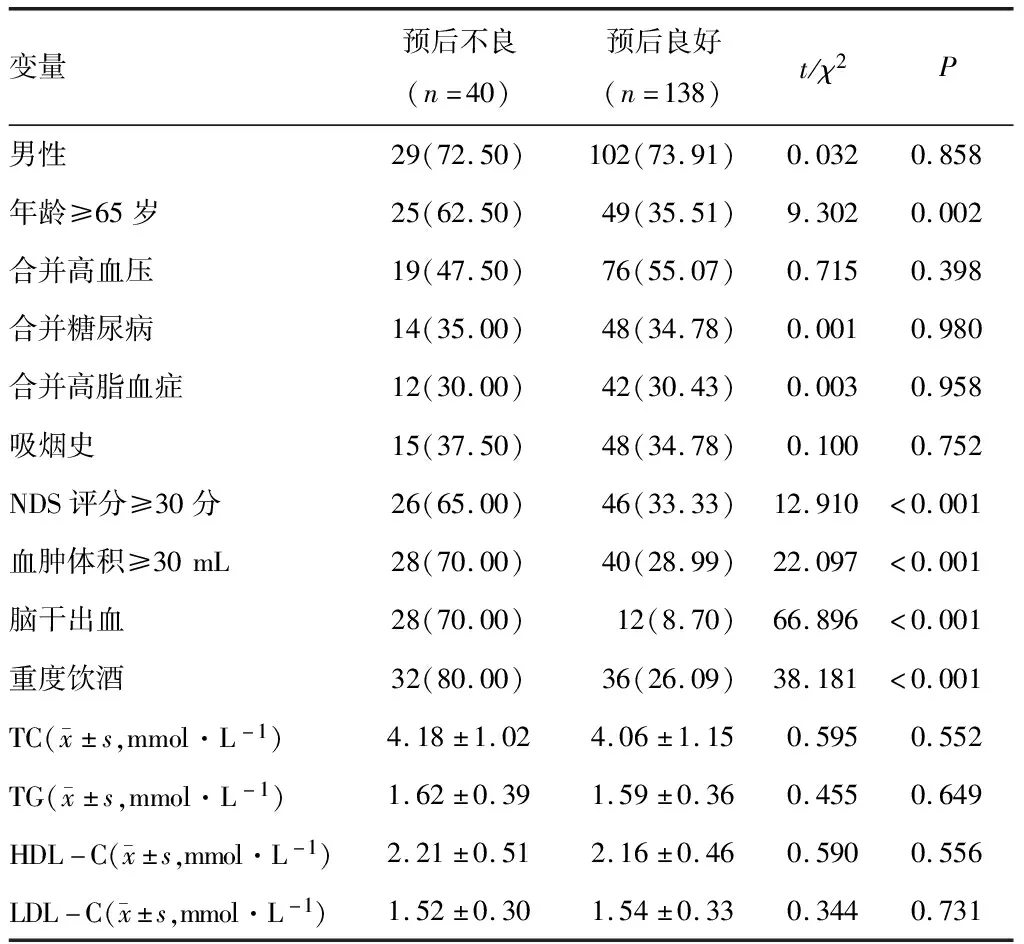
表1 不同预后脑出血患者临床特征比较
2.2 多因素logistic回归分析以“预后情况”为因变量(赋值:不良=0,良好=1),以年龄、NDS评分、血肿体积、脑干出血、重度饮酒为自变量,纳入logistic回归分析(赋值情况见表2)。多因素logistic回归分析结果显示,脑干出血、重度饮酒为脑出血患者预后不良的独立危险因素(OR=42.872、12.064,P<0.05),年龄<65岁、NDS评分<30分、血肿体积<30 mL为脑出血患者预后不良的保护因素(OR=0.293、0.299、0.270,P<0.05)。见表3。

表2 自变量赋值情况

表3 影响脑出血患者预后的多因素logistic回归分析
2.3 不同饮酒程度组资料比较3组患者性别、年龄、体重指数、高血压史、糖尿病史、脑出血部位等一般资料比较差异无统计学意义(P>0.05),具有可比性。见表4。

表4 不同饮酒程度组脑出血患者临床资料比较
2.4 不同饮酒程度组治疗效果广义估计方程分析显示:不/轻度饮酒组患者治疗总有效率高于中度饮酒组及重度饮酒组,组间效应有统计学意义(χ2=8.482,P=0.014),时间效应有统计学意义(χ2=90.508,P<0.001)。见表5。
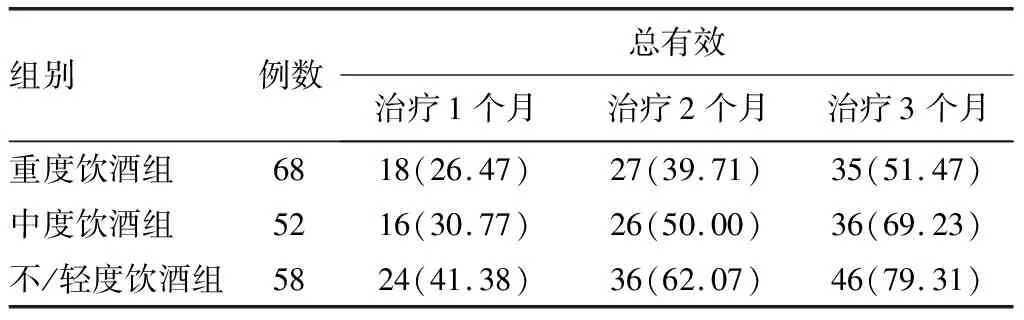
表5 不同饮酒程度组患者治疗效果比较[n(%)]
2.5 不同饮酒程度与预后的关系随访12个月后,178例患者共40例(22.47%)发生主要终点事件,其中血肿扩大16例(8.99%),脑水肿13例(6.74%),术后再出血11例(6.18%)。3组预后不良事件总发生率比较,差异有统计学意义(P<0.05),随着饮酒量的增加,预后不良事件发生率升高,见表6。生存分析显示,不同饮酒程度患者预后生存率比较差异有统计学意义(P<0.05),随饮酒程度的增加,患者生存时间缩短,见图1、表7。
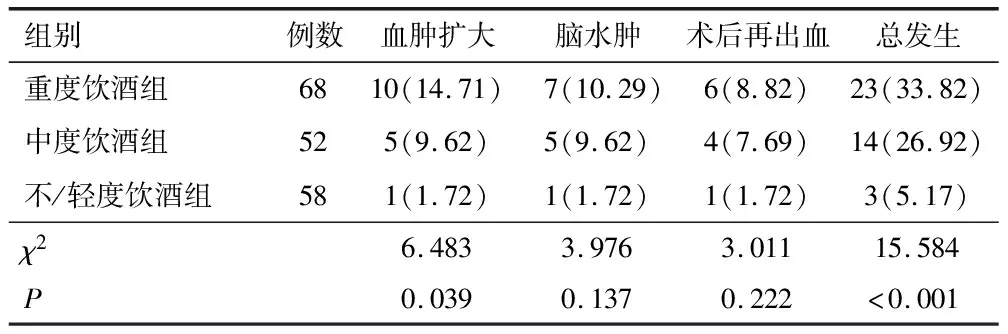
表6 不同饮酒程度组患者预后不良事件发生情况比较[n(%)]

表7 不同饮酒程度患者预后不良事件的生存分析

图1 不同饮酒程度患者预后不良事件发生的生存曲线
3 讨论
脑血管结构的改变、血压改变及凝血功能障碍是脑出血的常见病理基础。研究数据显示,脑出血的发生率及致死率均较高,其1 a的生存率仅为46%,5 a生存率仅为29%,严重威胁患者的生命安全[9]。临床上脑出血患者多以降压、降脂、防止继续出血及器官功能维持为主要治疗原则。较多患者发病后可接受内科与外科治疗,但其治疗效果不佳,治疗后仍有部分患者可出现脑水肿、血肿扩大、术后再出血,甚至死亡等发生,造成预后不良。
本研究中,多因素logistic回归分析显示,脑干出血、重度饮酒为脑出血患者预后不良的独立危险因素,年龄<65岁、NDS评分<30分、血肿体积<30 mL为脑出血患者预后不良的保护因素。近年来较多研究指出,年龄为脑出血患者预后的不可控因素[10]。老年患者基础疾病较多,其器官功能均呈衰退趋势,且老年患者机体免疫力及耐受力降低,易引起感染及器官衰竭,造成脑出血不良预后。NDS评分是评估脑出血神经功能损伤的重要指标。研究指出,脑出血发生后患者伴有不同程度的意识、认知障碍,提示患者存在不同程度的脑损伤,因此易造成患者电解质紊乱,引起机体营养不良,增加机体感染及病情恶化[11]。已有研究指出,脑出血后,血肿可直接对脑组织进行压迫,进一步造成脑水肿、脑疝等严重并发症[12]。同时随脑血肿增大,脑实质中血液成分的渗入随之增多,加剧脑水肿,造成预后不良。出血量及出血部位为脑出血患者预后的另一影响因素,其中脑干为大脑、小脑、脊髓的联系干道,具有维持生命活动的重要作用,因此当出血部位位于脑干时,可造成其预后不良。有较多文献指出,脑出血发病是多种因素共同作用产生的结果,其中饮酒与高血压性脑出血的发生密切相关[13]。潘卫军等[14]研究证实,重度饮酒可增加脑出血的发生风险,并可作为脑出血患者预后的独立危险因素。本研究中,不/轻度饮酒组患者治疗总有效率高于中度饮酒组及重度饮酒组,重度饮酒组血肿扩大、术后再出血、脑水肿发生率较高,且随饮酒量的增加,患者血肿扩大、脑水肿、血术后再出血发生率增加。分析原因可能为:(1)饮酒过量可影响机体儿茶酚胺和皮质激素的分泌,造成血糖、血压升高且调控困难,增加脑小血管破裂风险,进而导致脑出血[15];(2)重度饮酒可促进机体内源性NO、氨基酸、白细胞介素-6等的增加,进而产生神经毒性及炎症反应,影响细胞膜酶活性及转运功能,进而导致血管内皮损伤,破坏血脑屏障,引起脑水肿;(3)饮酒过量对肝具有重大损害,进而造成机体凝血功能障碍,降低血肿稳定性,进一步扩大血肿,引起术后再出血[16];(4)重度饮酒可破坏胃黏膜屏障,造成患者应激性溃疡,引起患者机体营养不良,降低其免疫功能,继而引发多种并发症,共同作用于脑出血的发生;(5)重度饮酒可引起患者脑细胞中毒及凋亡,造成患者脑功能萎缩及功能下降,导致不同程度的意识及认知障碍,诱发脑出血发生。临床可结合影像分析、个体评估等选择适宜的防治方式,加强疾病治疗,改善患者预后。
综上所述,年龄、NDS评分、血肿体积、脑干出血、重度饮酒均可影响脑出血患者预后,且饮酒量越高,疗效越差,预后状态越差。
