胰腺神经内分泌肿瘤69 例临床病理特征及预后因素分析
2023-05-06王中古熊益程李东迁郭成峰丁昊祥朱铭岩
王中古,熊益程,包 潜,李东迁,朱 锋,郭成峰,丁昊祥,朱铭岩,王 尧*
(1 南通大学医学院,江苏 226001;2 南通大学附属医院普外科;3 启东市第二人民医院外科)
胰腺神经内分泌肿瘤(pancreatic neuroendocrine neoplasms,pNEN)是起源于胰腺细胞中的高度异质性肿瘤,其发生率占胰腺肿瘤的2%~5%[1],胰腺是pNEN 最常见的发生部位。随着人们健康意识的提高,影像学技术的进步,我国pNEN 检出率较之前有所提高。本文回顾性收集2011年1月—2021年12月南通大学附属医院诊治的81 例胰腺神经内分泌肿瘤患者的临床资料,分析其临床病理特征、诊疗方法和预后情况,旨在为胰腺神经内分泌肿瘤的诊治提供参考。
1 资料与方法
1.1 一般资料 胰腺神经内分泌肿瘤患者81 例,均经手术或穿刺组织病理证实。随访5~135 个月,中位随访时间为42 个月,失访12 例,完成随访69例。69 例中男性29 例,女性40 例;年龄<60 岁33例,≥60 岁36 例;手术治疗59 例,非手术治疗10 例。
1.2 病理检查 组织标本采用3.7%中性甲醛液固定,常规脱水,石蜡包埋,4 μm 厚切片,HE 染色,光学显微镜下观察肿瘤组织形态。免疫组织化学染色采用EnVision 二步法,行突触泡蛋白(synaptophysin,Syn)、嗜铬粒蛋白A(ChromograninA,CgA)及Ki-67染色。
1.3 肿瘤组织学分级 按照2019 版《WHO 消化系统肿瘤分类及诊断标准》,根据核分裂相和Ki-67 指数分为3 级。G1:低级别,核分裂相数<2 个/2 mm2或Ki-67 指数<3%;G2:中级别,核分裂相数为2~20 个/2 mm2或Ki-67 指数3%~20%;G3:高级别,核分裂相数>20 个/2 mm2或Ki-67 指数>20%[2]。
1.4 统计学处理 应用SPSS 26.0 统计学软件进行数据分析。计量资料以±s表示,组间比较采用t 检验;计数资料以频数表示,组间比较用χ2检验;单因素生存分析采用Kaplan-Meier 法,多因素生存分析采用Cox 回归模型分析。P<0.05 为差异具有统计学意义。
2 结 果
2.1 手术组与非手术组临床病理特征比较 pNEN患者是否接受手术治疗与肿瘤直径(P=0.019)相关,见表1。
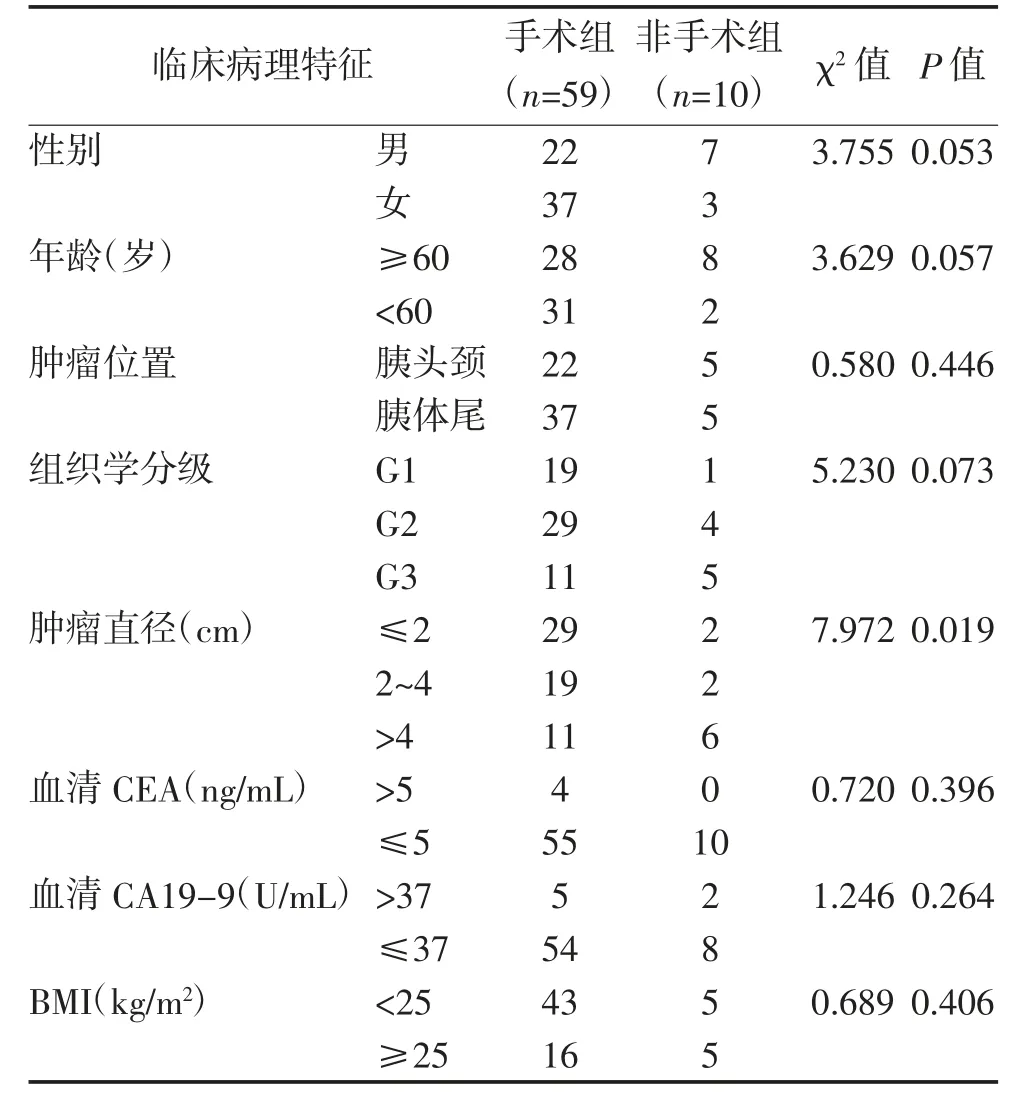
表1 手术组和非手术组临床病理特征比较 例
2.2 影响患者预后单因素分析 单因素生存分析显示,pNEN 患者5年生存率与年龄(P=0.014)、组织学分级(P<0.001)、肿瘤直径(P<0.001)、是否复发(P<0.001)、是否手术(P<0.001)相关。59 例手术患者中5 例因肿瘤侵犯血管或其他器官而无法行根治性手术,公行姑息性减瘤手术,行根治性手术患者5年生存率高于姑息性减瘤手术患者(P<0.001);G3 期患者术后化疗有助于提高患者5年生存率(P=0.04)。见表2。
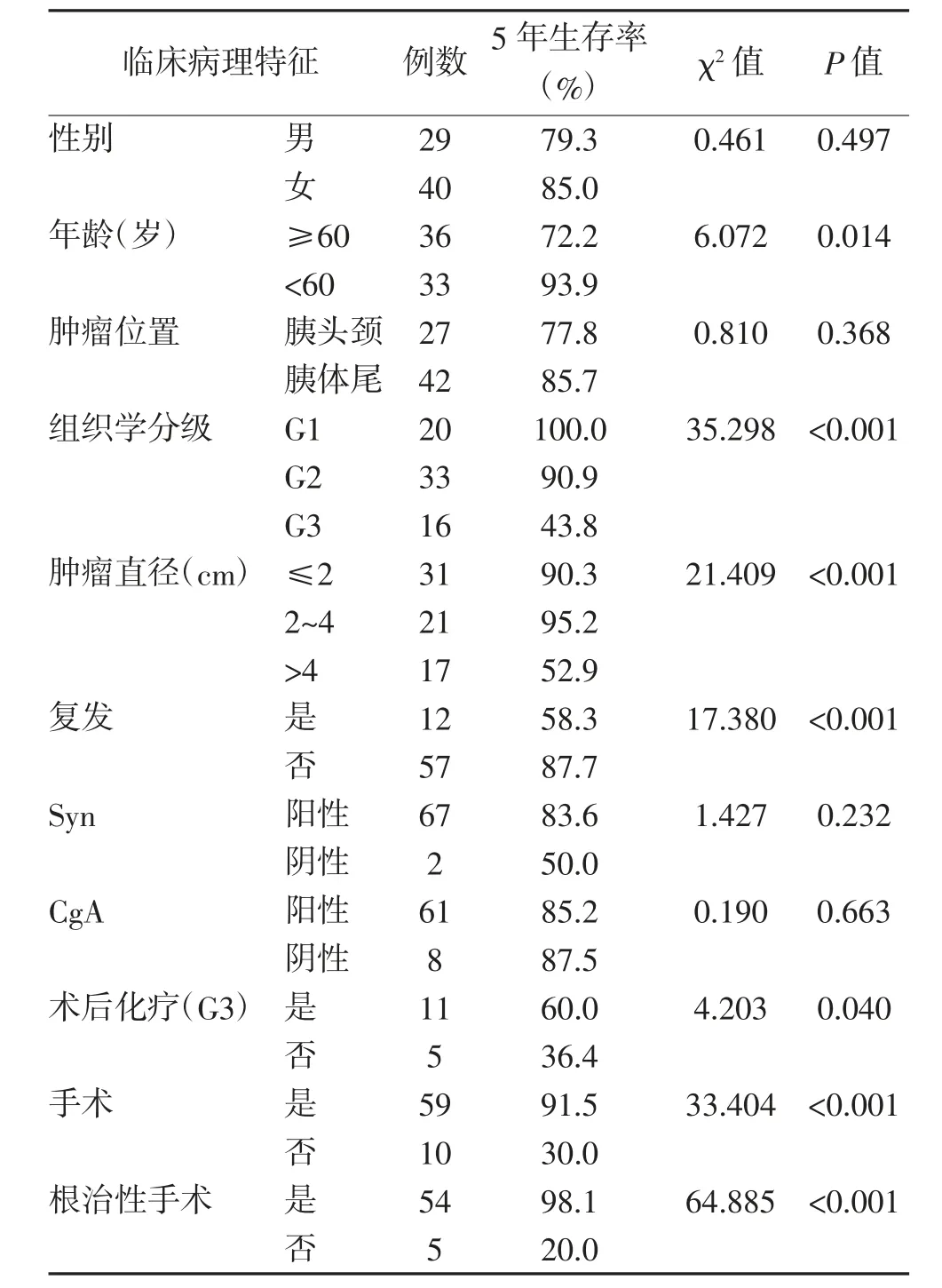
表2 胰腺神经内分泌肿瘤患者预后单因素分析
2.3 影响患者预后多因素分析 将单因素分析中有统计学意义的因素纳入Cox 回归模型进行多因素生存分析,结果显示患者年龄(P=0.032)、组织学分级(P=0.002)、是否手术(P=0.009)是影响胰腺神经内分泌肿瘤患者预后的独立危险因素。见表3。
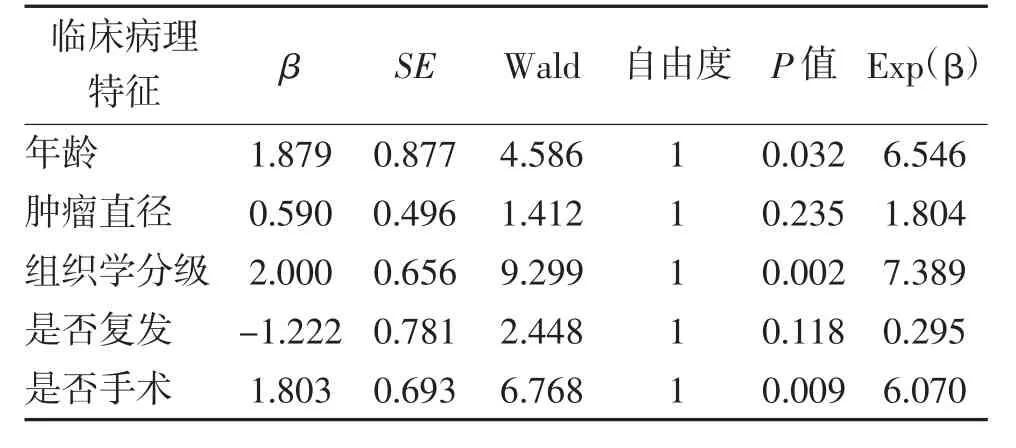
表3 胰腺神经内分泌肿瘤患者预后多因素分析
3 讨 论
pNEN 分为功能性和非功能性神经内分泌肿瘤,功能性pNEN 可分泌胰岛素、胰高血糖素、胃泌素及其他激素,表现为相应激素亢进综合征,如胰岛素瘤的Whipple 三联征,胰高血糖素瘤的高血糖皮肤病综合征,非功能性pNEN 常无特异的临床症状,多为腹胀、腹痛、消化道梗阻等[3]。
影像学检查是诊断胰腺神经内分泌肿瘤的主要方法。因胰腺位于腹膜后,位置较深且受胃肠胀气影响较大,B 超对该肿瘤的诊断效能欠佳,灵敏度为20%~64%[4-5]。CT 是检查胰腺神经内分泌肿瘤常用方法,血管增强CT 对评估肿瘤血管侵犯及良恶性尤为重要[6]。MRI 对软组织成像效果好,对发现较小病灶及局部浸润肿瘤的意义较大[7-8]。本文81 例患者行MRI,检出pNEN 77 例(95.1%)。病理诊断是诊断pNEN 的金标准,pNEN 可产生CgA、神经元特异性烯醇化酶(neuron-specific enolase,NSE)、胰多肽(panoreatio polypeptide,PP)等,Syn 和CgA 是pNEN病理组织学检查常用的标志物。本文81 例患者中Syn 阳性77 例(95.1%),CgA 阳性75 例(92.6%)。相关文献表明,Syn、CgA 诊断pNEN 灵敏度较高,但特异性较差,可作为术后随访、评估复发的重要指标[9-10]。病理组织学分级是评估患者预后的独立影响因素[11],本文G1 级患者术后5年生存率达到100.0%,G2 级患者为90.9%,而G3 级患者公43.8%。G3 级肿瘤细胞增殖快,侵袭性强,恶性程度高,不可切除率高,术后易复发转移,化疗效果及预后差[12]。
手术切除是治疗胰腺神经内分泌肿瘤的重要手段。本文患者术后5年生存率达到91.5%,Cox 回归模型多因素分析提示,是否手术切除是影响患者预后的独立影响因素[12-13]。应根据肿瘤位置、大小、是否侵犯其它器官选择合适的手术方法,保证切缘阴性和局部淋巴结清除[14-17]。本文中肿瘤直径大于4 cm患者,5年生存率公52.9%,提示发现时病期较晚,肿瘤侵袭性较高,术中应适当增加切除范围,术后予以化疗[15]。若肿瘤较小,且未侵犯主要血管和器官,肿瘤剜除术与切除术的获益相当[18-19]。对转移性肿瘤行姑息手术,对患者生存期有积极影响[20-21]。
综上所述,胰腺神经内分泌肿瘤的临床表现差异较大,影像学检查是主要诊断方法,相关肿瘤指标可用于评估预后和复查。5年生存率与患者年龄、组织学分期、肿瘤直径、是否复发、是否手术有关,患者年龄、组织学分级、是否手术是影响患者预后的独立危险因素。
