三维盆底超声联合剪切波弹性成像构建产后压力性尿失禁风险预测模型*
2023-05-06张伟娜林淑娇廖建梅杨舒萍
张伟娜,林淑娇,廖建梅,杨舒萍
(福建医科大学附属漳州市医院超声医学科,福建 363000)
压力性尿失禁(stress urinary incontinence,SUI)是指喷嚏或咳嗽等动作导致腹压增高时出现不自主的尿液自尿道外口漏出[1],常由妊娠与分娩过程中很多因素对尿道外部支持结构及尿道括约肌结构及功能损伤所致[2]。产后早期诊断、早期干预和治疗对减少SUI 的发生尤其重要。经会阴三维盆底超声可以很好评估尿道周围支持结构和功能,但不能评估尿道括约肌功能,超声弹性成像技术可了解尿道括约肌组织的特性及功能[3]。本研究选取我院2022年1月—5月接收的产妇300 例,联合三维盆底超声与剪切波弹性成像(shear wave elastography,SWE)对产妇盆底和尿道括约肌功能进行早期筛查,应用赤池信息准则(Akaike information criterion,AIC)构建产后发生SUI 的风险预测模型,并评估其预测能力。
1 资料与方法
1.1 一般资料 产妇300 例,根据临床诊断是否为SUI 分为产后SUI 组57 例和产后非SUI 组243 例。纳入标准:(1)产后半年内;(2)产后SUI 组符合压力性尿失禁诊断标准[4];(3)均行SWE 检查及盆底超声检查。排除标准:(1)既往有盆底功能障碍;(2)合并其他影响下尿路功能疾病;(3)长期便秘、慢性咳嗽者;(4)合并严重妊娠并发症。本研究获医院伦理委员会批准,所有患者知情同意。
1.2 检查方法 采用Mindray Resona 8 彩色多普勒超声诊断仪,L11-3U、SC5-1U、D8-2U 探头。三维盆底超声检查:采集产妇在静息状态、Valsalva 动作时二维图像及三维容积数据,每例至少采集3 次Valsalva 动作时的图像。SWE 检查:采集产妇在静息状态(R)及最大Valsalva 动作时(V)保存尿道及尿道括约肌周围部分正常腺体或脂肪组织图像。手动勾勒尿道括约肌前唇及后唇,系统自动计算相应“Shell”区域(目标组织边界外侧5 mm 范围即为“Shell”)的Emean、Emax、Emin(单位:kPa)。重复测量3 次,取平均值。由2 名年资>8年的超声诊断医师对图像进行分析、商议决定。
1.3 评估指标 (1)实时剪切波弹性成像(SSI):系统提供运动稳定性(M-STB)指标和彩色图显示有效SSI 区域指标,获取具有5 星高稳定性和≥90%有效性的尿道括约肌的超声剪切波图像。分别测量静息尿道括约肌前唇/后唇、Valsalva 尿道括约肌前唇/后唇的Emean、Emax、Emin,各测量3 次取平均值。(2)盆底超声指标:静息尿道括约肌前唇/后唇厚度、Valsalva动作时膀胱颈移动度和位置、膀胱尿道后角、尿道旋转角、尿道漏斗形成、肛提肌裂孔面积及逼尿肌厚度。(3)临床特征:年龄、产后周数、本次分娩方式、产次、是否钳产助产、体质量指数(body mass index,BMI)。
1.4 统计学处理 应用R version 4.0.2 统计学软件进行数据分析。计量资料以±s表示,组间比较采用t 检验;计数资料以频数和率表示,组间比较采用χ2检验。P<0.05 为差异具有统计学意义。采用rms 包进行单变量分析和多变量Logistic 回归分析筛选独立危险因素。依据AIC 向后逐步回归选择最小AIC 值对应的预测模型,在构建集中采用Hosmer-Lemeshow 拟合优度检验对模型进行校准度检验,应用受试者工作特征曲线(ROC)计算最佳诊断截值。
2 结 果
2.1 模型构建 单变量分析显示,与产后非SUI 组比较,产后SUI 组静息尿道括约肌后唇Emean 减低,静息及Valsalva 尿道括约肌前唇、后唇厚度增加,Valsalva 膀胱颈移动度增大,Valsalva 尿道漏斗形成、膀胱后角开放增多,Valsalva 膀胱颈位置移动明显,差异均有统计学意义(P<0.05),见表1。多变量Logistic 回归分析结果表明,Valsalva 尿道漏斗形成、Valsalva 膀胱颈位置、静息尿道括约肌后唇Emean、静息尿道括约肌后唇厚度、产次、本次分娩方式等指标为独立危险预测因素,见表2。
表1 开发队列产妇临床及超声特征单变量分析 [n(%),±s±s]
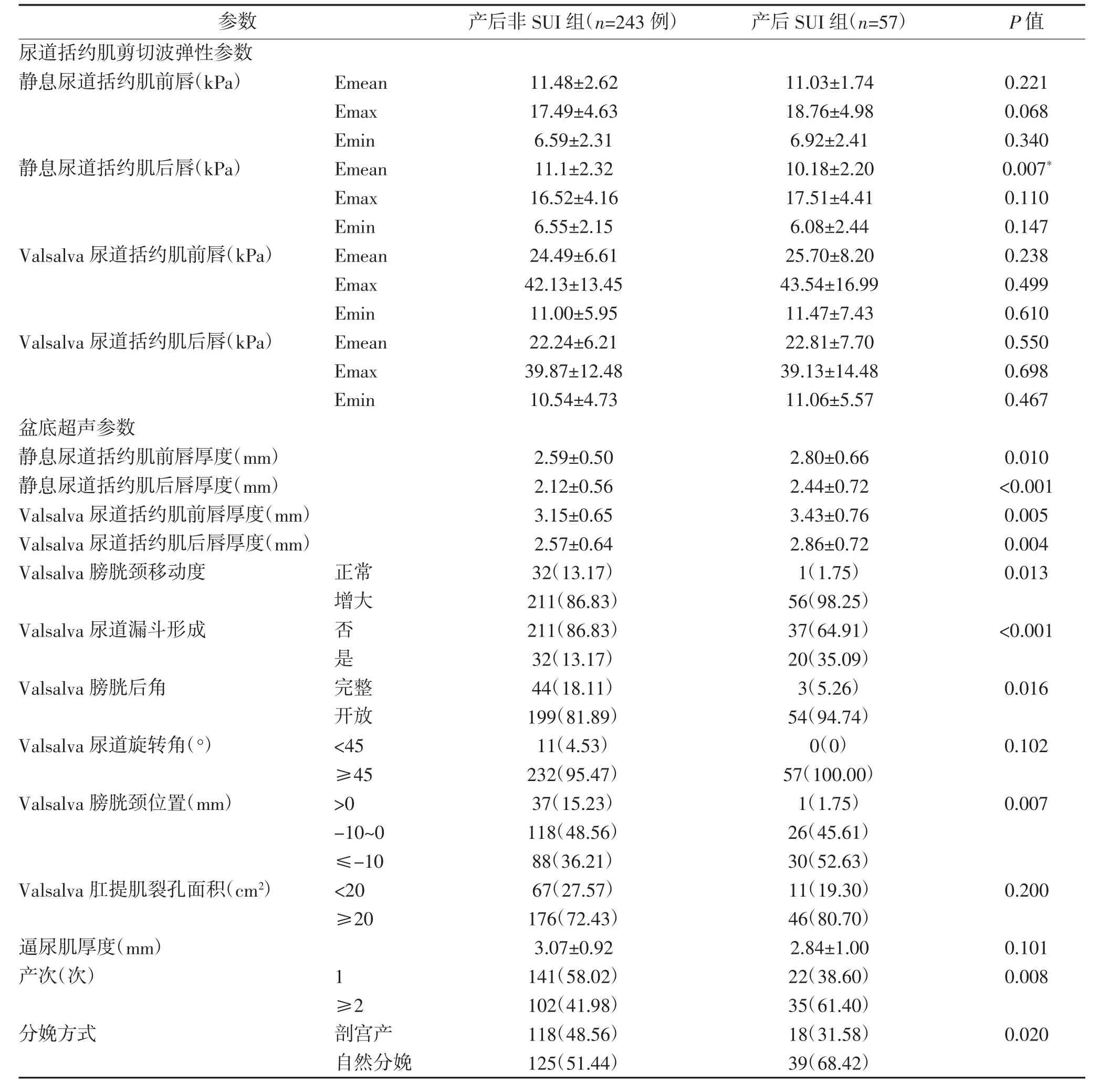
表1 开发队列产妇临床及超声特征单变量分析 [n(%),±s±s]
参数 产后非SUI 组(n=243 例) 产后SUI 组(n=57) P 值尿道括约肌剪切波弹性参数静息尿道括约肌前唇(kPa) Emean 11.48±2.62 11.03±1.74 0.221 Emax 17.49±4.63 18.76±4.98 0.068 Emin 6.59±2.31 6.92±2.41 0.340静息尿道括约肌后唇(kPa) Emean 11.1±2.32 10.18±2.20 0.007*Emax 16.52±4.16 17.51±4.41 0.110 Emin 6.55±2.15 6.08±2.44 0.147 Valsalva 尿道括约肌前唇(kPa) Emean 24.49±6.61 25.70±8.20 0.238 Emax 42.13±13.45 43.54±16.99 0.499 Emin 11.00±5.95 11.47±7.43 0.610 Valsalva 尿道括约肌后唇(kPa) Emean 22.24±6.21 22.81±7.70 0.550 Emax 39.87±12.48 39.13±14.48 0.698 Emin 10.54±4.73 11.06±5.57 0.467盆底超声参数静息尿道括约肌前唇厚度(mm) 2.59±0.50 2.80±0.66 0.010静息尿道括约肌后唇厚度(mm) 2.12±0.56 2.44±0.72 <0.001 Valsalva 尿道括约肌前唇厚度(mm) 3.15±0.65 3.43±0.76 0.005 Valsalva 尿道括约肌后唇厚度(mm) 2.57±0.64 2.86±0.72 0.004 Valsalva 膀胱颈移动度 正常 32(13.17) 1(1.75) 0.013增大 211(86.83) 56(98.25)Valsalva 尿道漏斗形成 否 211(86.83) 37(64.91) <0.001是32(13.17) 20(35.09)Valsalva 膀胱后角 完整 44(18.11) 3(5.26) 0.016开放 199(81.89) 54(94.74)Valsalva 尿道旋转角(°) <45 11(4.53) 0(0) 0.102≥45 232(95.47) 57(100.00)Valsalva 膀胱颈位置(mm) >0 37(15.23) 1(1.75) 0.007-10~0 118(48.56) 26(45.61)≤-10 88(36.21) 30(52.63)Valsalva 肛提肌裂孔面积(cm2) <20 67(27.57) 11(19.30) 0.200≥20 176(72.43) 46(80.70)逼尿肌厚度(mm) 3.07±0.92 2.84±1.00 0.101产次(次) 1 141(58.02) 22(38.60) 0.008≥2 102(41.98) 35(61.40)分娩方式 剖宫产 118(48.56) 18(31.58) 0.020自然分娩 125(51.44) 39(68.42)
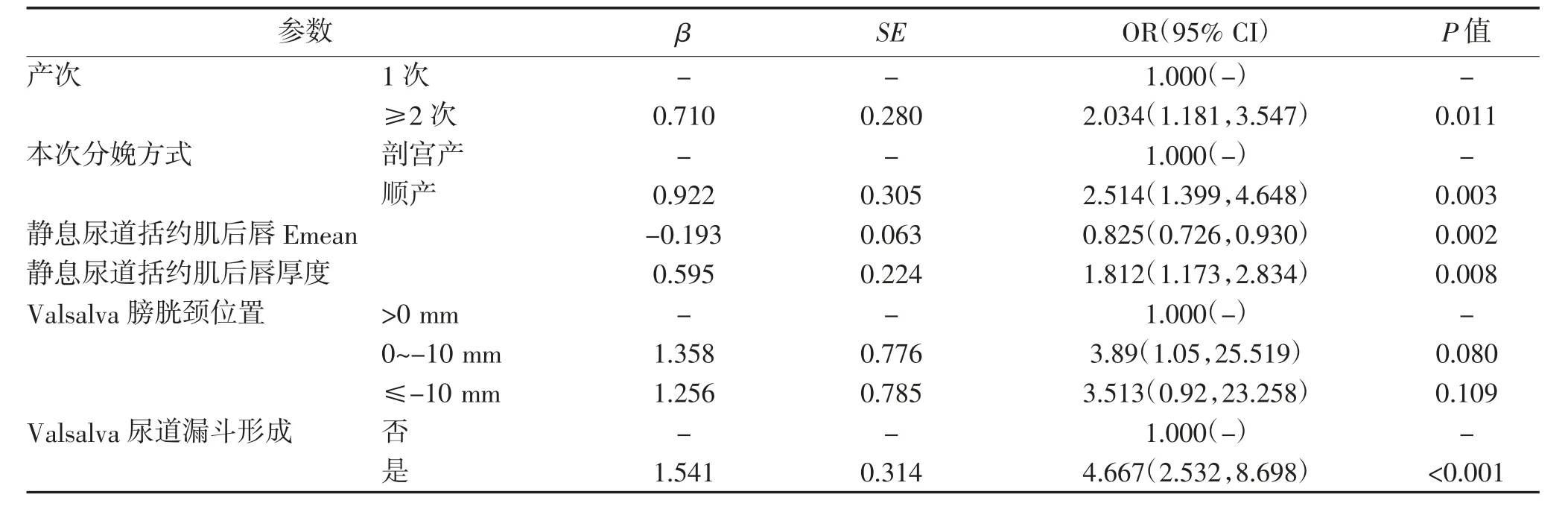
表2 开发队列中预测产后SUI 多变量Logistic 回归分析
以最小AIC 值(357.3)构建预测模型,Y=-3.116+1.358×X1(1)+1.256×X1(2)+1.541×X2-0.193×X3+0.595×X4+0.710×X5+0.922×X6。其中X1 为Valsalva膀胱颈位置[1=>0 mm,2=0~-10 mm,3=≤-10 mm,假设X1 是一组虚拟变量,当X1 值为观测量j 时,虚拟变量X1(i)=(0,i≠j-1;1,i=j-1)],X2 为Valsalva尿道漏斗形成(0=否,1=有),X3 为静息尿道括约肌后唇Emean,X4 为静息尿道括约肌后唇厚度,X5 为产次(0=1 次,1=≥2 次),X6 为本次分娩方式(0=剖宫产,1=顺产),见图1。模型具有较好的校准度(Unreliability test,P=0.570),见图2A。ROC 分析显示模型最佳诊断截值为0.170,当≥0.170 时认为是产后SUI,其敏感度、特异度和约登指数分别为0.875、0.588 和0.463,模型的C 统计量为0.793(95%CI 0.721~0.865),见图3。
图1 产后压力性尿失禁(SUI)典型病例二维超声结果

图3 预测模型ROC 曲线(曲线下面积0.793)
2.2 模型验证 开发队列按7 ∶3 比例随机划分为训练集和验证集,训练集用于模型构建,验证集用于模型的内部验证,验证队列用于模型的外部验证。内部验证:模型C 统计量为0.747(95% CI 0.616~0.878),产后SUI 预测率与实际发生率具有较好的一致性(P=0.982),见图2B。外部验证:模型C 统计量为0.768(95% CI 0.657~0.879),校准曲线显示产后SUI 预测率和观测率具有较好的一致性(P=0.373),见图2C。
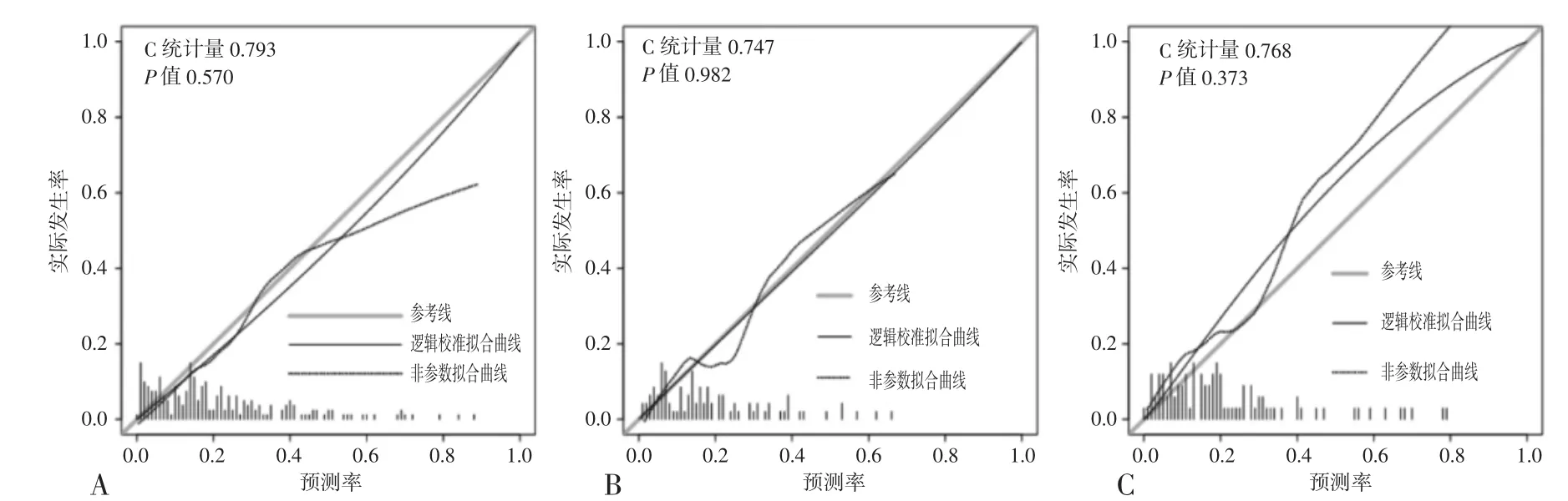
图2 开发队列中训练集(A)、验证集(B)及验证队列(C)预测产后SUI 的校准曲线图
3 讨 论
本研究多变量Logistic 回归分析显示,产次和分娩方式是产后发生SUI 的独立危险因素,与焦子珊等[5]研究结果一致。顺产者产后发生SUI 的可能性高于剖宫产者,顺产者在分娩过程中不断牵拉、压迫和损伤盆底组织,引起控尿能力减弱,产后咳嗽、打喷嚏、大笑等活动引起腹压增加,当腹压超过尿道括约肌形成的压力时,即引起产后SUI。由于多次分娩可加重盆底肌损伤程度,经产妇产后发生SUI 的可能性大于初产妇。
Valsalva 尿道漏斗形成、Valsalva 膀胱颈位置、静息尿道括约肌后唇Emean、静息尿道括约肌后唇厚度为预测SUI 的独立危险因素。最大Valsalva 动作真实模拟SUI 发生时腹压增高的状况,此时超声参数能更全面反映盆底情况,随着尿道漏斗形成及膀胱颈位置下移增加,发生产后SUI 的可能性显著增加,与徐净等[6]的研究结果一致。除了常规盆底参数,本研究纳入尿道括约肌静息及最大Valsalva 状态下的厚度测量,其中静息尿道括约肌后唇厚度与产后SUI 显著相关,静息状态下产后SUI 者尿道括约肌后唇厚度较非产后SUI 者增厚。考虑其原因为妊娠及分娩过程中多因素对尿道括约肌造成损伤,导致其水肿增厚及功能受损。本研究结果表明,静息状态下尿道括约肌后唇Emean 与产后SUI 的发生显著相关,静息状态下产后SUI 者的尿道括约肌后唇的Emean 较非产后SUI 者降低。
本研究以AIC 最低值(357.3)为原则构建预测模型,一致性检验及拟合优度检验显示该模型具有较好的一致性与校准度,泛化能力较高。以0.170 为诊断截断值,模型达到最大的诊断效能(敏感度87.5%,特异度58.8%,约登指数0.463)。模型内外部验证的C统计量分别为0.747、0.768,表明模型预测能力良好。
综上所述,经会阴三维盆底超声联合SWE 构建的产后SUI 风险预测模型诊断性能好,泛化能力佳,能在产后早期较准确地预测SUI。
