传统螺钉内固定术与非刚性内固定术对闭合性踝关节骨折伴下胫腓联合损伤的效果对比
2023-04-04冯昕
冯 昕
( 浠水县中医院, 湖北 浠水 438200 )
踝关节骨折是创伤骨折中常见疾病之一,多发生在青壮年和老年女性中间,体质量超重和骨质疏松是重要危险因素。 主要发生原因多为日常生活中施力不当,如行走不慎,从高处跌落后足部着地,或运动不当及交通事故受伤等。 踝关节由胫腓骨下端与距骨组成,受到暴力损伤时极容易发生骨折,踝关节骨折主要表现为踝部的疼痛肿胀、内外翻畸形及活动障碍等方面[1]。 下胫腓联合在维持踝关节稳定中发挥重要作用,一旦发生损伤会严重影响踝关节稳定性,需要及时有效的治疗。 如果治疗不当,易发生踝关节不稳定、患者长期慢性疼痛、创伤性骨关节炎等并发症,影响患者运动能力及身心健康[2]。 手术治疗是闭合性踝关节骨折伴下胫腓联合损伤患者常用的治疗方法,能够有效复位骨折,纠正患者功能障碍,改善其生活质量。 随着现代医学的进步和手术技术的不断提升,在此类患者的手术治疗方案中,不仅局限于传统螺钉内固定术,非刚性内固定术等手术方式备受临床关注。 有研究应用非刚性内固定术治疗闭合性踝关节骨折伴下胫腓联合损伤,发现该治疗方式不仅关节功能改善效果明显,还能保证手术的安全性,术后并发症发生风险降低。 因此,本文研究传统螺钉内固定术与非刚性内固定术对闭合性踝关节骨折伴下胫腓联合损伤的疗效,报告如下。
临床资料
1 一般资料:本次研究选取我院2018 年10 月-2020 年10 月接受治疗的60 例闭合性踝关节骨折伴下胫腓联合损伤的患者,将其分为观察组30 例,对照组30 例进行研究。 观察组男性16 例,女性14 例;年龄29 -76 岁,平均年龄为(40.12 ±3.71)岁;其中左侧骨折17 例,右侧骨折13 例;骨折原因:车祸伤害16 例、高空坠落11 例、其他3 例。 对照组男性18例,女性12 例;年龄25 -73 岁,平均年龄为(41.29±3.51)岁;其中左侧骨折14 例,右侧骨折16 例;骨折原因:车祸伤害15 例、高空坠落13 例、其他2 例。2 组患者基本资料无明显差异,可对比研究。 本次研究经院医学伦理委员会批准。 (1)纳入标准:符合中华医学会制定的闭合性踝关节骨折诊断标准且伴随下胫腓联合损伤;经影像学检查后确诊为踝关节骨折伴下胫腓联合损伤;具备手术治疗指征且自愿接受手术治疗;患者和家属均知情并同意加入本次研究。 (2)排除标准:存在手术禁忌证患者;存在认知及精神障碍,严重肝肾功能损伤,病理性骨折者及孕妇;凝血功能异常、免疫功能异常患者;既往存在骨科手术史患者。
2 方法:对2 组患者进行术前准备。 麻醉、止血、消毒,使患者保持平卧位用钢板固定其踝部,然后用C 臂X 线机对患者下胫腓做应力试验确定下胫腓不稳定,用复位钳将下胫腓部位复位并固定。 对照组采取传统螺钉内固定术治疗方案。 对下胫腓联合复位后,用皮质骨螺钉将其固定,再次使用应力试验确定下胫腓稳定性,保证螺钉与胫距关节平行后,用石膏固定,时间为3 周,12 周后将螺钉取出,可进行简单负重训练。 对术后患者随访时间为16 周。观察组患者开展非刚性内固定术治疗方案。 于腓骨上钻1 个骨道,钻头和关节面平行,切口为1cm 左右,利用牵引导丝把重建钢板从腓骨侧面经过骨道穿过胫骨,在胫骨内侧把钢板固定好,缝合并打结,术后6 周即可进行负重训练,对术后患者随访时间同样为16 周。
3 观察指标:(1)踝关节功能评分。 借助美国足踝外科协会(AOPAS)踝关节功能评分系统进行,分别在治疗前、治疗后对2 组患者踝关节功能进行评价,满分为100 分,其中疼痛占40 分,功能占50 分,对线占10 分,分数越高代表踝关节功能恢复的越好。 (2)下胫腓间隙。 使用高频超声测量下胫腓间隙,间距越小代表胫腓距离越小,下胫腓联合损伤恢复的越好。 (3)并发症。 统计2 组患者治疗后内固定松动或断裂、切口感染、骨折畸形愈合等并发症发生例数,通过组内占比的百分比SPSS 分析2 组治疗的安全性差异,安全性与并发症发生率相反,并发症发生率越高,患者治疗安全性越低。 (4)随访生活质量。 借助量表对2 组患者生活质量进行评价,对随访末期进行比较,包括生理功能、情感职能、躯体疼痛、生命活力、社会功能、总体健康6 方面,满分为100 分,接近100 分的患者表示生活质量高,比较随访结束后2 组生活质量方面存在的差异,SPSS 导入数据进行分析。 (5)随访踝关节功能。 随访1 年末期再次借助美国足踝外科协会(AOPAS)踝关节功能评分系统进行评价,组间分析差异,分析2 组患者远期踝关节功能恢复情况。 (6)满意度。 出院时对患者发放调查问卷,评估2 组患者对于治疗效果、治疗效率的满意度,评分100 分,分数分别对应85 -100分为十分满意、60 -84 分为满意、未满60 分为不满意,总体满意度为十分满意、满意患者占比。
4 统计学方法:收集患者资料制成Excel 表格,将表格导入SPSS25.0 软件进行数据分析,计数资料用率(%)表示、卡方(x2)检验;均数±标准差(±s)表示计量资料并采用t检验。 以P<0.05 表示差异具备统计学意义。
5 结果
5.1 2 组患者术前和术后踝关节功能评分比较:治疗前2 组患者踝关节功能评分无明显差异,术后观察组评分高于对照组,P<0.05。 见表1。
表1 2 组患者术前和术后踝关节功能评分比较(±s,分)

表1 2 组患者术前和术后踝关节功能评分比较(±s,分)
组别 例数 疼痛 功能 对线治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 30 28.31 ±2.84 32.19 ±3.09 38.55 ±4.27 44.02 ±4.17 7.11 ±1.33 9.85 ±1.49对照组 30 27.69 ±2.61 29.92 ±3.28 38.71 ±4.32 41.65 ±4.40 7.35 ±1.56 8.56 ±1.32 t- 0.8804 2.7591 0.1442 2.1413 0.6412 2.8065 P- 0.3823 0.0077 0.8858 0.0365 0.5239 0.0068
5.2 2 组患者治疗前后下胫腓间隙比较:2 组患者经过16 周治疗和负重训练后,下胫腓间隙均缩短,观察组明显要短于对照组,P<0.05。 见表2。
表2 2 组患者治疗前后下胫腓间隙比较(±s,mm)
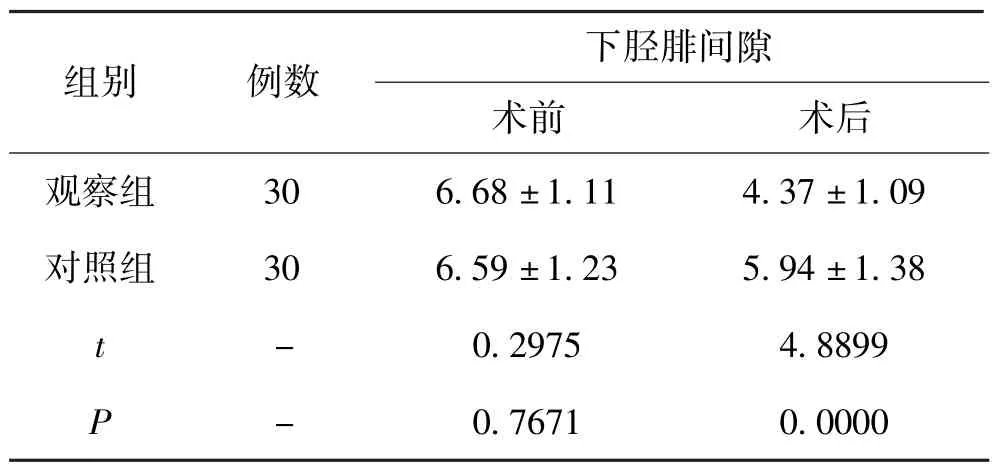
表2 2 组患者治疗前后下胫腓间隙比较(±s,mm)
组别 例数 下胫腓间隙术前 术后观察组 30 6.68 ±1.11 4.37 ±1.09对照组 30 6.59 ±1.23 5.94 ±1.38 t - 0.2975 4.8899 P - 0.7671 0.0000
5.3 2 组患者术后并发症发生率比较:观察组术后并发症发生率为3.33%, <对照组的16.66%,但是差异不显著,P>0.05,不具有统计学意义。 见表3。

表3 2 组患者术后并发症发生率比较(n,%)
5.4 2 组患者随访生活质量评分比较:观察组患者随访末期生活质量各方面得分均高于对照组,P<0.05,有统计学意义。 见表4。
表4 2 组患者随访生活质量评分比较(±s,分)

表4 2 组患者随访生活质量评分比较(±s,分)
组别 例数 生理功能 情感职能 躯体疼痛 社会功能 生命活力 总体健康观察组 30 80.35 ±2.81 76.35 ±4.02 82.21 ±3.55 75.74 ±4.08 75.37 ±3.92 80.45 ±4.08对照组 30 71.21 ±2.70 69.24 ±3.98 73.15 ±3.47 65.50 ±4.13 68.27 ±4.11 70.27 ±3.51 x2 - 12.8465 6.8841 9.9963 9.6611 6.8469 10.3600 P - 0.0000 0.0000 0.0000 0.0000 0.0000 0.0000
5.5 2 组患者随访踝关节功能评分比较:治疗后观察组各方面踝关节功能评分均高于对照组,随访末期观察组踝关节功能评分仍高于对照组,P<0.05,有统计学意义。 见表5。
表5 2 组患者随访踝关节功能评分比较(±s,分)

表5 2 组患者随访踝关节功能评分比较(±s,分)
组别 例数 疼痛 功能 对线治疗后 随访1 年后 治疗后 随访1 年后 治疗后 随访1 年后观察组 30 32.19 ±3.09 35.51 ±0.24 44.02 ±4.17 45.16 ±0.85 9.85 ±1.49 9.83 ±0.33对照组 30 29.92 ±3.28 33.12 ±0.19 41.65 ±4.40 40.88 ±0.34 8.56 ±1.32 8.10 ±0.27 t- 2.7591 42.7650 2.1413 25.6069 2.8065 22.2234 P- 0.0077 0.0000 0.0365 0.0000 0.0068 0.0000
5.6 2 组患者治疗满意度比较:观察组患者对于治疗的整体满意度高于对照组,P<0.05,有统计学意义。 见表6。

表6 2 组患者治疗满意度比较(n,%)
讨 论
踝关节包括内踝、后踝、外踝3 部分,构成部分包括小腿内外两侧的胫骨、距骨,是足部与小腿相连的重要部位和枢纽。 踝关节骨折是关节部位不小心受到间接外力或踝部扭伤影响所导致的疾病,患者骨头出现连续性或完整性中断,出现肿胀、疼痛现象,如果不及时采取有效治疗,后期很容易出现后遗症,如脚踝微循环障碍,或下肢活动功能受限等,对患者身体和心理造成困扰[3-4]。 闭合性踝关节骨折伴下胫腓联合损伤更为严重,踝关节稳定性受到破坏,导致胫腓关节位置错开,软骨会遭受伤害性的磨损,极易引发创伤性踝关节炎。 下胫腓联合作为人体重要组成部分,其良好的功能能够维持踝关节功能的稳定性和有效性,当踝关节骨折患者合并该部位损伤,将丧失稳定性,极大程度上提高了治疗难度及临床风险。 尤其是在闭合性踝关节骨折患者中,下胫腓联合损伤的联合发作需要重点关注。 对于闭合性踝关节骨折伴下胫腓联合损伤患者而言,手术治疗是其主要治疗方式,治疗方式的选择不仅关乎到治疗效果,还影响着患者安全性、远期功能恢复和整体生活质量。 因此,针对闭合性踝关节骨折伴下胫腓联合损伤的手术方式研究具有重要的临床价值,值得深入探讨。
目前,临床治疗闭合性踝关节骨折伴下胫腓联合损伤的手术治疗方式分为刚性固定及非刚性固定。 传统螺钉固定术属于传统手术方式,该方式通过螺钉固定的方式进行治疗,通过螺纹、骨质的紧密咬合发挥固定的治疗效果,具备操作简便等优势。同时,传统螺钉固定术治疗闭合性踝关节骨折伴下胫腓联合损伤还具备异物小、软组织损伤轻等优势,但随着研究不断深入,发现该治疗方式治疗效果有待提升,其中存在诸多不足,不良的固定容易影响患者预后,出现松动、影响患者关节功能的恢复和远期生活质量的改善。 有一项调查研究结果指出,传统螺钉固定术治疗闭合性踝关节骨折伴下胫腓联合损伤虽然操作简便,但在患者康复期间进行负重训练时,容易引发关节僵硬的不良反应,而且手术10 周后还需取出螺钉,容易对患者造成2 次伤害和心理负担。 仍需探讨新治疗方式加以改善,有效避免这一缺陷。 非刚性固定方式是骨科备受关注的治疗方式之一,相较于传统螺钉固定术,该治疗方式均有诸多优势。 首先,从非刚性固定治疗的优势方面、治疗途径方面进行综合分析,可见非刚性固定治疗闭合性踝关节骨折伴下胫腓联合损伤主要包括以下几方面特点:对于闭合性踝关节骨折伴下胫腓联合损伤患者而言,治疗方式主要是解剖复位下胫腓联合损伤,非刚性固定方式符合生物学环境,通过该治疗方式能够发挥更为理想的治疗效果,从生物学状态下达到理想愈合。 国外一地区对非刚性固定治疗闭合性踝关节骨折伴下胫腓联合损伤,该项研究之后该地区采用此方式治疗的患者数量不断提升,发现闭合性踝关节骨折伴下胫腓联合损伤患者经过非刚性固定治疗的下地负重时间更短,能够避免传统螺钉固定术时间长不负重造成功能障碍的缺陷,该治疗方式能够促进患者功能改善,有利于踝关节功能的全面恢复。 另有研究对非刚性固定治疗对闭合性踝关节骨折伴下胫腓联合损伤远期治疗效果的影响进行探讨,发现远期踝关节功能仍具备明显优势。 基于上述研究,本研究纳入60 例闭合性踝关节骨折伴下胫腓联合损伤患者,分析何种治疗方式能够在其中发挥高效、理想的治疗效果,随机分为2 组,分别采取传统螺钉固定术治疗和非刚性固定方式治疗。首先,本研究患者基础性资料未见统计学差异,2 组间各项数据具备较高均衡性,能够进行对比。 传统螺钉固定治疗的方式下螺钉与关节面垂直角度进行固定,固定角度具备一定标准,有一定治疗限制。 而非刚性固定治疗中固定角度并无严格要求,属于弹性固定,即使是在非解剖位置下的固定仍随着治疗进程自动复位于解剖位置,能够排除诸多因素对治疗效果、安全性的干扰,同时也提示了非刚性固定治疗的精准度要求不高,适用于实际临床操作。 此外,传统螺钉固定术治疗下属于刚性坚韧固定,对于结构较为特殊、生理特点较为特别的下胫腓关节来说不符合生物学远离,影响顺应性关节功能调节,早期功能训练不顺利,继而降低预后效果。 非刚性固定治疗则大大弥补了这一缺陷,患者术后早期能够通过功能训练、康复锻炼促进踝关节功能恢复,有利于近期、远期治疗效果的改善和提升。 除了上述所述的优势、特点之外,非刚性固定方式改善了关节的灵活性,通过收紧装置使下胫腓关节恢复至解剖位,使应力均匀分布,同时免去了2 次手术对患者造成的伤害[5-6]。 基于此,本研究将非刚性固定治疗与传统螺钉固定术治疗分别应用于本院收治的闭合性踝关节骨折伴下胫腓联合损伤患者,以此处骨折、损伤患者实际特点、临床需求为依据,改进治疗方式,不断提升手术的便捷性、有效性和安全性。 本文研究传统螺钉内固定术与非刚性内固定术对闭合性踝关节骨折伴下胫腓联合损伤的疗效发现:治疗前2 组患者踝关节功能评分无明显差异,术后观察组评分高于对照组,P<0.05。 2 组患者经过16 周治疗和负重训练后,下胫腓间隙均缩短,观察组明显要短于对照组,P<0.05,与临床诸多研究结果得出了一致结论,提示非刚性固定治疗更符合患者生物特点,更有利于治疗效果的提升和关节功能的改善,通过非刚性固定治疗,下胫腓间隙的恢复得到有效促进,患者术后能够复原运动功能,近期治疗效果显著。 同时,说明非刚性内固定更符合人体解剖学结构,关节处的灵活也利于下胫腓间隙的恢复。 此外,本研究结果还显示:观察组术后并发症发生率为3.33%,小于对照组的16.66%,但是差异不显著,P>0.05,不具有统计学意义。 提示2 种治疗方式并发症发生率、安全性无显著差距,均能体现较高安全性。 在同种治疗方式的前提下,非刚性内固定术治疗效果更高,更推荐应用[7]。 除了近期效果,骨折伴关节功能损伤患者远期功能恢复也不容忽视,本研究对2 组患者进行了为期1 年的随访,结果显示:随访末期观察组踝关节功能评分仍高于对照组,P<0.05;观察组患者随访末期生活质量各方面得分均高于对照组,P<0.05,有统计学意义。 提示术后12 个月内,非刚性内固定术治疗患者踝关节功能持续恢复,而传统螺钉固定术治疗患者功能评分更低,可见非刚性内固定术对患者日常功能、锻炼影响较小,有利于患者远期预后改善[8-9]。 生活质量的提升是骨折患者治疗的重要目的,本研究结果可见:经过1 年的随访,患者躯体疼痛、生理功能均得到显著改善,达到了提升生活质量、改善实际功能的目的。 此外,本研究还对比2 组患者治疗的满意度,通过满意度评价侧面分析治疗质量、效果,分析其可推广性,结果显示:观察组患者对于治疗的整体满意度高于对照组,P<0.05,有统计学意义,提示非刚性内固定术更易于患者接受和推广,具有积极意义[10]。
综上所述,相较于传统治疗方案,非刚性内固定术治疗闭合性踝关节骨折伴下胫腓联合损伤能提高患者踝关节功能评分,更加缩短下胫腓间隙,同时减少并发症发生率,且该治疗方式远期效果较高,患者踝关节功能、生活质量大幅度提升,值得在临床推广。
