Bayes判别分析在预测剖宫产术后子宫瘢痕妊娠患者结扎子宫动脉的应用*
2023-03-17冯婷柯妍莫一琳李玉嫦李惠赵燕燕
冯婷, 柯妍, 莫一琳, 李玉嫦, 李惠, 赵燕燕
深圳市中西医结合医院妇科(广东深圳 518104)
剖宫产术后子宫瘢痕妊娠(cesarean scar pregnancy,CSP)若不能及时治疗,可能穿透子宫发生阴道大出血,严重者必须切除子宫从而彻底丧失了生育能力[1-2]。预防出血方法常用的有子宫动脉栓塞、子宫动脉结扎、髂内动脉结扎等[3-4]。我院主要采取术中临时结扎子宫动脉预防出血。但部分患者可通过宫腔镜下电凝止血或保守方法治疗而无需阻断子宫动脉。因此需要研究预测因素和开发预测模型,通过特定因素预测术中是否需阻断子宫动脉以减少CSP病灶出血的概率。本研究通过回顾CSP患者的临床资料,尝试建立了结扎子宫动脉的Bayes判别方程,以期能对是否进行子宫动脉阻断作早期预判,为瘢痕妊娠的临床手术制定及手术风险预判提供有效临床辅助参考。
1 资料与方法
1.1 一般资料 采用统一标准收集2018年6月至2020年10月在深圳市中西医结合医院医院住院接受治疗的73例未结扎与87例结扎子宫动脉的CSP患者的临床资料, 共160例。研究经医院医学伦理委员会同意(20200019)。
纳入标准 诊断符合或出院诊断符合CSP患者[5]:(1)有或无停经史,有或无下腹疼痛,或有不规则阴道出血。(2)妇科检查:子宫增大如孕月或子宫饱满或子宫前可触及包块。(3)血清HCG阳性或尿HCG阳性。(4)阴道彩超或三维彩超:①宫腔内、子宫颈管内空虚,未见妊娠囊;②妊娠囊着床于子宫前壁下段肌层(相当于前次剖宫产子宫切口部位),部分妊娠囊内可见胎芽或胎心搏动;③子宫前壁肌层连续性中断,妊娠囊与膀胱之间的子宫肌层明显变薄、甚至消失;④彩色多普勒血流显像显示妊娠囊周边高速低阻血流信号。(5)手术中诊断瘢痕妊娠明确:妊娠囊着床于子宫切口处。
排除标准 (1)不符合诊断标准和纳入标准者。(2)严重心肝肾功能不全或有血液系统疾患者。(3)输卵管妊娠、正常宫内妊娠者。
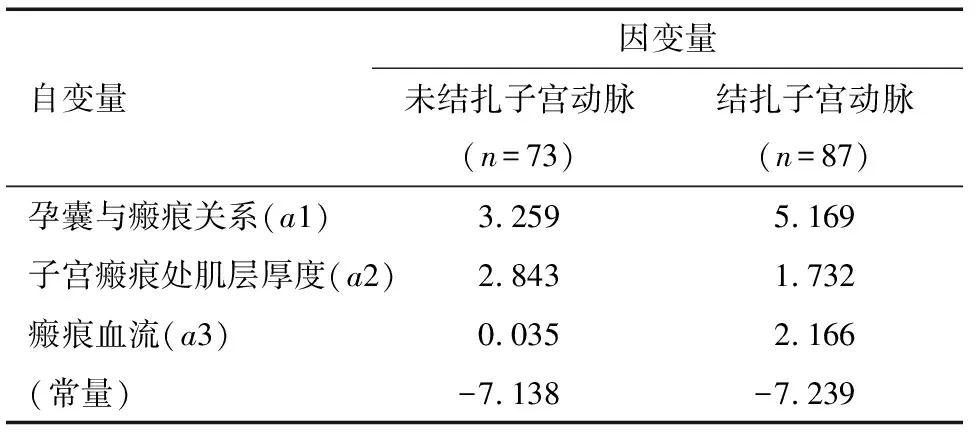
1.2 方法 将患者相关资料代入已确立的Bayes判别方程进行临床判别,其结果与临床实际患者手术方式对比。根据临床实际情况,收集患者入院时临床资料包括:年龄、剖宫产次数、流产清宫次数、既往瘢痕妊娠情况(0=无;1=有)、停经时间、阴道流血时间、阴道流血情况(0=无;1=少于月经量;2=月经量或多于月经量)、腹痛情况(0=无;1=有)、术前血清HCG、彩超下测量孕囊大小、孕囊与瘢痕关系(0=紧靠或少部分位于瘢痕处,1=大部分或完全位于瘢痕处,2=位于瘢痕处并外凸)、见心管搏动(0=无,1=有)、子宫瘢痕处肌层厚度,瘢痕血流(0=点状血流信号,1=少许血流信号,2=见稍多血流信号,3=见丰富血流信号)[5-6];登记患者“结扎子宫动脉”情况。
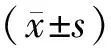
2 结果
2.1 一般资料 本次研究共收集160例CSP患者,年龄20~47岁,平均(32.925±4.858)岁;其中有1次剖宫产患者75例,有2次剖宫产患者81例,有3次剖宫产患者4例。两组患者彩超下测量孕囊与瘢痕关系、见心管搏动、子宫瘢痕处肌层厚度、瘢痕血流4个变量差异有统计学意义(P<0.05),见表1。
2.2 LOGIST回归筛选有意义变量 LOGIST筛选结果显示,孕囊与瘢痕关系、瘢痕处肌层厚度、瘢痕血流3个变量有统计学意义(均有P<0.01),见表2。
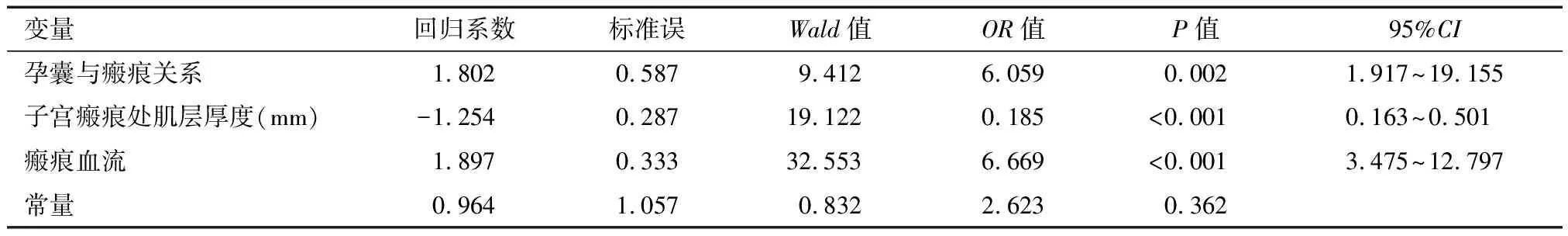
2.3 相关变量预测CSP患者结扎子宫动脉的ROC分析 孕囊与瘢痕关系与结扎子宫动脉关系ROC曲线:曲线下面积为:0.733,截点:0.5,敏感度就是82.8%,特异度63%,因此孕囊大部分或完全位于瘢痕处、位于瘢痕处并外凸分配在需要结扎子宫动脉,而紧靠或少部分位于瘢痕处分配在不需要结扎子宫动脉;瘢痕血流与结扎子宫动脉关系ROC曲线:曲线下面积为:0.848 截点:1.5,敏感度66.7%,特异度90.4%,因此瘢痕见稍多血流、见丰富血流信号分配在需要结扎子宫动脉,而见点状、少许血流信号分配在无需结扎子宫动脉。见图1;子宫瘢痕处肌层厚度关系ROC曲线:曲线下面积为:0.848,截点:2.95,敏感度就是66.7%,特异度91.8%;因此瘢痕厚度≤2.95 mm分配在需要结扎子宫动脉,而瘢痕厚度>2.95 mm分配在不需要结扎子宫动脉。见表3、图1~2。
2.4 建立CSP手术Bayes判别方程 将选取变量(彩超下测量孕囊与瘢痕关系、子宫瘢痕处肌层厚度、瘢痕血流)引入Bayes判别分析中,采用“进入法”纳入变量,其中进入F值=3.84,移除F值=2.71,Wilks'Lambda(λ)=0.417,P<0.001,得到最终纳入方程的变量为孕囊与瘢痕关系(a1)、子宫瘢痕处肌层厚度(a2)、瘢痕血流(a3),分类函数系数见表4,建立Bayes判别方程为:Y1=-7.138+3.259×a1+2.879×a2+0.035×a3;Y2=-7.239+5.169×a1+1.732×a2+2.166×a3;将患者上述参数(a1-a3)分别代入方程Y1、Y2,当Y1>Y2 时,认为该患者应归为未结扎子宫动脉组;当Y1 2.5 自身验证与交互考核结果 自身验证及交互验证正确率达88.1%,见表5。 2.6 前瞻性验证 收集2020年11月至2021年6月在深圳市中西医结合医院住院接受治疗的CSP 患者共30例瘢痕妊娠患者信息代入Bayes判别方程,发现与临床符合率为80%。 表1 结扎子宫动脉与未结扎子宫动脉组CSP病例临床资料比较 表2 Logistic回归模型结果 表3 相关变量预测CSP患者结扎子宫动脉的ROC分析 图1 彩超下测量孕囊与瘢痕关系、瘢痕血流预测结扎子宫动脉的ROC曲线 图2 彩超下测量子宫瘢痕处肌层厚度预测结扎子宫动脉的ROC曲线 CSP临床治疗以有效减少清除病灶过程中大出血并尽可能保留患者的生育功能为治疗疾病的关键[7-8]。CSP 分型是瘢痕妊娠高危评估体系的重要危险因素[9-10],但有研究[9]认为Ⅰ型患者有介入治疗需要,Ⅱ型、Ⅲ型CSP患者非全部需行介入治疗。 表4 Bayes判别方程系数 表5 判别方程自身验证及交互验证结果 例(%) 有研究认为多胎妊娠、孕囊大小、孕期时间、血清β-HCG水平高、孕囊血供丰富、子宫肌层薄可能是CSP治疗中大出血的危险因素[10]。本研究通过单因素方差分析及logistic回归分析160例CSP患者临床资料认为结扎子宫动脉与子宫瘢痕处肌层厚度、孕囊与瘢痕关系、瘢痕血流关系密切,经ROC分析阈值表明,孕囊大部分或完全位于瘢痕处、位于瘢痕处并外凸分配在需要结扎子宫动脉,而紧靠或少部分位于瘢痕处分配在不需要结扎子宫动脉;瘢痕见稍多血流、见丰富血流信号分配在需要结扎子宫动脉,而见点状、少许血流信号分配在无需结扎子宫动脉。子宫瘢痕处肌层厚度≤2.95 mm分配在需要结扎子宫动脉,而瘢痕厚度>2.95 mm分配在不需要结扎子宫动脉。且三者ROC下曲线面积均>0.5,表明用3种因素来预测CSP术前结扎子宫动脉具有一定的临床应用价值,但三者之间影响结扎子宫动脉的关系需进一步研究。 Bayes判别分析可以通过术前测量子宫瘢痕处肌层厚度、孕囊与瘢痕关系、瘢痕血流作出统计推断模型,将相应数值代入公式中经由计算机计算,避免了主观偏差[11],同时给出影响CSP发生大出血的相关危险因素,为手术方案制定提供了客观依据。为避免自身检验法常低估误判率而夸大判别效果,本研究进一步采用临床数据对Bayes判别方程进行前瞻性误判概率的估计。通过临床新收集30例CSP患者信息代入Bayes判别方程,发现其中有6例判别结果与临床不符。经方程计算6例患者均归为需结扎子宫动脉而实际术中均行宫腔镜电凝止血。其中5例患者术后恢复良好,第6例患者则因术后腹腔内出血而行腹腔镜下双侧髂内动脉结扎止血。由此证明本方程有一定临床意义,但仍有待进一步完善。 对于本方程不足总结如下:首先对于急诊及部分患者孕囊大小、血HCG等部分关键数据部分缺失,及大量患者未行MRI检查,可能影响最终纳入方程变量较少。其次纳入方程变量均为彩超下测量值,部分变量包含较多主观因素,瘢痕血流情况未能测量滋养动脉搏动指数、血流指数等更多有意义指标代入。同时本次研究纳入对象均为早期妊娠CSP患者,因此本方程较适用早期瘢痕妊娠患者。而是否需使用UAE预防子宫瘢痕妊娠中期妊娠引产中大出血的作用仍值得探讨[12]。另对于判别为无需结扎子宫动脉患者,我院全部采用宫腔镜下电凝止血,因此判别为无需结扎子宫动脉患者并非选择直接清宫作为治疗方案。因此本次研究所纳入的因素和样本量均较单薄,准确性尚不足,导致本方程预测准确度仍偏低于其他研究[13-15],要应用于实际还需挖掘灵敏度和特异度更高的指标。 综上所述,本研究将Bayes概率模型引入CSP手术方案制定,为阻断子宫动脉提供客观依据。但方程预测水平需要一定提升,需后续结合更丰富、更准确的资料,得到更准确的预测结果,以期对早期CSP患者的临床治疗及手术方案提供更科学的依据,从而应用于临床。 利益相关声明:所有作者均声明无利益冲突。 作者贡献说明:冯婷负责课题酝酿和设计,制定研究计划及实施,统计分析解释数据,论文撰写。柯妍指导、监督各项工作,修改论文。莫一林、李玉嫦、李惠、赵燕燕参与各项工作。
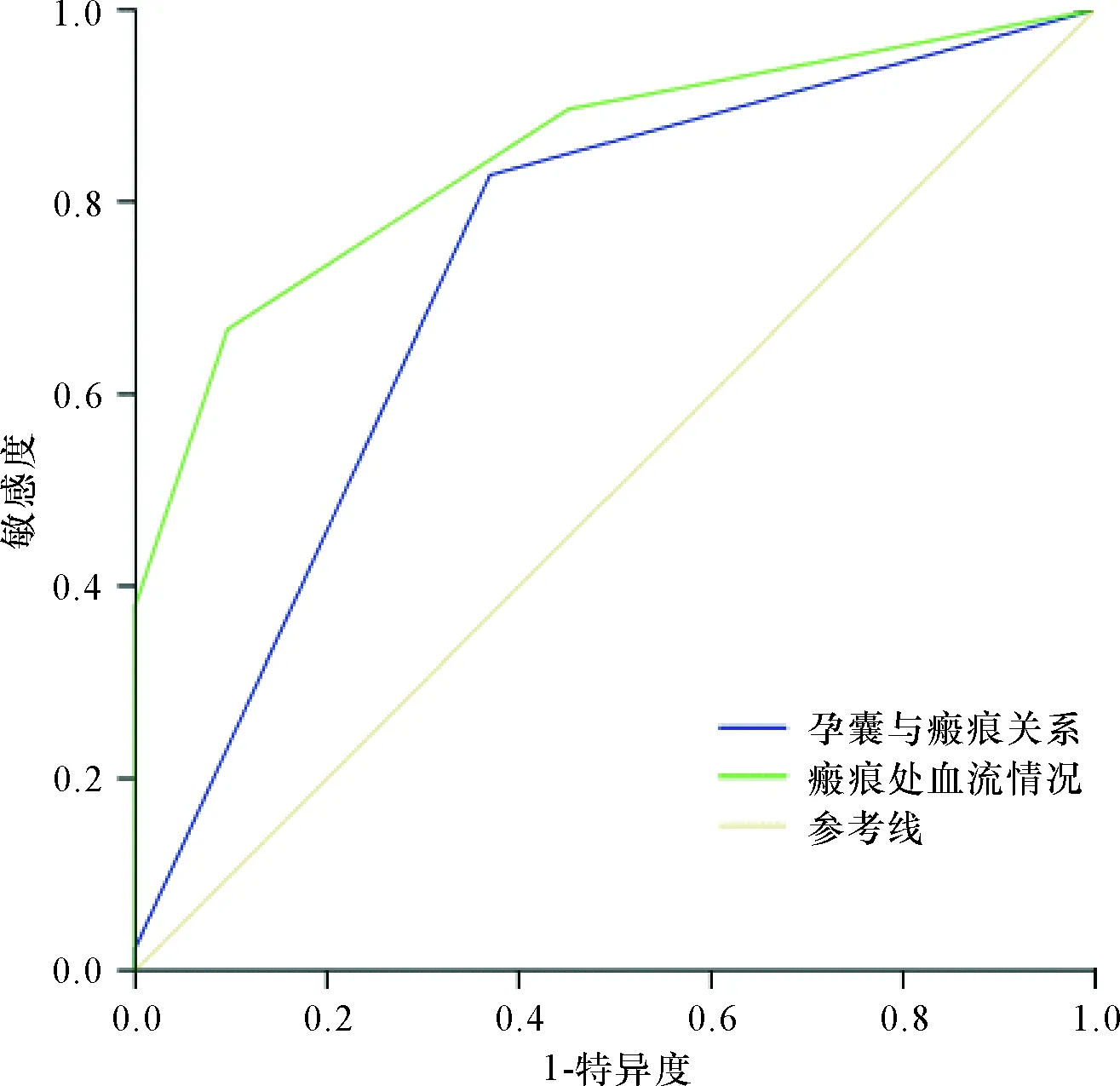
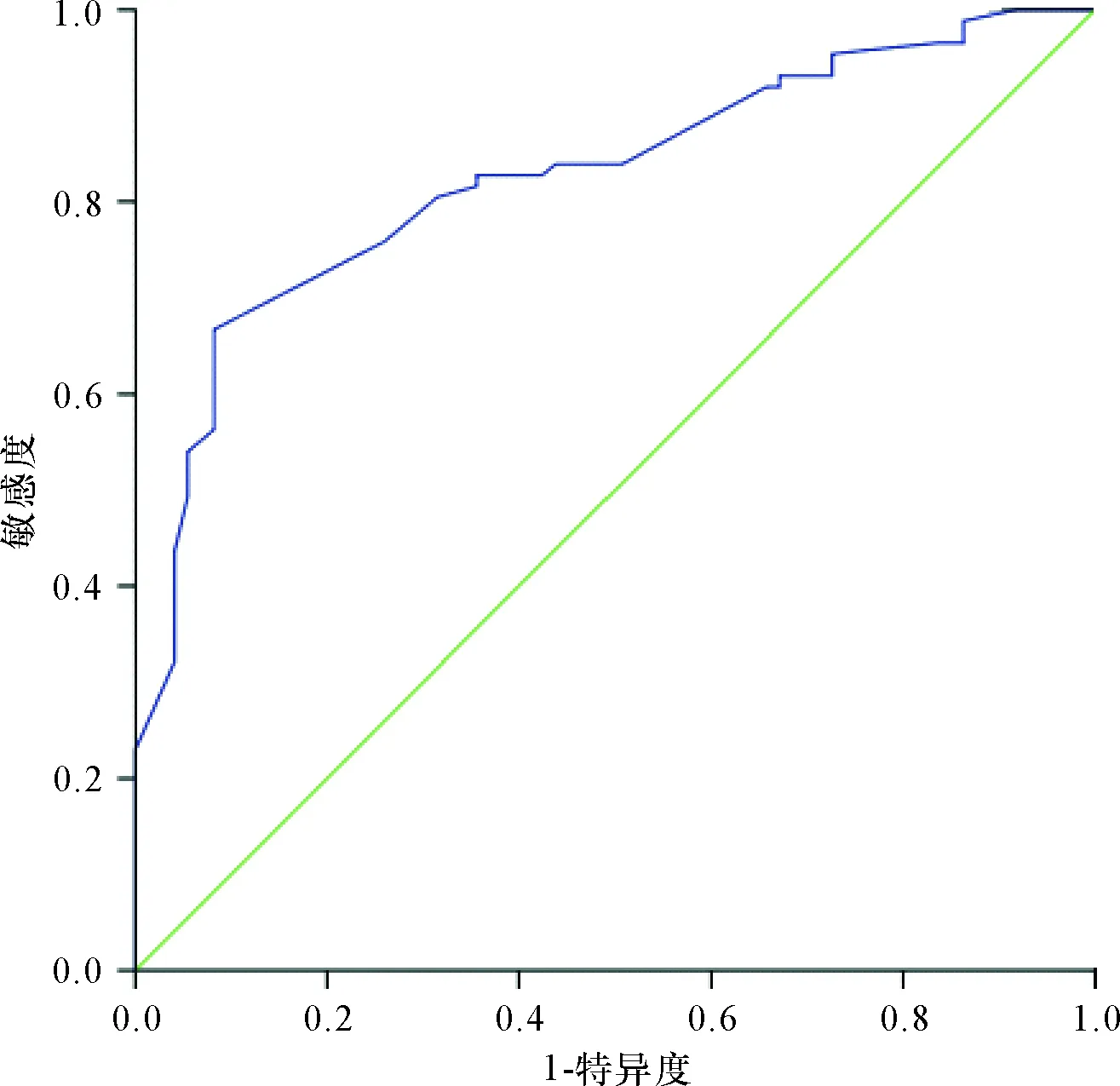
3 讨论