中耳胆脂瘤耳内镜手术治疗新进展
2023-03-04胡益黄钧涛袁喆晨沈毅
胡益,黄钧涛,袁喆晨,沈毅
1 中耳胆脂瘤概述
中耳胆脂瘤是一种颞骨角化鳞状上皮异常生长形成的非肿瘤囊性病变。在胆脂瘤母质酶活性增高、长期慢性感染致鳞状上皮破坏、溶骨反应增强等因素作用下,中耳胆脂瘤向周围组织不断膨胀与扩大,进而对中耳内结构造成侵袭性破坏,甚至可引起颅内外并发症(如听力下降、前庭功能障碍、面瘫、颅内感染等)[1-2]。根据发病时间,中耳胆脂瘤可分为先天性和后天性两类。先天性中耳胆脂瘤为儿童所特有;后天性中耳胆脂瘤据文献报道,其发病率成人为(9~12.6)例/10万人、儿童为(3~15)例/10万人[2]。在发展中国家,中耳胆脂瘤现依然是儿童发病与死亡的致病因素之一。
目前,手术是中耳胆脂瘤的主要治疗方法。手术目的旨在彻底清除中耳病灶以获得干耳,重建听力,预防并发症,以及防止复发。传统手术方式包括显微镜下开放式或完壁式乳突根治术两类[3],手术路径包括耳后、耳内或经颅入路。完壁式乳突根治术在开放所有乳突气房的同时保留完整的外耳道后壁,优点是可保留更多中耳结构组织,但因术野暴露受限,术后病灶残留率较高,需行二次手术探查。相比之下,开放式乳突根治术可使乳突与外耳道沟通形成一个大腔,故术后病灶复发率较低,但术后扩大的乳突术腔需行乳突缩窄术,以避免耵聍积蓄不易排出而导致的门诊长期清理复查。目前,两种术式孰优孰劣尚存有争议,手术医师需充分考虑病灶范围、患者因素及术者技术水平等因素。
20世纪90年代以来,耳内镜手术(EES)技术蓬勃兴起,可应用于鼓室成形术、听骨链成型术、人工耳蜗植入术和耳神经外科手术,并取得了良好疗效。对于中耳胆脂瘤手术,EES最初用于显微镜手术(MES)的术中辅助诊断。Thomassin等[4]在1993年首先报道使用EES作为MES术中辅助手段用于观察残余胆脂瘤,Tarabichi等[5]在1997年首次报道EES用于局限性胆脂瘤的治疗。既往文献表明,与单纯MES相比较,耳内镜辅助的MES可显著降低中耳胆脂瘤的残留率与复发率,尤其对于完壁式乳突根治术[6-7]。近年来,EES治疗中耳胆脂瘤的优势愈发明显。
2 耳内镜手术在中耳胆脂瘤治疗中的应用
中耳胆脂瘤EES手术适应证包括局限于鼓室(如上鼓室、中鼓室、下鼓室、后鼓室和前鼓室)和鼓窦内的中耳胆脂瘤(图1)。但当中耳胆脂瘤病变范围过大而累及乳突时,EES手术尚存有争议,一些学者建议采用MES、或者MES与EES双镜联合手术。

图1 中耳胆脂瘤耳内镜手术图像
2.1 局限性中耳胆脂瘤 EES主要适应证是不累及乳突的鼓室和上鼓室胆脂瘤,当病灶范围未超越外半规管时,仍可尝试EES手术[8]。EES作为一种微创术式,在局限性中耳胆脂瘤治疗中具有独特优势。在解剖学上,外耳道和上鼓室在多数情况下位于同一水平面,故理想的胆脂瘤手术径路为经外耳道入路进入鼓室内沿囊袋完整切除胆脂瘤。研究发现MES术后复发最常见于鼓室内而非乳突腔。去除鼓室盾板和部分上鼓室外侧壁后,耳内镜可充分暴露上鼓室及听骨链周围结构,包括显微镜下不易暴露的鼓室窦、前鼓室、下鼓室等隐匿部位,在耳内镜多角度、抵近放大作用下清晰可见,故EES可显著降低中耳胆脂瘤的残留率与复发率,尤其对于小范围的局限性中耳胆脂瘤,甚至可保留听骨链,而鼓膜、听骨链和上鼓室外侧壁的缺损可使用颞肌筋膜和带软骨膜的软骨进行重建[9-10]。
2.2 侵及乳突的中耳胆脂瘤 当中耳胆脂瘤累及乳突气房时,选择耳后入路MES手术还是耳道入路EES手术需谨慎评估。在乳突气房发育不良和胆脂瘤局限情况下,可尝试EES手术,但术中有改行常规MES手术或MES与EES双镜联合手术可能。在双镜联合手术中,鼓室内病灶可通过EES切除,而乳突腔内病变可由完壁式乳突根治术彻底清除。当术中发现迷路瘘管、鼓室天盖骨质缺损或颅内外严重并发症时,不推荐使用全EES手术[2,11]。
手术前,术者应充分评估中耳胆脂瘤的病变范围,而计算机断层扫描(CT)、扩散加权磁共振成像(MRI)及CT与MRI图像融合技术(图2)对于精准评估胆脂瘤范围至关重要。此外,最终手术入路的选择取决于病灶范围、术者经验以及可使用的手术设备。
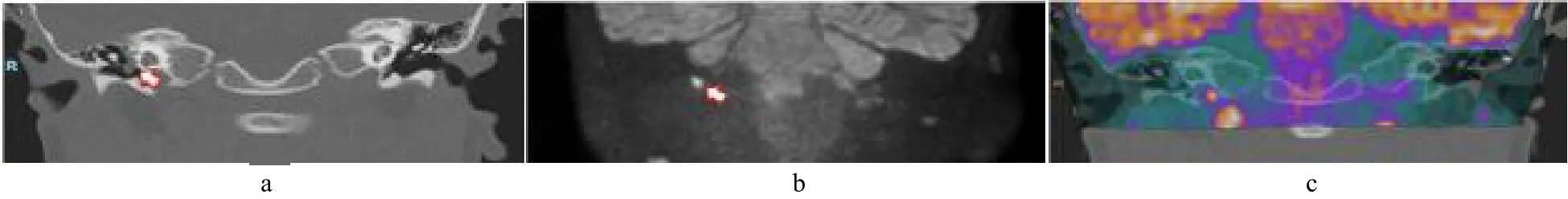
图2 中耳胆脂瘤影像学检查
2.3 儿童先天性中耳胆脂瘤 儿童先天性中耳胆脂瘤是一类特殊的胆脂瘤。儿童先天性中耳胆脂瘤往往起源于鼓室,侵袭性较强,易向其他部位侵犯,但大多局限于中耳,罕有乳突受累,当病变侵犯后鼓室,尤其是鼓室窦、面隐窝等术中容易残留部位时,显微镜视野常存在盲区,故术中彻底清除病灶较困难。多数情况下,影响耳内镜手术操作的为耳道弯曲度而非患儿年龄,儿童外耳道常常短而直,因此EES仍适用于治疗儿童先天性中耳胆脂瘤。当病变广泛累及乳突腔时,传统MES手术仍是“金标准”,由于开放式乳突根治术对患儿生活质量影响较大,故完壁式乳突根治术更适合于此类患儿,并且术中耳内镜辅助可减少中耳胆脂瘤的残留与复发[12-13]。
3 耳内镜与显微镜手术比较
Li等[6]对13项成人中耳胆脂瘤ESS手术临床研究进行荟萃分析,结果显示EES组胆脂瘤复发率和残留率均显著低于MES组,而两组在鼓膜穿孔愈合率、术后听功能、手术时间等方面均无显著差异。Han等[7]在一项儿童中耳胆脂瘤荟萃分析中显示,EES组胆脂瘤残留率或复发率均明显低于MES组,而两组鼓膜穿孔愈合率无显著差异。Toulouie等[14]的一项EES与MES术后疼痛评分荟萃分析表明,在7项使用疼痛评分量表或视觉模拟量表研究中,EES组的术后疼痛明显低于MES组。在使用三级疼痛量表的4项研究中,EES组的疼痛评分较低。以上研究均表明,EES较MES可显著减少术后疼痛。
4 耳内镜技术优势与面临挑战
4.1 耳内镜技术优势 耳内镜通过抵近放大、多角度显露术区隐匿角落等功能,可显示隐藏病灶和显微镜下不易显露的解剖部位,如鼓室窦、面神经隐窝和上鼓室等区域。经外耳道入路可避免耳后切口和乳突骨质切除,可保留健康的乳突气房,以维持中耳气体交换作用,并可避免乳突手术的相关并发症。同时,EES可缩短平均手术住院日,减轻术后疼痛,从而利于患者术后康复,而且隐蔽耳内切口对具有美容需求的患者更加易于接受。此外,术中手术图像可在显示屏中同步显示,利于手术教学,以及器械护士和麻醉师对手术步骤以及术中可能出现的困难(如出血)进行识别与手术配合。
4.2 耳内镜技术面临挑战
4.2.1 单手操作与二维视野 单手操作是耳内镜手术最常见的难点,往往需要手术操作与经验的积累。此外,耳内镜的二维视野可使术者不易判断术野深度,这也需要经历学习曲线加以适应。
4.2.2 术中止血 耳内镜术中最常见的出血点源于后、上外耳道以及病变本身的出血。血液可沾染耳内镜并影响视野,影响解剖部位辨别,在外耳道及中耳狭小腔隙间的止血也是手术难点之一。常用耳内镜止血方法包括术前外耳道皮下注射肾上腺素(浓度为1∶20 000)、术中含肾上腺素(浓度为1∶1000)棉球压迫止血、单极或双极电凝止血、激光止血等[15]。此外,术中控制性降压也非常重要,但需预防组织缺氧。完善的术前准备、术中控制性降压、患者体位以及麻醉医师配合均是手术的关键因素。
4.2.3 内镜热损伤 内镜光源热损伤风险取决于内镜直径大小、光源类型、光源功率以及使用时长。卤素与LED光源热量较低,故两者相对安全,而氙光源热量较高,热损伤风险较大。此外,内镜直径越大、光源功率越高及使用时间越长,其表面温度也越高。因此,术中应控制内镜光源强度(小于50%最佳),并避免内镜头端与耳内组织的密切接触[16]。
4.2.4 狭窄耳道 耳内镜优势是利用自然孔道进入中耳内,但当外耳道过于狭窄或耳道曲度过大时可影响耳内镜手术操作。因此,术前应仔细评估EES可行性,对于狭窄的外耳道,可通过磨除部分骨质以增大操作空间,但如外耳道全程均很狭窄,则需改行MES手术。
5 耳内镜手术新技术
5.1 水下磨骨技术 国内廖华等学者提出了“耳内镜持续灌流”理念,继而“水下磨骨技术”、“耳内镜手术持续灌流模式”开始逐步予以推广[17-18]。通过使用耳内镜灌流镜鞘装置,在一端予以一定压力的水流,另一端则进行抽吸,从而形成持续外循环单向水流,使术中少量渗血、磨骨产生骨粉等物质经水流排出,减少了术中反复擦拭镜头、术中止血等操作,缩短手术时间而使手术过程更流畅,并且持续水流灌注可降低内镜头端的热损伤风险。
尽管持续灌流模式减少了术中渗血问题,但对于动脉性出血或炎症与肉芽引起的广泛渗血仍需要专业的止血处理。此外,在使用电钻等器械时,水流引起皮瓣与软组织漂浮以及撕脱风险。因此,持续灌流模式下耳内镜手术仍需要年轻医师进行相关训练与积累手术经验。
5.2 超声骨刀 EES处理上鼓室及更深部位中耳胆脂瘤时,不可避免需要磨除其周围骨质。EES手术最常用的磨骨器械包括电钻、刮匙等。电钻旋转磨骨时容易卷入鼓外耳道皮瓣及周围软组织,并造成伤害;耳刮匙虽然相对安全,但其去骨精度差、效率较低[19]。近年来,超声骨刀已广泛应用于神经外科、颌面外科、脊柱外科及鼻科等领域。超声骨刀作为内镜手术的新型设备,可在内镜下同时完成切骨、术腔灌洗与抽吸,从而克服了内镜手术单手操作与去骨困难的缺陷。超声骨刀非旋转设计使其能够在耳道狭小范围内精准去骨,同时最大限度保护中耳黏膜与周围软组织[20]。
5.3 耳内镜辅助支架 内镜手术单手操作是最具挑战性的难点之一。术者术中一手持耳内镜,而另一手进行手术操作。单手操作降低了手术操作的稳定性和准确性,尤其在重要结构部位操作时,故增加了手术难度。为了克服该难题,Khan等[21]研发了一种耳内镜支架,可固定耳内镜而释放双手进行操作。文献报道耳内镜辅助支架在鼓室成形术等内镜位置相对恒定的手术中优势明显,但在中耳胆脂瘤手术等内镜位置需反复变动的手术中应用时相对不便。
6 总结
耳内镜手术改变了中耳手术入路的理解与应用。目前,耳内镜手术主要用于局限于鼓室内的中耳胆脂瘤(包括上鼓室中耳胆脂瘤),当胆脂瘤病灶超越鼓窦、累及乳突气房时,采用全耳内镜手术方式尚有争议。耳内镜手术具有独特优势,但也存有缺陷,目前尚不能完全取代传统显微镜手术。耳科医生需要认识到该点,根据个人手术经验与胆脂瘤病变范围选择适合患者,并且鼓励术者在临床实践中开展耳内镜手术。
利益冲突 所有作者声明无利益冲突
