基于3E模式成功构架的L5~S1椎间盘脱出物理治疗方案1例报道
2023-03-02马惠赵科洪贾程森
马惠,赵科洪,贾程森
椎间盘退化是衰老过程中的自然现象,通常开始于寿命的第3个10年左右[1]。对于慢性腰痛(low back pain,LBP)患者,估计39%的病例可以归因于椎间盘[2]。腰椎间盘突出症(lumbar disc herniation,LDH)目前分为四种类型:膨出、突出、脱出和游离型。椎间盘源性疼痛的治疗一直是一个棘手的问题,各种治疗方法,包括椎间融合术、椎间盘置换术、注射疗法等侵入性操作被用于治疗,但对于所有这些手术的长期效果仍存在相当大的争议[3]。美国医师学会(American college of physician, ACP)制定的针对非侵入性治疗腰痛的指南,建议腰痛患者初步选择非药物治疗,包括现代康复、传统康复、科学运动指导[4]。我们利用现代康复理念3E模式为基础,为患者制定详细的康复治疗方案,取得了良好效果。
1 病例介绍
病例收集模式采用SOAP笔记(subjective, objective, assessment, plan, SOAP)形式记录。SOAP是一种有用的工具,用于患者检查和医疗提供者之间沟通,在整个卫生保健系统中得到广泛使用[5]。临床医生使用SOAP来促进不同学科的书面沟通,促进治疗和护理的连续性。
1.1 主观评估 主诉:腰部疼痛6月余,伴左下肢放射痛3月余。现病史:患者于2019年6月在弯腰取物时突然出现右腰部疼痛,不能完成躯干后伸和前屈,在自己管理的医院经按摩、针灸治疗后好转。2019年9月,无明显诱因出现左侧腰部、左侧大腿后侧、小腿外侧放射性疼痛,伴随左侧大脚趾麻木。随后症状逐渐加重,以致患者不能久坐与工作。卧床休息和行针灸按摩等治疗后,效果甚微。辅以药物治疗(非甾体类抗炎药、甘露醇和地塞米松),但症状反复,偶有加重。MRI检查示:L5~S1椎间盘左后脱出约1.0cm,致左侧神经根受压及左侧侧隐窝狭窄(见图1)。临床医生告知患者L5~S1椎间盘脱出需要手术切除,解除压迫才能缓解症状,同时告知患者手术后的并发症和不良反应后,患者因心理负担重,拒绝手术。继而来我院寻求康复治疗。
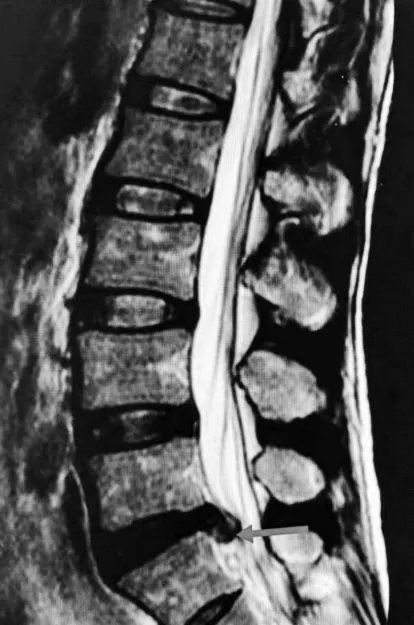
图1 患者L5~S1腰椎核磁共振检查影像
既往史:体质好,无手术史,无药物过敏史,家族中无类似疾病史。个人因素与环境因素:45岁女性,身高162cm,体重58kg,身体质量指数(body mass index,BMI)为22.1kg/cm2,职业为医院管理者。患者文化程度高,爱好旅游。作为医疗行业管理者,日常工作需久坐、久站、飞往全国各地,长期睡酒店软床。禁忌症和注意事项:无糖尿病、高血压、心脏病、腰椎手术史、近期无体重明显减轻和其他基础疾病。
1.2 客观检查 视诊:患者在自然坐位下腰部微屈。仰卧位双侧髂前上嵴不等高,左侧高于右侧。站立位时,重心向右侧偏斜。触诊:左侧腰部至左下肢小腿外侧有压痛。视觉模拟疼痛(visual analog scale, VAS)评分:8/10。腰部存在肌紧张感。关节活动度:腰部前屈活动严重受限,腰部前屈时双手中指指尖到达双膝髌骨正中上10cm。腰部后伸活动轻微受限,后伸时双手可摸到双侧臀横纹水平。向左侧旋转比向右侧旋转稍差。肌力:左下肢肌力有减退。华西心晴指数(Huaxi emotional-distress index,HEI)量表评分[6]:12分,轻度不良情绪,需要心理支持。特殊检查:左侧直腿抬高试验阳性(straight leg elevation test positive,SLR)(+),塌陷(slump)牵伸检查阳性(+),左侧外踝处皮肤轻触觉减退。
1.3 方法
1.3.1 评估 根据国际功能、残疾与健康分类(the international classification of functioning, disability and health,ICF)原则分析患者存在的问题。①结构与功能水平:腰部、臀部和左下肢后侧放射性疼痛至小腿外侧,偶有左侧小腿外侧、大脚趾麻木。腰部前屈、后伸受限。②活动水平受限:主要表现为基础日常生活活动(basic activity of daily living, BADL)受限:85/100,穿裤子和洗澡为部分依赖;工具性日常生活活动能力受限(instrumental activity of daily living, IADL)表现为交通工具的使用、购物、家务活动等受限。③参与水平受限:患者自2019年9月腰痛加重后,因不能久坐而工作能力受限,工作效率下降。
1.3.2 康复诊断 经过临床推理和分析,对该患者的病情进行康复诊断:①结构与功能:L5~S1椎间盘脱出,L4~5椎间盘膨出;左下肢疼痛麻木,骨盆偏斜;躯干前屈/后伸活动受限;②活动受限:BADL轻度依赖,穿衣(穿鞋、裤)等日常生活活动能力下降;IADL受限,家务、交通的使用等能力下降。③参与受限:社会交往受限,生活满意度下降。对治疗利弊因素分析:利,患者学历高,理解力和依从性好;弊,患者疼痛反复,对该病有手术指征到心理压力大,存在焦虑等情绪。
1.3.3 制定计划 短期目标:减轻左下肢疼痛、放射痛和麻木;改善患者弯腰(躯干前屈)能力。长期目标:增加腰椎稳定性,提高ADL,提高久坐时间;回归社会。
1.4 康复干预 3E模式是由国际康复协会提出的,其中包括情感支持(Emotion)、功能训练(Exercise)和健康教育(Education)3个方面,①Emotion:由于中枢神经系统的影响,慢性脊柱源疼痛现在被认为是一种生物-心理-社会综合征[7]。康复治疗师应给予伴有焦虑和抑郁的患者更多的心理支持。本病例患者作为一名医院管理者深知手术治疗可能带来的并发症和风险,故而寻求康复治疗。此次就诊前患者已在其他医疗机构接受过一些物理治疗,然而效果并不理想,患者就诊过程中明显存在焦虑。心理评估显示,患者HEI量表评分12分,为轻度情绪不良。因此在治疗期间,治疗师着重多与患者进行沟通,详细告知该患者病情,并传达IDH的治疗知识。同时分享优秀案例,鼓励患者积极面对疾病,提高治疗信心,坚持配合康复治疗方案。②Exercise:第1阶段:第1周,主要目为缓解疼痛,改善关节活动度。1次40min,4次/周。纠正脊柱骨盆力线,治疗师采用本体感觉神经肌肉促进(proprioceptive neuromuscular facilitation,PNF)技术,体位:右侧卧位;模式:左侧骨盆前下运动;技术:主动肌技术;解除坐骨神经卡压: slump松动,20次/组,3组/日。第2阶段:第2~3周,主要目的缓解疼痛,增强核心肌力。40min/次,4次/周。PNF核心稳定训练:体位:左侧卧位、右侧卧位、仰卧位;模式:躯干模式;技术稳定反转技术、节律性稳定技术。10次/组,3组/日;平衡垫训练:平衡垫站立保持训练,5min/组,2组/日。第3阶段:第4周,主要目的:核心稳定,自我锻炼宣教:40min/次,2次/周。PNF核心稳定训练,体位:坐位;模式:躯干模式;技术:稳定反转技术,节律性稳定技术。10次/组,3组/日。③Education:根据患者自身能力,文化程度,生活习惯,兴趣爱好以及对LDH的认识给予相应教育,使患者掌握疾病相关知识、心理情绪调节方法以及注意事项等。因此治疗师为患者推送了科室公众号与LDH相关的科普文章和视频,鼓励患者学习和跟练。根据患者的兴趣爱好设计水中练习站立位slump松动,嘱咐患者在水中双侧腿交替进行自我松动,20min/次,2次/周。同时教会患者太极拳,经常出差的本例患者也方便随时练习,巩固治疗效果。
2 结果
经过4周的康复治疗后,患者的肌力有所提高。VAS评分由8分逐渐降至0~1分,且腰椎关节活动度完全正常。Oswestry功能障碍指数(Oswestry disability index,ODI)由60%降到10%。见表2。经过4周的物理治疗后,患者症状基本消除。1个月后随访,患者回归工作岗位,参与能力达到正常。3个月后电话随访,患者表示没有再出现疼痛和麻木等症状。
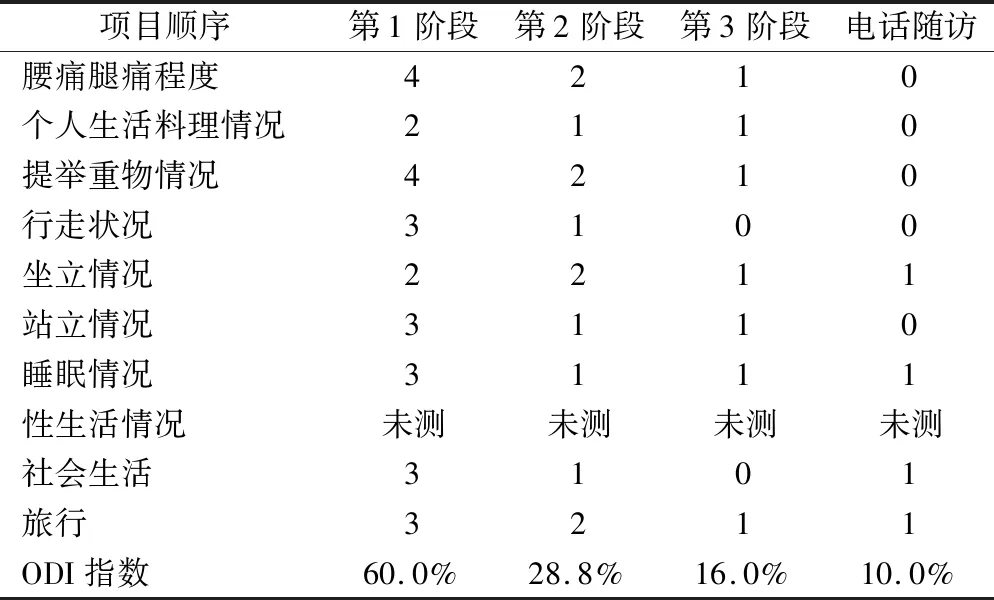
表2 患者治疗过程中ODI结果比较
3 讨论
腰椎间盘突出是椎间盘退变和椎间盘老化的常见表现[8]。有报道称全世界约9%的人遭受了腰痛困扰,影响患者生活质量同时也是一个重大的经济负担[9]。传统的椎板切开和椎间盘切除术可引起肌肉和韧带损伤,导致术后背部疼痛和肌肉萎缩,术后硬膜外间隙瘢痕增生也可能导致疼痛等状况的发生[10]。目前治疗腰椎间盘突出症和退行性椎间盘疾病的一般治疗方法,可以分为保守和手术两种方法,治疗方式的选择取决于患者和临床医生[9]。
根据首次评估患者有骨盆不对称,治疗师采用PNF技术纠正脊柱骨盆力线。第一组治疗结束后,患者疼痛症状减轻明显,腰椎屈曲活动度增加。近年来越来越多研究者关注到脊柱结构或脊柱骨盆排列与腰痛的相关性[11]。在实际临床工作中,我们也发现许多腰痛的患者可以通过调整脊柱骨盆力线减轻疼痛。由于患者的直腿抬高试验和slump试验[7]均为阳性,结合影像学资料,判断患者存在神经根卡压,治疗师决定采用slump牵伸技术。有学者认为在神经源性疼痛综合征中,slump拉伸可以消除神经内水肿,恢复压力梯度,缓解缺氧,改善相关症状[12],同时可以有效减少神经组织(如硬脑膜、硬膜鞘和神经根)与周围结缔组织之间的粘连[13]。训练结束后,患者的腰部活动恢复正常,腰痛和下肢放射性疼痛明显减轻。
PNF核心稳定训练和平衡垫训练可增强患者的躯干核心肌力。越来越多研究表明,锻炼可能具有神经肌肉保护作用[14]。欧洲腰痛管理指南将锻炼推荐为应对疼痛和力量丧失的首选[15]。核心稳定训练(core stability exercise, CSE)作为治疗LBP的一种形式变得越来越受欢迎。CSE包括深部躯干肌肉功能的训练,以及静态、动态和功能性任务中深部和浅部躯干肌肉的协调[16]。核心肌训练有助于加强脊柱的稳定性,改变椎旁肌的募集模式,也更利于改善腰椎沿身体纵轴旋转的稳定性[17]。增强这些肌肉的功能可以提高躯干肌肉的力量、耐力和柔韧性[18]。已知PNF训练可以改善腰部肌肉和肌腱内的本体感觉功能,从而提高躯干肌肉对神经肌肉刺激的活性和协调性。许多研究已经报道了CES和PNF对LBP的有效性[19-20],我们为患者进行了核心稳定训练和PNF训练,增强腰椎稳定性,以加强治疗效果,防治症状反复。
主动居家康复方面,结合患者的兴趣爱好为游泳和经常入住酒店等特点,教会患者水中运动和太极拳两种自我锻炼方式。有研究证明,水中运动疗法对减轻LBP患者的疼痛有潜在的益处[21]。结合slump 牵伸训练,我们为患者设计了水中运动训练动作,嘱咐患者每周最少完成一次。低质量的证据表明,针对腰痛,太极有助于中度疼痛的改善[22]。美国医师学会也将太极拳列入腰痛的非侵入性治疗指南中[4]。并且太极拳训练不需要大的训练场地和其他器械,适合该案例中需要经常出差的患者,方便随时练习。
经过4周严谨的康复训练后,患者自述疼痛完全消除,腰椎关节活动度恢复正常。3个月随访患者亦未再次出现疼痛。通过此个案,我们利用现代康复理念3E模式,综合利用PNF技术、太极、核心训练和水疗等多项技术,帮助患者避免了手术,解除疼痛,重新回归生活和社会。本例证明,基于3E模式构架的腰痛患者的康复治疗方案具有全面、客观、实用及科学性,是一种行之有效的康复模式,值得临床推广。
