2型糖尿病微血管病变与骨密度的相关性研究
2023-02-26陈一菲何玉玲
陈一菲 何玉玲
广西医科大学第一附属医院老年内分泌科,广西 南宁 530000
糖尿病(diabetes mellitus,DM)和骨质疏松症是老年人群中常见的慢性疾病。目前我国DM患病率大约为9.8%(20~79岁),居世界首位[1]。DM是一种慢性代谢性疾病,随着病程进展和血糖控制不佳,可引起微血管病变(micro vascular disease, MVD)。MVD是DM的特异且常见的并发症,包括糖尿病视网膜病变(diabetic retinopathy,DR)、糖尿病肾病(diabetic nephropathy,DN)。Oikaw等[2]的研究结果首次显示了糖尿病小鼠模型中骨髓微血管病变的病理特征,包括血流和微血管密度显著下降、血液成分合成减少和骨髓微血管通透性显著增加以及糖尿病小鼠的骨髓脂质浸润及骨量减少。一些研究[3]表明DM患者存在多种微血管病变时可能加速骨质疏松的发生,但是LEIDIG 等[4]的研究显示BMD与微血管病变的发生无明显相关性。因此本研究拟探讨T2DM患者微血管病变与骨密度的相关性,为T2DM患者早期诊断和防治骨质疏松症提供理论依据。
1 材料与方法
1.1 研究对象
收集2021年1月至2022年1月于广西医科大学第一附属医院老年内分泌科住院的T2DM患者共317例,男性患者均大于50岁,女性患者均已绝经。按是否合并糖尿病微血管病变将患者分为MVD组(178例)、无MVD组(139例)。排除标准:(1)患有甲状腺功能异常、垂体疾病、风湿结缔组织疾病等影响骨密度的疾病及近期使用过影响骨代谢的药物;(2)患有恶性肿瘤、血液病;(3)严重肝、肾功能不全,重症感染者;(4)近半年有骨科手术史、长期卧床者;(5)近期曾出现糖尿病酮症酸中毒者等。
1.2 研究资料
记录受试者性别、年龄、有无病理性骨折、糖尿病病程、血压等一般资料。隔夜空腹8 h以上,早餐前抽取静脉血。采用生化自动分析仪雅培流水线测定TG、TC、FBG、Ca、SCr、P、ALP、LDL-C、HDL-C、RBP等生化指标;采用放射免疫法测定OC、PTH、HbA1c、FCP、25(OH)D3;采用酶联免疫吸附法测定尿微量白蛋白。
1.3 骨密度测定
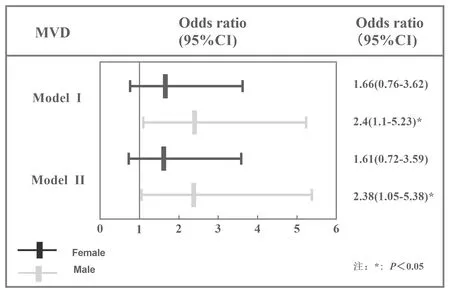
使用Horizon A(S/N303143 M)骨密度仪测量受试者腰椎(L1~4)、左髋部整体、左股骨颈的BMD(g/cm2)并计算T值。根据WHO推荐的诊断标准[5]:T值≤- 2.5为骨质疏松;- 2.5 入组病人均符合WHO 1999年T2DM诊断标准[6];糖尿病微血管病变诊断标准:根据2017年中国2型糖尿病防治指南[7]推荐的随机尿白蛋白/肌酐比值和eGFR分期,在3次尿白蛋白/肌酐比值的结果中至少有2次超过30 mg/g,进而诊断有无DN。根据2002年国际眼病学会制定的DR分级诊断标准,经有经验的眼科医师使用日本兴和免散瞳眼底照相机 Nonmyd-α-DIII拍摄眼底照相,根据所见结果判断有无DR。 MVD组与无MVD组糖尿病病程、身高、年龄、收缩压、合并高血压占比、血肌酐、视黄醇结合蛋白、腰椎整体、股骨颈、髋部整体骨密度比较差异有统计学意义(P<0.05),见表1。 表1 两组间临床和实验室特征比较Table 1 Comparison of linical and laboratory characteristics between the two groups [M(Q25,Q75), 2.2.1MVD与OP的关系比较:MVD组和无MVD组的骨质疏松症患病率不同,差异有统计学意义(43%vs28%,P=0.007),T2DM合并MVD者发生骨质疏松症的风险是无MVD者的1.91倍(OR值95%CI:1.19~3.07),见表2。 表2 MVD与骨质疏松症的关系[n(%)]Table 2 The relationship between diabetic microangiopathy and osteoporosis[n(%)] 2.2.2DR与骨量异常的关系比较:将317例T2DM患者分成骨量正常组和骨量异常组进行比较得出,T2DM合并DR组和无DR组的骨量异常患病率不同,差异有统计学意义(P=0.008),T2DM合并DR组发生骨量异常的风险是无DR组的2.3倍(95%CI:1.23~4.28),见表3。 表3 DR与骨量异常的关系[n(%)]Table 3 The relationship between diabetic retinopathy and bone mass abnormalities[n(%)] 2.2.3DN与骨量异常的关系比较:T2DM合并DN组和无DN组的骨量异常患病率不同,差异有统计学意义(P=0.025),T2DM合并DN组发生骨量异常的风险是无DN组的2.16倍(95%CI:1.09~4.27),见表4。 表4 DN与骨量异常的关系[n(%)]Table 4 The relationship between diabetic nephropathy and bone mass abnormalities[n(%)] 借用DAG方法形成因果网络,得出混杂因素如下:性别、年龄、糖尿病病程、BMI、有无高血压、骨钙素及甲状旁腺素。以是否发生骨质疏松症作为因变量(赋值:0=无骨质疏症,1=有骨质疏松症)进行多因素Logistic回归分析。当校正性别、年龄、糖尿病病程、BMI时,合并微血管病变是骨质疏松症的独立危险因素(Model I)。当在Model I的基础上继续校正高血压、骨钙素、甲状旁腺素后,合并微血管病变是骨质疏松症的独立危险因素(Model II)。另外,女性、年龄≥65岁、合并高血压是T2DM合并骨质疏松症的独立危险因素,而BMI是保护因素(见表5)。为了排除性别的影响,本研究根据性别进行数据分层分析。不同建模条件下,男性T2DM患者合并MVD均是骨质疏松症的独立危险因素,而在女性患者中无相关关系(见图1)。 表5 骨质疏松症的多因素回归分析Table 5 Multifactorial regression analysis of osteoporosis 图1 不同建模条件下不同性别T2DM人群合并MVD对于骨质疏松症的影响Fig.1 Effects of MVD on osteoporosis in T2DM of different genders under different modeling conditions注:Model I:校正有无MVD、年龄、糖尿病病程、BMI;Model II:Model I基础上继续校正有无高血压、骨钙素、PTH。 本研究结果表明T2DM 合并MVD者年龄更大、糖尿病病程更长、收缩压水平更高、合并高血压占比更大。而MVD组和无MVD组两组间的性别、BMI无明显差异。国外一项系统综述[8]表明糖尿病病程是DR发生和进展的主要危险因素。大部分研究[9-12]表明年龄、糖尿病病程、HbA1c水平及LDL水平与MVD的发生相关,其中部分研究[9-10]发现BMI、SBP都是糖尿病发生MVD的独立危险因素。此外,有研究结果[13-14]显示性别也与MVD的发生有相关性,但本研究中的两组间性别比较无差异,可能与研究样本量较少有关,仍有待进一步研究。 本次研究关于MVD组与无MVD组脂代谢指标比较结果显示,TC、TG、HDL-C、LDL-C、Ca、P差异均无统计学意义,表明此次研究中这些指标与MVD无相关性,与黄珂等[11]研究结果不同。原因可能为TC、TG、HDL-C、LDL-C仅代表或反应近期情况,不能准确反应机体长期的代谢状况,而且易受口服调脂药物等混杂因素的影响。其中,Ca和P可能不是影响骨质疏松的因素。Ca和P是骨形成的原料,在骨吸收过程中,Ca释放到血液中的数量会增加。血Ca水平与体内Ca水平间不呈正相关,并且血 Ca、P代谢受许多因素影响。因此尚不可作为影响T2DM患者BMD水平的直接指标。 随着MVD的发生,T2DM患者的腰椎、髋部骨密度随之下降[15]。本研究显示MVD组股骨颈、髋部整体、腰椎BMD较无MVD组下降,差异有统计学意义。MVD对股骨颈、髋部整体、腰椎BMD的影响程度还有待进一步展开大样本前瞻性研究予以证实。本研究中T2DM合并MVD组骨质疏松症患病率高于无MVD组,差异有统计学意义,与大部分研究结果相一致[16]。 本研究经多因素回归分析得出MVD是T2DM合并骨质疏松症的独立危险因素,与大多数研究结果一致[17]。李璟[15]研究发现,中老年T2DM合并糖尿病周围神经病变者腰椎L2~4、股骨颈、Troch处BMD较低。王亚梅等[18]研究发现T2DM患者在未发生视网膜病变和微量白蛋白尿时,BMD趋于增加,但当发生DR和DN时,BMD明显下降,特别是股骨近端BMD。合并MVD是并发骨质疏松症的独立危险因素的原因可能是糖尿病微血管病变可导致骨小梁和皮质骨微血管循环障碍,呈现缺血缺氧病理改变,从而造成骨组织代谢异常,促进OP的发生和发展。进一步分层分析显示在男性T2DM患者中,合并MVD是骨质疏松症的独立危险因素,而在女性患者中无相关关系,目前各研究结论不一致。林婷等[19]研究显示在T2DM患者中与无DN的T2DM患者比较,合并DN的男性患者腰椎骨密度更低,而女性患者中无明显相关性。ZHONG 等[20]在对2 170名T2DM患者的横断面研究中发现MVD与女性骨密度呈负相关,但在男性中没有相关关系。韩国的一项大样本研究[21]采用DXA检测8 749例DM患者骨密度,结果显示合并DR的女性T2DM患者骨量减少,而在男性患者中无该相关性。此种矛盾结论可能是由于DM病人合并MVD种类、严重程度有所不同所致。本研究显示BMI是骨质疏松症的保护因素,与LI 等[22]研究结果一致。可能原因是肥胖会增加骨骼承受负荷,刺激骨骼生长,减少骨量丢失。而且肥胖患者易导致胰岛素抵抗,胰岛素能促进骨细胞生成,合成骨胶原[23]。在一定范围内增加BMI对BMD有益,但也可能导致心血管疾病,所以不建议通过盲目增加BMI来增加BMD。 当然本研究也存在一些局限性。首先,本研究是小样本、单中心研究而且是横断面研究,不能得出微血管病变与骨密度改变的因果关系;其次,本次研究未将性激素水平、骨转换标志物水平纳入研究指标中,部分合并高血压的病人使用降压药都可能对骨密度产生影响。 综上,本研究结果显示男性T2DM患者合并微血管病变是骨质疏松症的独立危险因素,而在女性患者中无相关关系。今后有待开展进一步的大样本量前瞻性研究,以阐明微血管病变与骨密度的关系。1.4 诊断标准
1.5 统计学方法

2 结果
2.1 MVD组与无MVD组的临床和实验室特征比较
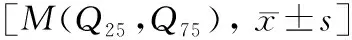
2.2 MVD与骨密度水平的相关性



2.3 T2DM合并OP的影响因素

3 讨论
