10例毛母质瘤的皮肤镜特征分析
2023-02-20吕亚婷李昕雨于晓静郭淑兰王玉坤
吕亚婷 李昕雨 于晓静 郭淑兰 王玉坤 钟 华
山东大学齐鲁医院,山东济南,250014
毛母质瘤是一种起源于向毛母质细胞分化的原始上皮胚芽细胞的良性肿瘤,临床较少见,好发于青年,有研究表明发病年龄呈双峰分布, 60岁以上是另一个发病高峰[1]。女性发病率高,常发生于头面部,其次是上肢、颈、躯干及下肢[2]。毛母质瘤常表现为单发、实性、深皮下或真皮肿块,临床表现异质性较明显,常常导致误诊,有研究表明毛母质瘤术前诊断的准确率不到30%[3]。临床常通过超声成像辅助诊断毛母质瘤,超声下毛母质瘤的诊断符合率从不足20%到80%不等,不同研究的诊断率差异较大[4-6]。皮肤镜作为一种非侵入性检查,在皮肤科得到广泛应用。我们总结了10例毛母质瘤的皮肤镜改变,为提高毛母质瘤的临床诊断率提供一些线索。
1 资料与方法
1.1 临床资料 总结山东大学齐鲁医院皮肤科就诊,行病理学检查确诊同时行皮肤镜检查的10例毛母质瘤患者,其中女5例,男5例。收集患者临床特征及皮肤镜特征。
1.2 方法 记录患者的临床特征,包括年龄、性别、病变位置、初步临床诊断。皮肤镜(Fotofinder body studio atbm,德国)以20倍放大倍数对皮损进行检查,记录皮损的以下特征:a.整体模式,包括黄白色无结构区,白色条纹,是否有破溃及渗出物;b. 血管结构,包括紫红色均质区域,不规则分枝状血管,点球状或发夹状血管。
2 结果
共收集10例毛母质瘤患者,其中女5例,男5例,年龄3~22岁,平均(11.7±6.7)岁。10例患者均为单发的毛母质瘤,有5例(50%)位于面颊,2例(20%)位于头皮,2例(20%)位于上肢(均为水疱型毛母质瘤),1例(10%)位于肩颈部。在使用皮肤镜及病理学检查前,初步临床诊断包括2例(20%)毛母质瘤,2例(20%)皮肤肿物,1例(10%)瘢痕疙瘩,1例(10%)化脓性肉芽肿,1例(10%)表皮囊肿,1例(10%)传染性软疣,1例(10%)皮脂腺增生,1例(10%)Spitz痣,部分临床照片及皮肤镜特征如图1所示。皮肤镜下观察到以下特征:a.整体模式,包括黄白色无结构区,白色条纹,是否有破溃及渗出物;b. 血管结构,包括紫红色均质区域,不规则分枝状血管,点状、球状或发夹状血管。10个毛母质瘤病灶中,发现黄白色无结构区的有9例(90%),白色条纹的有6例(60%),发生破溃的有2例(20%),其中1例(10%)患者破溃处发现黄白色颗粒。所有毛母质瘤均可见血管结构,其中紫红色均质区域的有8例(80%),有不规则分枝状血管的6例(60%),点球状、发夹状血管的有2例(20%),见表1。

毛母质瘤皮肤镜下最常见特征为黄白色无结构区(红色箭头),紫红色均质区域(蓝色箭头),不规则分枝状血管(皮肤镜接触式镜头的挤压可能导致分枝状血管现象不佳,需要在皮肤镜检查时动态观察),白色条纹(黑色箭头)。皮肤镜图像1h可见紫蓝色均质结构(黄色箭头),皮肤镜检查时不同压力下紫蓝色结构可褪色(提示为血管结构),需要与基底细胞癌中的蓝灰色巢鉴别。
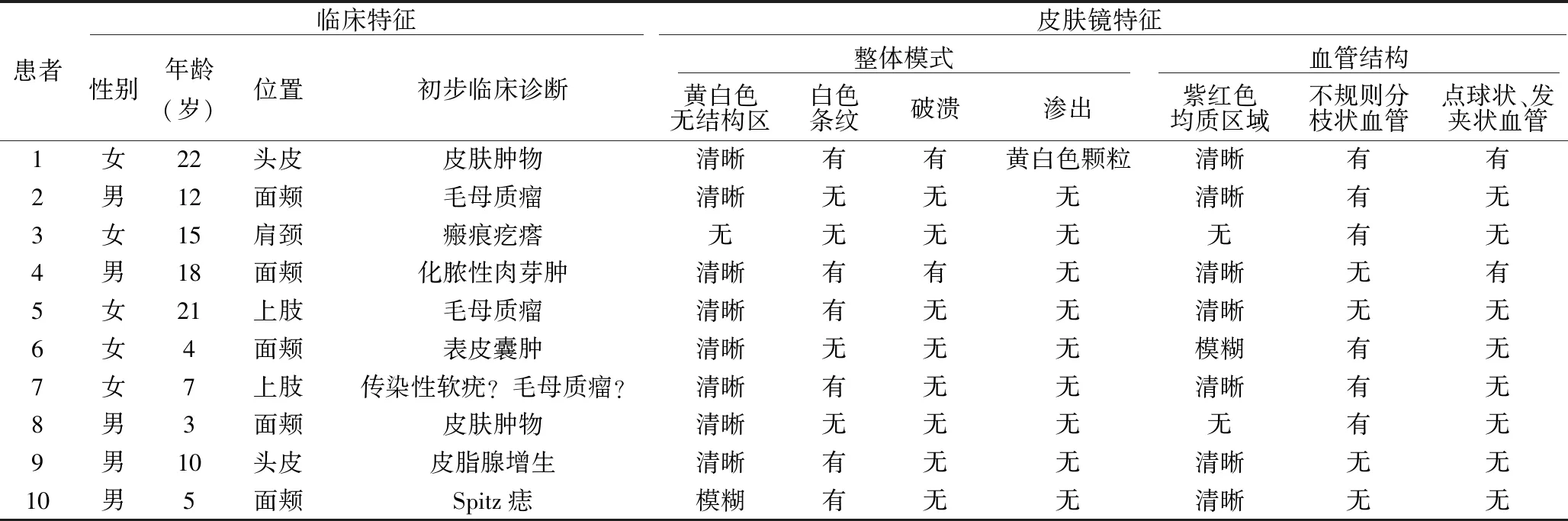
表1 10例毛母质瘤的临床特征及皮肤镜特征

2a:基底样细胞、影细胞团块,可见多核巨细胞、钙化区(HE,×100);2b:水疱型毛母质瘤的真皮浅层高度水肿,淋巴管及毛细血管扩张(HE, ×20)
皮肤病理学均可见瘤体位于真皮中下层,由基底样细胞和影细胞组成,可见过渡细胞、多核巨细胞及中等量炎细胞浸润,可见钙化组织;完整切除的水疱型毛母质瘤瘤体与表皮之间的真皮高度水肿,淋巴管及毛细血管扩张、弹性纤维减少,散在炎细胞浸润,见图2。
3 讨论
毛母质瘤是一种毛囊来源的缓慢生长的良性肿瘤,肿瘤主要有基底样细胞和影细胞组成的上皮细胞岛,二者之间为过度细胞,周围有肿瘤间质,其中包含扩张的血管、伴有异物肉芽肿的慢性炎症改变,病灶的钙化呈分布在影细胞和基质中[7]。毛母质瘤的发病年龄呈双峰分布,分别在20岁以内和60岁以上[1],多为单发,触之为质硬的皮下结节,可触及玻璃渣感。毛母质瘤临床上常需要与表皮囊肿、皮样囊肿、血管瘤、基底细胞癌等鉴别。本研究的10例病例在进行皮肤镜和病理学检查前,仅有20%的诊断为毛母质瘤,临床诊断包括瘢痕疙瘩、化脓性肉芽肿、表皮囊肿、传染性软疣、皮脂腺增生、Spitz痣。Zaballos[8]等首次描述了毛母细胞瘤的皮肤镜特征,包括不规则白色结构(80%)、白色条纹(70%)、红色均质区域(90%)、发夹状血管(70%)、分枝状血管(70%)。根据这些特点,我们发现皮肤镜下毛母质瘤的诊断率有所提高。本研究中,毛母质瘤最常见的皮肤镜特征包括黄白色无结构区(90%)、紫红色均质区域(80%),其次是不规则分枝状血管(60%)和白色条纹(60%),结果基本一致。
对于体积较小的毛母质瘤来说,皮肤镜下的黄白色无结构区可能需要与皮脂腺增生、传染性软疣的黄白色结构相鉴别。皮脂腺增生的黄白色小叶状结构形态较小,可散在、聚集性或“爆米花”样分布;传染性软疣常表现为皮损中央白色或淡黄色圆形结构,周边绕以点状、线状血管[9];而毛母质瘤的黄白色无结构区边界不清,形态更加清晰、不规则,体积较大。我们分析认为,黄白色无结构区与组织学上的钙化相对应,也有可能与毛母质瘤生长过快、肿瘤中心大量嗜伊红染色的角蛋白碎片有关。在我们收集的病例中,头皮的1例较大的毛母质瘤发现有黄白色颗粒渗出(图1e)可能支持这一论点。有钙化的表皮囊肿临床上不易与毛母质瘤鉴别,表皮囊肿皮肤镜下的黄白色无结构区通常较浑浊,仔细观察通常可在皮损中央或一侧探及扩张的毛囊开口,此点可与毛母质瘤相鉴别。
有学者认为毛母质瘤的生长或局部刺激,可能导致肿瘤周围及其上部真皮血管增生、淋巴管渗漏及真皮水肿[7],我们分析认为这与皮肤镜下观察到的清晰、丰富的血管结构相对应,80%的毛母质瘤发现了紫红色均质区域及60%的毛母质瘤发现了不规则分枝状血管。由于血管丰富,儿童及青少年发病的毛母质瘤皮损可呈红色,表面较光滑,可能会被误诊为Spitz痣。当老年患者出现分枝状血管时,需要与基底细胞癌(尤其是无色素性结节型基底细胞癌)相鉴别。基底细胞癌的皮肤镜下除了分枝状血管,还可见蓝灰色卵圆巢、多大的蓝灰色小球、枫叶状结构或轮辐样结构;对于无色素性结节型基底细胞癌来说,可见分枝状血管和白色纤维状条纹,但黄白色无结构区较少见。有学者认为小部分毛母质瘤皮肤镜下可探及蓝灰色无结构区[8,10],而我们分析后认为这可能与不同深度、不同形态的血管结构有关。本研究中,一些紫红色均质区域可呈现出紫蓝色区域(图1h),皮肤镜检查重压时这些紫蓝色均质区域可发生颜色变化,提示紫蓝色区域可能为血管结构;基底细胞癌的蓝灰色结构不会因检查时手法不同而发生颜色变化,这需要皮肤镜操作者动态操作时使用不同的手法来验证。
白色条纹的发生率为60%,可能与肿瘤团块上部真皮的纤维化有关。有学者提出[8],当皮损发现白色纤维状条纹,尤其是在老年患者中,特别需要与黑素瘤中的白色退行性结构相区别(本研究收集的10例患者均为儿童及青少年)。而黑素瘤皮肤镜下通常会出现非典型色素结构、伪足、蓝白幕、不典型污斑。
检索文献后发现,既往发表的中文文献中,毛母质瘤的皮肤镜特征多为个例报道[11,12],对毛母质瘤的皮肤镜特征的系统性描述较少。虽然本研究收集的病例样本量较小,无法进行统计学分析。但我们发现毛母质瘤的一些皮肤镜特点发现率极高,其中90%的毛母质瘤镜下发现黄白色无结构区,紫红色均质区域发现率为80%,不规则分枝状血管及白色条纹发现率为60%,这对于提高毛母质瘤的临床诊断率是有意义的,本研究总结的皮肤镜特征也为后续更多资料的收集及数据分析提供线索。
总之,黄白色无结构区、紫红色均质区域、不规则分枝状血管及白色条纹是毛母质瘤最常见的皮肤镜特征。当儿童或青少年患者头面部、上肢患有惰性生长的皮下肿瘤,其皮肤镜表现为黄白色无结构区、紫红色均质区域、不规则分枝状血管及白色条纹等特征时,可以考虑毛母质瘤的诊断。然而需要指出的,皮肤镜并不能保证诊断的准确性,尤其对于老年患者来说,需要与一些低色素的恶性皮肤肿瘤相鉴别,可疑病例需组织病理学检查明确诊断。
