CAD/CAM应用于健侧下颌角截骨及预成型钛网联合移植整复半侧颜面短小
2023-02-10宋丽斌MohammedQasemAlWatary何映酉毕丹丹李继华
宋丽斌,Mohammed Qasem AlWatary,何映酉,毕丹丹,李继华
半侧颜面短小(hemifacial microsomia,HFM)又称为第一、二鳃弓综合征[1],是除唇腭裂外最常见的先天性颅颌面畸形,可累及颅面骨、外耳、眼部、软组织、面神经等[2],发病率约为1/5 600~1/3 000[3-4],多为单侧发病,部分累及双侧[1]。具体病因及发病机制尚不明确,目前认为第一、二鳃弓发育异常可能引起单侧颅面骨骼结构及形态发育不全,导致面部不对称[4]。HFM临床表型多样,其中以下颌骨畸形较为明显[2]。临床常用的Pruzansky-Kaban分型根据下颌骨畸形程度将HFM分为Ⅰ、ⅡA、ⅡB和Ⅲ型[5]。HFM的临床治疗具有挑战性,ⅡB和Ⅲ型HFM患者的颞下颌关节缺如或严重发育不全,往往需要进行颞下颌关节及升支的重建[1]。轻度畸形的患者颞下颌关节发育尚可,通常采取牵张成骨(distraction osteogenesis,DO)或正颌手术来调整牙合平面及改善颌骨偏斜[6]。然而部分HFM患者咬合关系良好,并不表现为明显的半侧上、下颌骨垂直向及矢状向发育不足,主要表现为双侧下颌骨体积差异,针对此类HFM患者,传统正颌手术或DO往往没有必要且并不适用,患侧骨增量疗效更明确。除此之外,东亚人群的传统审美追求圆滑、柔美的面部轮廓[7],因此对于部分健侧下颌角肥大的HFM患者,可同期行健侧下颌角整形术。本研究探讨计算机辅助设计及制作(CAD/CAM)应用于健侧下颌角截骨及预成型钛网联合移植整复HFM的可行性,界定其适应证并评价治疗效果。
1 资料与方法
1.1 病例选择
本实验获得四川大学华西口腔医院医学伦理委员会批准,伦理号WCHSIRB-D-2022-182,患者均知情同意。选取2013年9月至2021年11月于四川大学华西口腔医院正颌与颞下颌关节外科就诊的11例(男6例,女5例)HFM成年患者,年龄19~29岁(平均年龄23岁)。其中6例患者为Pruzansky-KabanⅠ型,其余5例患者为ⅡA型。
1.2 CAD/CAM设计
将患者术前的螺旋CT图层以DICOM格式输出,导入Mimics v20.0及3-matic v12.0,在显示器上以0.5 mm的层间距分割重建颅面骨(图1A),并设计术前虚拟手术截骨方案,辅助外科医生在术中实现健侧下颌角的精准截骨。通过镜像健侧原理,重建对称的下颌骨(图1B),确定个性化预成型钛网的大小、放置的位置及术中需要的骨量。最后将患者数据输出导入CAM机(PTY Medtech公司,中国深圳),制作下颌骨3D模型和个性化钛网(图2)。
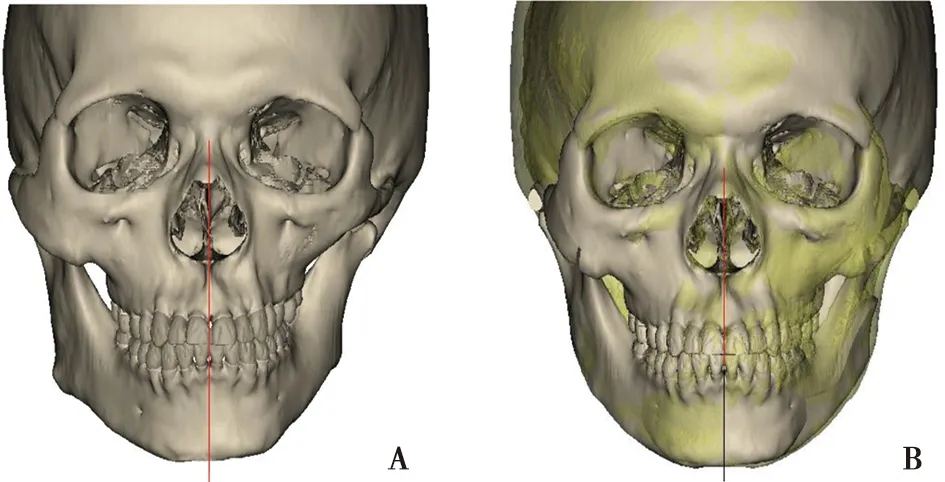
A:模拟重建前;B:健侧下颌角截骨后镜像重建患侧下颌骨

图2 个性化钛网及下颌骨3D模型
1.3 手术流程
所有手术均由同一外科医生在经鼻腔插管全身麻醉下进行。首先经口外颌下切口充分暴露双侧下颌体、下颌角及下颌下缘。适配预制钛网,将其放置在患侧下颌骨,确定其位置、大小与术前方案相符。然后按术前方案使用往复锯在健侧下颌角进行精准截骨,修整切取的下颌角骨块使其与钛网及患侧下颌下缘贴合匹配(图3)。若对侧下颌角骨量不足,可联合健侧下颌角外板皮质骨移植。最后将钛网自体移植骨复合体沿术前设计位置植入患侧下颌骨,使用螺钉固定(图4),修整打磨健侧下颌下缘,使健侧下颌角轮廓更流畅。必要时行颏成形术或颧骨颧弓整形术等轮廓手术调整颏部偏斜或面中份不对称。术后常规使用抗生素,双侧颌下术区置负压引流管。
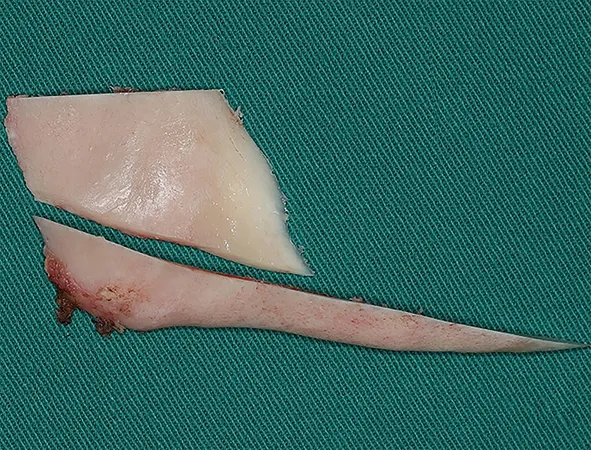
图3 健侧下颌角及外板皮质骨骨块
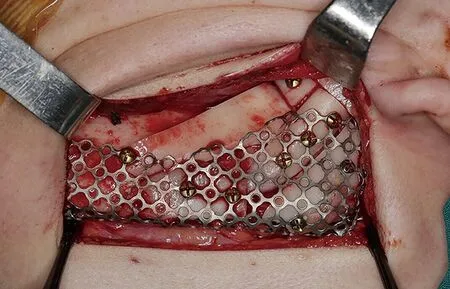
图4 钛网下颌角移植复合体植入患侧下颌骨
1.4 评价指标及测量方法
治疗前后拍摄螺旋CT及面相照,利用Mimics v20.0重建颅面骨,参考Kheir[8]、Kiki等[9]测量体系在三维颅面骨模型上建立一系列参考平面及标志点。参考平面如下:①眶耳平面(Frankfort horizontal plane,FHP),过双侧眶下点和健侧耳点;②正中矢状面(mid-sagittal plane,MSP),过鼻根点、前鼻棘点和蝶鞍点;③冠状面(frontal plane,FP),与FHP和MSP平面相垂直(图5)。标志点如下:髁突上点(Co)、下颌角点(Go)、颏下点(Me)、下颌升支最外上点(O2)、下颌升支最外下点(O1)。O1-O2线表示下颌升支长度(ramus height,RH),Go-Me线表示下颌体长度(length of the mandibular body,BL)(图6)。每条直线分别与FHP、MSP、FP形成的角度代表了下颌骨相对于参考平面的上下、左右、前后方向的三维位置。不对称指数(asymmetry index,AI)计算公式如下:
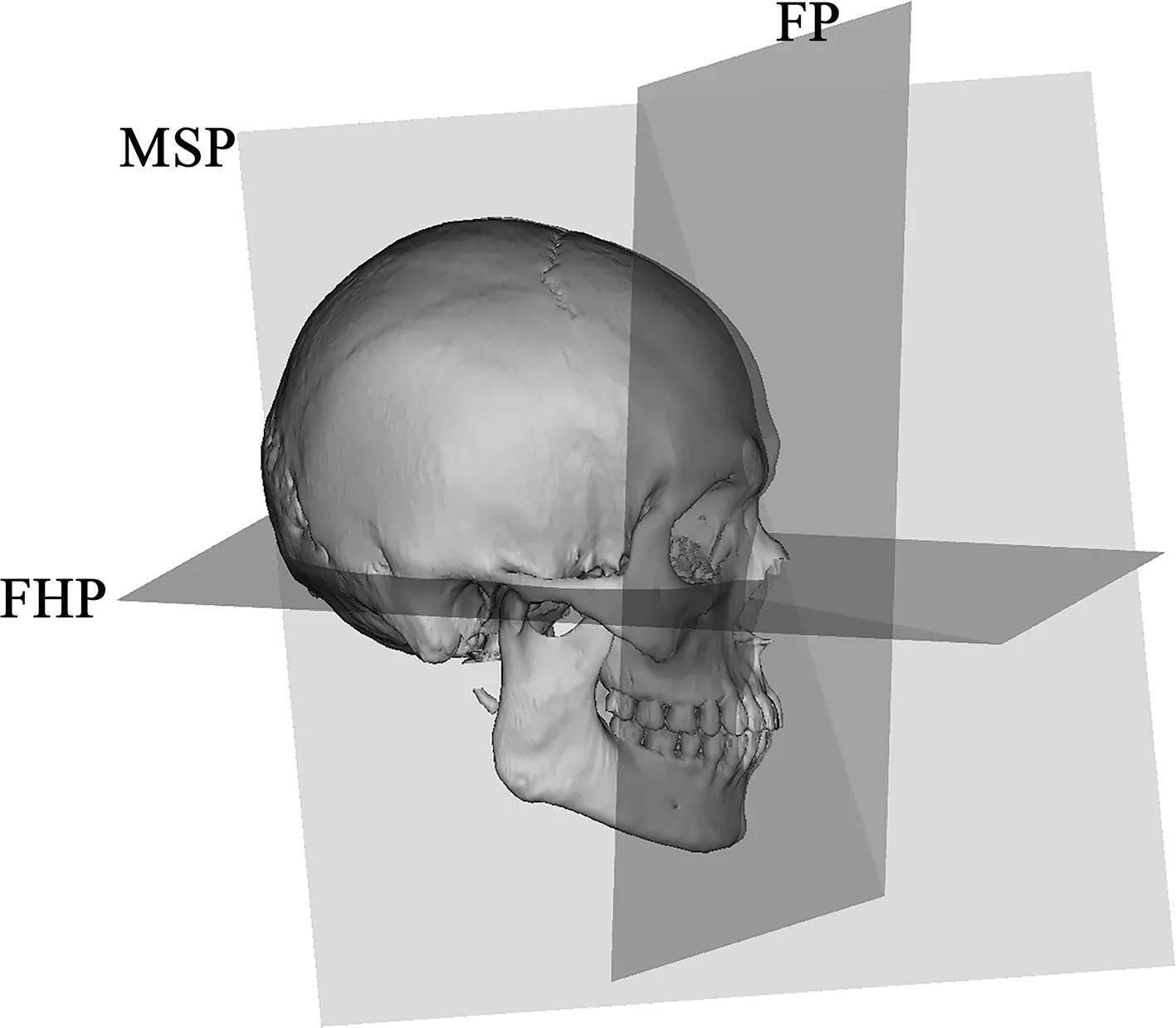
FHP:眶耳平面(Frankfort horizontal plane);MSP:正中矢状面(mid-sagittal plane);FP:冠状面(frontal plane)
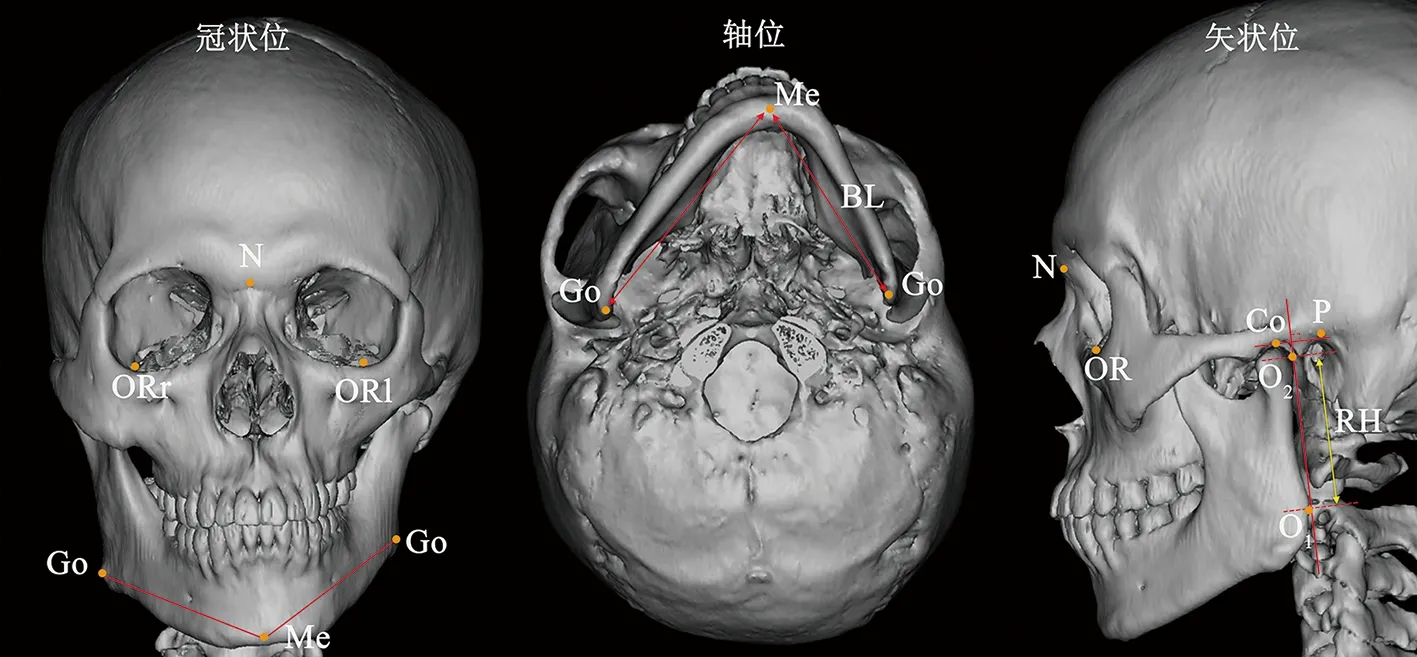
N:鼻根点;ORr、ORl:右眶下点、左眶下点;P:健侧耳点;Co:髁突最上点;Go:下颌角最后下点;O1、O2:下颌升支切线缘外下点、外上点;Me:颏点;BL:下颌体长Go-Me;RH:下颌升支长O1-O2
测量记录一系列术前后下颌骨线性长度和角度,客观地评价术前后下颌骨的对称性。影像学测量分析由一位不在手术团队中的医生进行,并在一个月后重复测量。此外,记录所有患者术后并发症,包括下牙槽神经损伤、术区感染、钛网暴露或松动。
1.5 统计学分析
使用SPSS软件v26.0进行配对t检验,分析手术前后下颌骨对称性。检验水准为双侧α=0.05,P<0.05具有统计学意义。
2 结 果
术后随访时长10~18个月,随访期间无失访患者,所有患者术后均未发生术区感染、钛网暴露、松动或下牙槽神经永久性损伤等并发症,其中4例患者发生暂时性下唇麻木,术后使用营养神经及消肿药物,其下牙槽神经感觉功能在术后半年内均得到恢复(表1)。
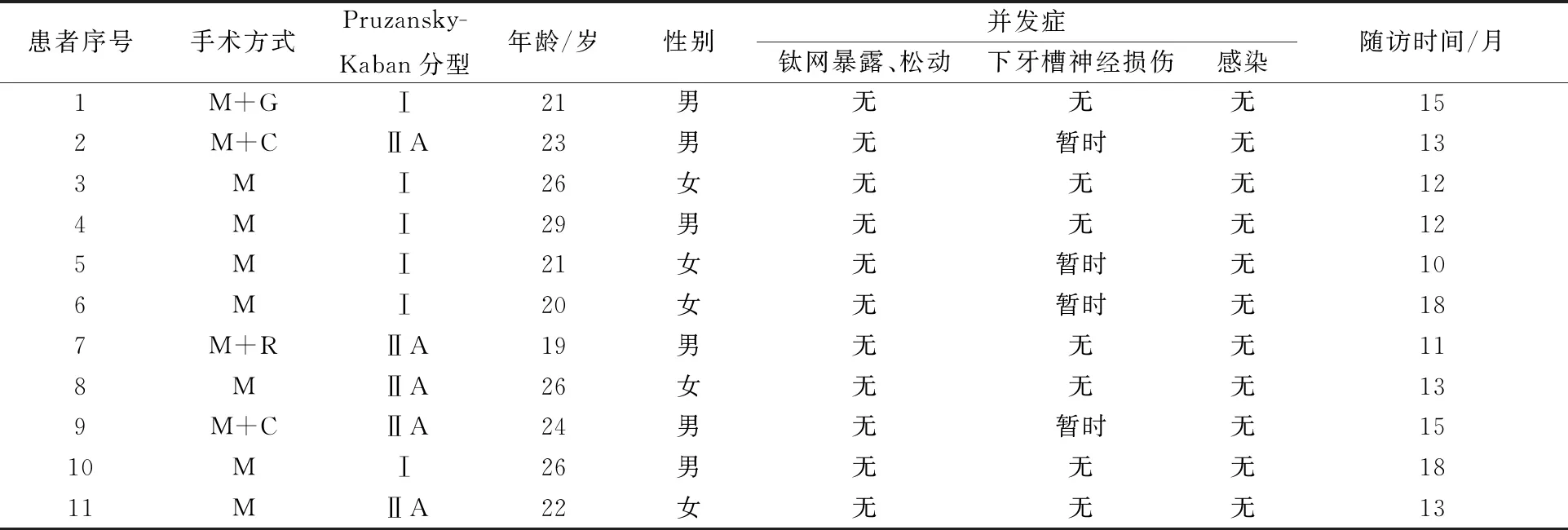
表1 患者信息及术后并发症
11例患者均成功植入钛网自体移植骨复合体于患侧下颌骨,患侧下颌骨体积增大与健侧趋于平衡,患者面部不对称性得到改善。其中一例(病例1)同期行颏成形术,以调整颏部中线偏斜,另一例(病例7)同期行健侧颧骨颧弓整形术改善面中份不对称。患者术前后患侧与健侧各项指标测量值如表2所示。术前患侧与健侧BL、RH值差异均有统计学意义(P<0.05)。术后患侧RH值较术前提高,但双侧RH值仍存在轻微不对称,差异有统计学意义(P<0.05),余测量指标均差异无统计学意义(P>0.05)(表2)。术前后双侧下颌骨测量指标间差值如表3所示,术后双侧下颌骨测量指标间差值较术前均减少,但双侧下颌升支与FP、双侧下颌体与FP夹角差异无统计学意义(P>0.05)。患者术前后AI值分别为(17.11±4.5)%和(4.81±1.73)%,差异有统计学意义(P=0.002)。
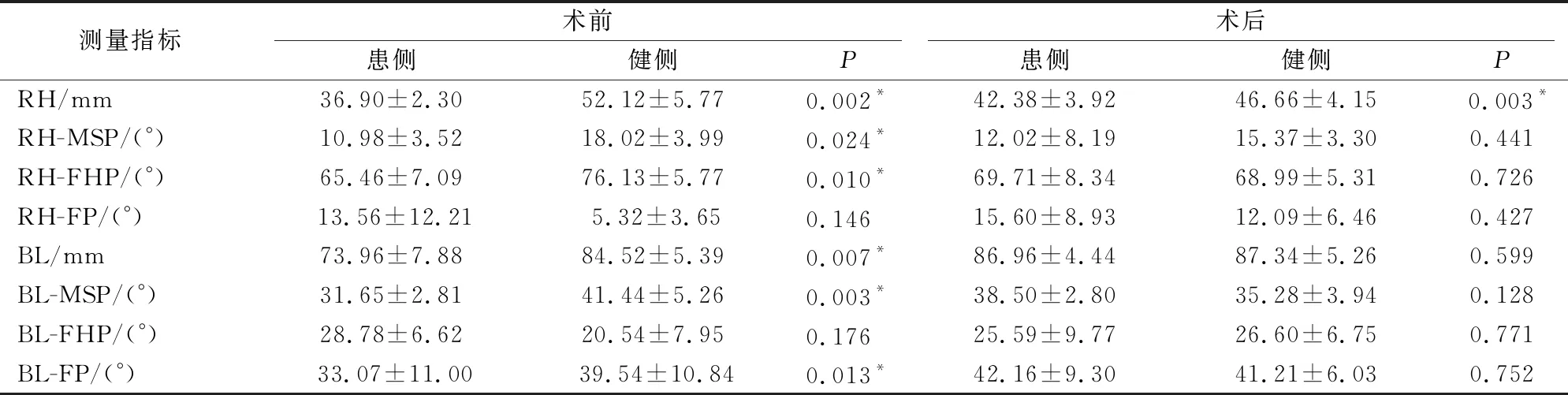
表2 患者治疗前后各项指标测量值
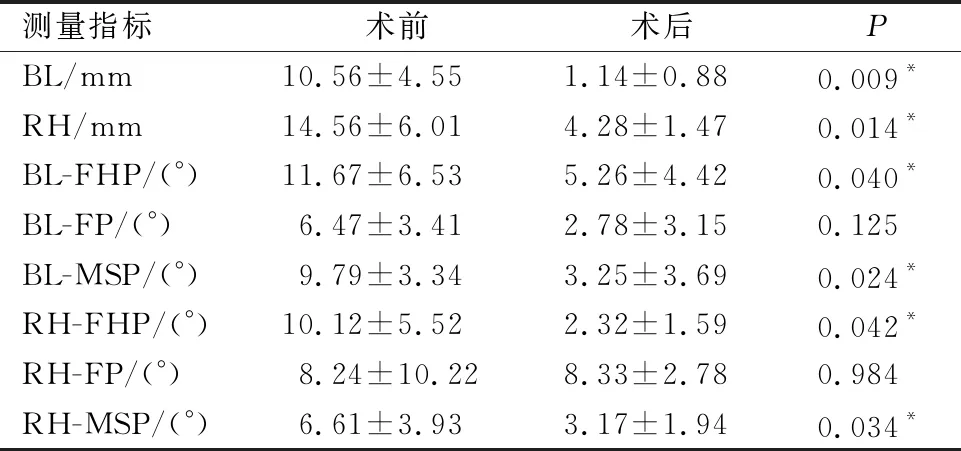
表3 治疗前后双侧下颌骨测量指标间差值
典型病例1:患者,男,19岁,自述面部不对称,无外伤史,肿瘤手术史。查体见:面部明显不对称(图7A和B),右侧下颌角肥大,右侧颧骨颧弓稍突,牙合平面轻微偏斜,咬合关系尚可。螺旋CT影像示左侧下颌升支发育不良(图8A),临床诊断为Pruzansky-KabanⅡA型HFM。患者接受了个性化钛网下颌角移植复合体植入以改善下颌骨不对称,并同期行右侧颧骨颧弓整形术改善面中份不对称。术后13个月,螺旋CT示植入物无明显松动移位(图8B),患者术后面相照示面部基本对称,美观效果良好(图7C和D)。
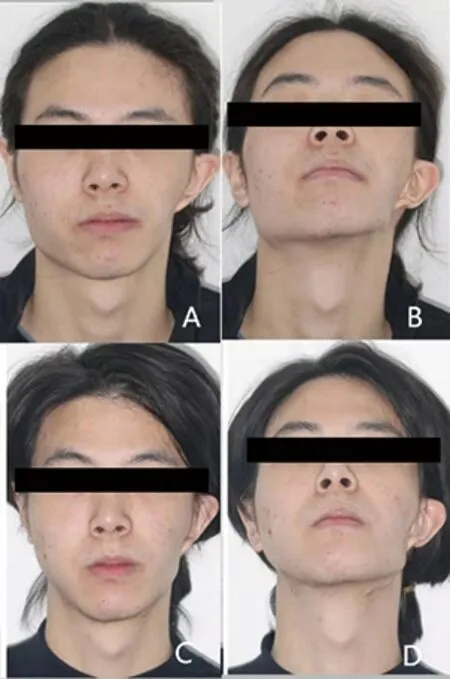
A,B:术前照;C,D:术后照
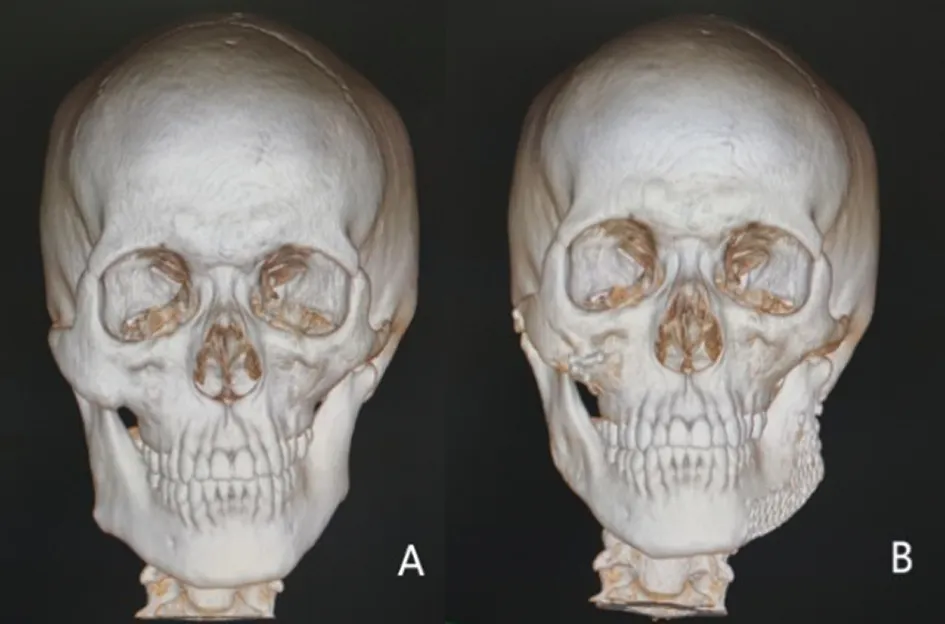
A:术前CT正面观;B:术后CT正面观
典型病例2:患者,男,23岁,主诉面部形象不佳。临床诊断为PruzanskyⅡA型HFM。查体见面下1/3明显不对称,颏点基本居中(图9A和B),咬合关系良好,螺旋CT示右侧下颌体部和升支轻度发育不良,左侧下颌角肥大(图10A)。最终,CAD/CAM辅助下制作个性化钛网,术前虚拟手术截骨方案评估健侧下颌角骨增量不足,需同期行健侧下颌骨外板劈开截骨术,遂联合健侧下颌角及下颌骨外板移植修复患侧下颌骨轮廓缺陷。术后螺旋CT示双侧下颌骨基本对称(图10B),术后面相照示患者面型改善,但左侧面部仍存在部分软组织缺陷,导致面型轻度不对称(图9C和D)。患者术后出现下唇麻木感,其下牙槽神经感觉功能在术后3个月得到恢复。患者对术后的面型满意。
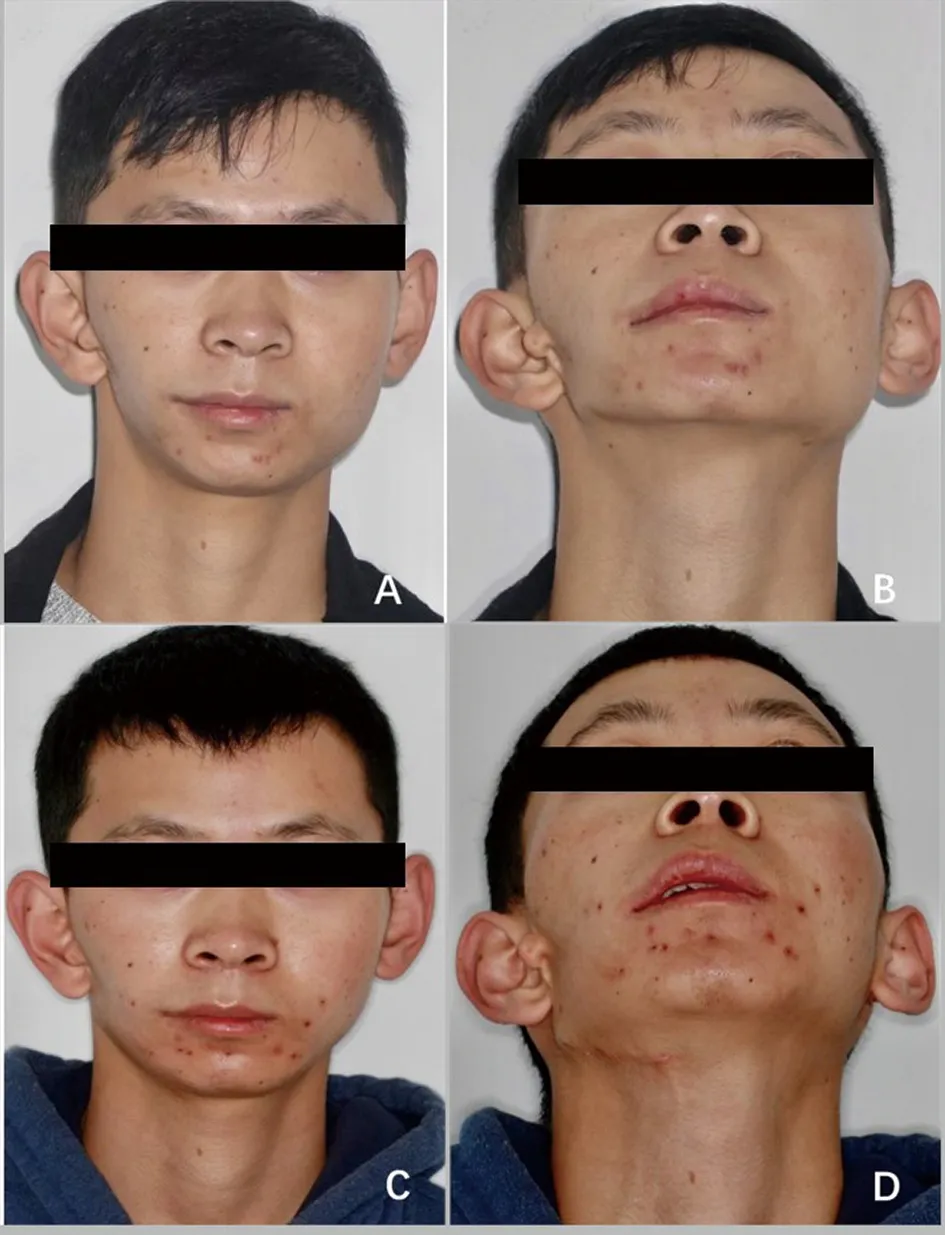
A,B:术前照;C,D:术后照
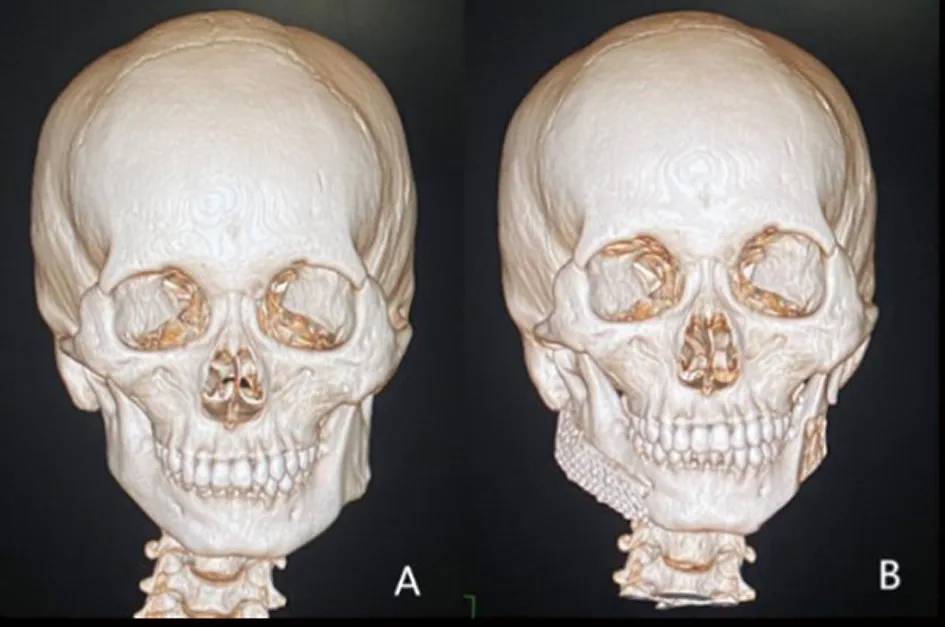
A:术前CT正面观;B:术后CT正面观
3 讨 论
HFM是一种较常见的先天性颅颌面畸形,主要因双侧颅面骨、肌肉组织等发育不协调导致颅面部不对称[1],由Goldenhar于20世纪中叶首次提出。目前对于HFM的最佳手术治疗方式专家并无共识。
正颌手术或DO是矫治HFM常用外科治疗手段之一,但存在一定的局限性及适应证:①DO能有效延长下颌体的长度和下颌升支高度,但对下颌骨三维体积上的增量及面下1/3轮廓缺陷的矫正仍嫌不足。Gui等[7]报道了21例行下颌DO的HFM患者术后面下1/3宽度不调。Ko等[10]的一项长期纵向研究对Ⅰ型和Ⅱ型HFM患者进行早期DO后发现双侧下颌体长度及下颌升支高度仍存差异,面部轮廓不对称未得到彻底纠正,需行二次手术治疗。在随后的一项研究中,Liu 等[11]报道了12例同时行DO联合正颌手术的Ⅰ型和Ⅱ型HFM患者,术后患侧与健侧下颌升支高度比较术前提高23.83%,但患者术后双侧下颌骨仍然存在不对称。②正颌手术往往需联合术前术后正畸,患者治疗周期较长。③DO术后可能出现患侧开牙合,髁突吸收[12],面部轮廓变平等风险,并且DO治疗周期较长,处于生长发育期的患者极易因双侧下颌升支、髁突生长发育速度差异而导致术后复发,需行二次手术治疗。此外传统正颌手术及DO主要矫正因上下颌骨矢状向或垂直向骨性不调等造成的功能障碍及面型缺陷,但部分Ⅰ型和ⅡA型HFM患者咬合关系良好,咬合平面不偏斜或仅存在轻微偏斜,主要表现为双侧下颌骨体积不调,因此患侧骨增量更适用于此类不伴有明显咬合异常的HFM患者。
目前已有一系列同种异体和自体材料用于颌面部骨增量。同种异体材料有Medpor®、硅胶[13]、聚醚醚酮(PEEK)和羟基磷灰石等,均存在潜在的并发症风险,如植入物的位置移动,局部挤压血肿,术后感染等。自体骨移植往往是颌骨增量的首选方法,如髂骨[14]、肋骨、颅骨等[15],Kono等[16]、Antúnez-Conde等[17]、Takano等[18]和Navarro等[19]报道了用钛网联合髂骨移植重建因创伤或肿瘤切除引起的颌骨连续性缺陷的手术方法,取得了良好的治疗效果。但该法仍存在一些局限,如需开辟第二术区,手术时间较长,存在供区并发症等。
部分HFM患者存在健侧下颌角肥大,因此本研究采用健侧下颌角截骨联合个性化钛网移植整复成人轻型HFM,以期避免上述单独使用正颌手术、DO或使用髂骨移植等方法的不足,实现患侧下颌骨增量,平衡双侧下颌骨骨量,改善面下1/3轮廓的对称性。
本研究结果显示,患者术后AI值为(4.81±1.73)%与术前(17.11±4.56)%相比具有显著性差异,表明术后下颌骨的不对称性得到明显改善。Habets等[20]研究发现当AI>3%时,可认为下颌骨垂直向存在不对称,但有研究认为正常人下颌骨存在轻微的不对称[21],这可能与样本的选择和测量误差相关。根据Habets等研究结果提示,术后患者双侧下颌升支高度仍存在轻度的不对称,这可能与钛网移植骨复合体可以补偿患侧下颌体及下颌升支,但并不能修复HFM患者发育不良的髁突有关。患者术后螺旋CT三维重建测量结果显示双侧BL、RH及三维位置间差异均较术前明显减少,双侧下颌骨对称性较术前提高,面型改善。
经过我们的随访观察,此法较上述传统矫治方法有以下优势:①无需开辟第二术区,避免供区并发症。虽然下颌角截骨存在损伤下牙槽神经的风险,但我们研究发现仅有少部分患者出现暂时性下唇麻木,其下牙槽神经感觉功能均在术后半年内得到恢复。这可能与部分患者存在解剖结构变异、术中牵拉、术后局部血肿压迫下牙槽神经有关,患者术后可口服营养神经、消肿抗炎药物促进下牙槽神经功能恢复。②所有患者面部对称性都得到显著改善的同时,健侧下颌角轮廓更流畅,符合东亚人群审美。③术前后无需联合正畸治疗,减少治疗周期。④术中使用的个性化钛网基于逆向工程的CAD/CAM辅助设计,贴合骨面,生物相容性好,同时使用自体骨移植降低术后排异感染风险[22]。⑤与Honda等[23]、Baek等[24]、Qiu等[25]研究结果一致,术后长期疗效稳定。这可能与下颌骨主要为膜性成骨有关,Zins和Whitaker[26]研究发现,膜性骨术后骨改建和吸收较少,尺寸稳定性较髂骨更优良。并且下颌角与受体部位具有相同的胚胎起源和生物学特性,有利于患侧下颌骨的重塑、改建与成骨。
虽然预成型钛网联合健侧下颌角移植整复HFM术后美观效果良好,但其与正颌手术或DO等一样具有其特定的适应证。此临床技术适用于咬合关系良好且对侧下颌角肥大的Ⅰ型或ⅡA型HFM患者。对于伴有中重度错牙合的Ⅰ型或ⅡA型HFM患者,不能单独使用该法,需同期或二期联合正颌手术或DO矫正颌骨三维向结构不调。
本方法也存在一定的局限性。①供区骨源可能不足,非健侧下颌角肥大的患者不适用,需结合患者的自身条件来选择。②对于面中线的调整及面中份的不对称性改善有限,因此可能需要同期行颏成形术或颧骨颧弓整形术。③HFM畸形累及软硬组织,此法能实现骨增量,但对于面部软组织的缺陷后期可能需要联合脂肪充填术等。
4 总 结
本研究发现,CAD/CAM应用于健侧下颌角截骨及预成型钛网联合移植整复HFM能有效提升患侧下颌骨骨量,矫正健侧肥大下颌角,改善面型,提升面部轮廓的对称性。故此法是一种矫正成人Ⅰ型和ⅡA单侧HFM患者颜面不对称的有效方法。钛网内自体下颌角移植后的重塑、改建、转归等机制以及此法与其他手术方法联合矫治HFM的可行性仍需进一步深入研究。
