多重炎症指数对川崎病患儿心血管并发症的预测价值
2023-02-01李方旺胡方启吴露依王利华
李方旺, 胡方启, 吴露依, 王利华, 饶 军
(安徽省安庆市立医院儿科, 安徽 安庆 246000)
川崎病(Kawasaki disease,KD)是一种好发于婴幼儿、可见于学龄期儿童的急性自限性血管炎症综合征,以发热、结膜炎、皮疹和淋巴结肿大为主要特征[1]。冠状动脉受累是川崎病患儿最常见的并发症,早期表现为左心室收缩功能降低、心包积液等,而后可表现为心律失常、心肌炎、充血性心衰、心脏瓣膜疾病、心肌梗死等心血管并发症[2],若不及时治疗可发展至冠状动脉瘤,成为儿童获得性心脏病的重要病因。由于KD病因尚不明确,目前临床尚缺乏有效生物标记物用于KD心血管并发症的预测。近年来研究[3,4]发现,以中性粒细胞淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)、血小板淋巴细胞比值(platelet to lymphocyte ratio,PLR)和C反应蛋白(C reactive protein,CRP)为代表的血液学免疫炎症标记物在KD患儿免疫球蛋白治疗反应、冠状动脉损伤有一定预测价值,但单一指标用于临床结局预测往往存在特异度不足、指标值波动较大等问题。多重炎症指数(Multiple inflammatory indices,MII)是通过NLR、PLR和CRP计算得到的衍生指数,在大面积肺栓塞、腰椎退行性病变和新冠肺炎等疾病预后预测中显示出较优的应用价值。本文探讨了多重炎症指数对川崎病患儿心血管并发症的预测价值,现将结果报道如下。
1 对象与方法
1.1研究对象:选择本院2020年1月至2022年5月收治为KD患儿127例作为研究对象。纳入标准:①年龄<14岁;②参照美国心脏病学会川崎病诊断指南[5],发热5d以上,抗生素治疗效果不佳,当受试者具有以下5种主要临床体征中的至少 4 种时,诊断为KD;如5项临床表现中不足4项,但超声心动图有冠状动脉损害,也可确诊为KD: ①多形性皮疹;②双眼 球结合膜充血;③唇红,皲裂,草莓舌;④非化脓性颈部淋巴结肿大(直径>15mm)。排除标准:①合并有血脂异常、糖尿病、遗传性心血管疾病、遗传性代谢病、胱氨酸尿症、慢性肾脏病、血液病、复发川崎病等疾病;②检查前3个月内有大手术史、输血史或血管活性药物使用史;③临床资料未收集完整者。本研究纳入对象均签署对研究的知情同意书并经医院医学伦理委员会审核通过。
1.2研究方法:①基本资料:采用自制一般资料调查表收集患儿性别、年龄等人口学资料,通过电子病历系统获取患者儿发热时间、结膜充血、淋巴结肿大等临床资料。②多重炎症指数的计算:使用全自动血细胞分析仪(型号:Sysmex XE-2100,日本希森美康公司)检测受试者入组时外周血全血细胞计数,包括血小板计数、中性粒细胞计数、淋巴细胞计数等。通过血小板计数、中性粒细胞计数及淋巴细胞计数计算NLR和PLR水平。其中NLR=中性粒细胞/淋巴细胞计数,PLR=血小板/淋巴细胞计数。利用免疫比浊法检测试剂盒测定血清CRP 水平。手动计算MII-1为NLR×CRP,MII-2为 PLR×CRP。分别根据MII-1和MII-2中位数将其分为高MII-1组和低MII-1组以及高MII-2组和低MII-2组。③随访:川崎病患儿以入院第1天为起点,进行为期 12 个月的随访,随访期间监测心脏彩超,根据随访期间内心脏彩超结果,观察是否并发冠状动脉病变(CAL)、心肌炎、瓣膜反流和心包积液等心血管并发症。
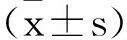
2 结 果
2.1不同MII分组的临床资料比较:高MII组和低MII组性别、发热时间、淋巴结肿大率比较差异无统计学意义(P>0.05),高MII组年龄、结膜充血率高于低MII组,差异具有统计学意义(P<0.05),见表1、表2。

表1 不同MII-1分组的临床资料比较

表2 不同MII-2分组的临床资料比较
2.2K-M曲线分析不同MII水平患者心血管并发症发生率差异:127例患者共随访0~12个月,中位随访6个月,共89例患者发生心血管并发症,其中高MII-1组52例,低MII-1组37例;高MII-2组50例,低MII-2组39例。高MII-1组、高MII-2组中位心血管并发症发生率分别为87.50%和90.63%,低MII-1组、低MII-2组中位心血管并发症发生率分别为76.19%和74.60%,两组比较差异具有统计学意义(χ2=10.680、10.860,P=0.001、0.001),见图1。

图1 K-M曲线分析不同MII水平患者发生心血管并发症率差异
2.3多因素 Logistic 回归分析:本研究以患者是否发生心血管并发症作为因变量,MII-1和MII-2为自变量进行Logistic回归分析。结果显示,MII-1(OR=2.247,P<0.001)、MII-2(OR=2.134,P<0.001)是KD患儿发生心血管并发症的独立影响因素。见表3。

表3 KD患儿发生心血管并发症的危险因素分析
2.4MII对KD患儿发生心血管并发症的预测价值:ROC分析结果显示,当MII-1、MII-2分别取值784.64、21876.76时,对KD患儿随访12个月后发生心血管并发症达到最大预测效能,此时曲线下面积分别为0.680、0.726,见图2。

图2 ROC分析MII水平对KD患儿发生心血管并发症预测的最佳截断值
3 讨 论
KD又称为黏膜皮肤淋巴结综合征,虽然大剂量丙种球蛋白应用普及,冠状动脉病变发生率降低,但由冠状动脉病变引发的心血管并发症仍是导致患儿不良预后的主要原因。包括NLR、PLR和CRP等在内的血液学指标在近年来KD患儿临床诊治、冠脉病变和免疫球蛋白抵抗诊断及预测等多方面被证明有较好的临床价值,具有廉价、易得的特点[6],但单指标判断往往存在特异度不足的问题,通过指标组合开发新型指数具有更好的应用效能。
CRP是急性时相反应蛋白,主要由肝脏合成,在机体发生感染或炎症时迅速分泌,并快速达到峰值[7],血小板和淋巴细胞是血液红细胞的重要组分,参与炎症疾病的免疫过程,其中血小板在炎症因子和趋化因子作用下在炎症部位聚集,而活化的T、B淋巴细胞参与炎症的起始、炎症反应加强和消退的整个阶段。发热和结膜充血是KD主要临床表现,本研究比较结果发现,不同MII-1、MII-2分组KD患儿发热时间和结膜充血情况存在一定差异,说明MII-1和MII-2与KD临床病况有一定关联。
准确预测KD患儿心血管并发症对于及时调整用药方案及患儿管理有重要临床意义,研究已经证实CRP、PLR和NLR等单血液学指标以及系统性免疫炎症指数、预后营养指数等多种免疫-炎症复合指数在KD患儿心血管并发症中临床价值[8,9]。本研究K-M生存曲线分析发现,不同MII-1、MII-2KD患儿心血管并发症发生率存在显著差异,Logistic回归分析结果也显示,MII-1(OR=2.247,P<0.001)、MII-2(OR=2.134,P<0.001)是KD患儿发生心血管并发症的独立影响因素,证明了MII-1和MII-2在预测KD患儿心血管并发症中价值。为了明确MII-1和MII-2在预测KD患儿心血管并发症的最佳阈值,本研究ROC分析结果显示了当MII-1、MII-2分别取值784.64、21876.76时,对KD患儿随访12个月后发生心血管并发症达到最大预测效能,且其曲线下面积分别为0.780、0.826高于既往研究中CRP、PLR和NLR单指标预测结果[10,11]。
总体而言,KD患儿发生心血管并发症发生率随KD病程的延长由逐渐增加的趋势,在长期随访过程中选择临床易得的实验室指标预测心血管并发症发生,积极给予药物或非药物干预,对于改善其预后和提高生活质量意义重大,本研究结果显示了多重炎症指数对于预测川崎病患儿心血管并发症有一定临床价值,但其应用最佳阈值还需更多大样本研究的进一步探讨。