婴儿巨细胞病毒感染性肝炎病毒载量与γ-GGT的相关性及其对预后预测价值
2023-01-29陈思敏刘鹏飞陆立东张新宇
陈思敏,刘鹏飞,陆立东,张新宇
(1.江南大学附属医院儿科,江苏 无锡 214000;2.江苏省江阴市人民医院消化内科,江苏 无锡 214000)
巨细胞病毒(cytomegalovirus,CMV)感染性肝炎是儿科常见疾病之一,临床多表现为黄疸、肝脾肿大,患儿可出现不同程度肝功能损伤,病情严重者可发展为肝衰竭,甚至可导致死亡[1-2]。相关资料显示CMV原发感染多发生于婴幼儿期,婴幼儿期CMV抗体阳性率在60%~90%[3-4]。早期预测CMV感染性肝炎患儿预后情况,指导临床早期开展急救管理,对改善CMV感染性肝炎患儿预后意义重大。目前国内外研究多侧重报道CMV感染性肝炎患儿治疗情况[5-6],与CMV感染性肝炎患儿预后敏感的因素尚缺乏报道,探讨该问题可能为临床早期治疗CMV感染性肝炎提供更多医疗靶点,以便改善患儿预后,因此临床迫切需要探索安全、高效、客观预警CMV感染性肝炎患儿预后的生化标志物。肝脏是CMV侵犯人体的靶器官之一,损伤CMV感染性肝炎患儿肝功能,CMV-DNA是反映病毒复制活跃的重要指标,CMV损伤人体免疫功能,促进CMV感染性肝炎患儿病情进展[7]。γ-谷氨酰转移酶(γ-glutamyltransferase,γ-GGT)是反应人体肝功能常用指标之一,是细胞抗氧化系统中的一员,γ-GGT异常高表达的患儿肝功能损伤严重,加之CMV损伤免疫细胞功能,导致持续肝脏炎症、巨噬细胞激活,促进细胞外基质蛋白过多积累,可能出现肝纤维化、肝衰竭[8]。基于前人研究,笔者推测CMV病毒载量及γ-GGT水平与CMV感染性肝炎患儿预后有关,适合作为评估CMV感染性肝炎患儿的敏感指标,但目前尚缺乏CMV病毒载量及γ-GGT水平与CMV感染性肝炎患儿预后的关系验证及预警效能的前瞻性研究报告,鉴于此,本研究针对上述问题开展研究,现报告如下。
1 资 料 与 方 法
1.1一般资料 选取2018年4月—2021年6月医院收治的CMV感染性肝炎患儿163例为研究对象,其中男性84例,女性79例,月龄5~14个月,平均(10.49±1.58)个月。
本研究已经医院伦理委员会审批通过。
纳入标准:①符合《儿童巨细胞病毒性疾病诊断和防治的建议》[9]中CMV感染性肝炎诊断标准者;②参与本研究的家长是患儿长期照护者;③首次确诊的原发感染者;④家长签署研究知情同意书。
排除标准:①伴有孤独症谱系障碍、精神发育迟滞者;②伴有自身免疫性疾病者;③伴有传染性疾病、严重躯体疾病者;④伴有先天性畸形、胆道发育异常、内分泌疾病、遗传综合征者;⑤伴有严重免疫缺陷、血液系统疾病者;⑥近期使用过免疫抑制剂类、激素类药物及影响肝脏功能药物者;⑦伴有EB病毒、支原体、风疹病毒、流感病毒等其他病毒感染者;⑧自然失访者。
1.2方法
1.2.1治疗方法 参照《儿童巨细胞病毒性疾病诊断和防治的建议》[9],根据个体情况给予所有患儿抗病毒、抗感染、护肝、利胆、退黄等对症治疗。
1.2.2收集资料 收集所有患儿基本资料及治疗前生化指标,包括性别、年龄、身高、体重、出生方式、喂养方式、家族疾病史及黄疸、肝肿大、脾肿大情况,血氨、总胆红素(total bilirubin,TBIL)、丙氨酸转氨酶(alanine aminotransferase,ALT)、天冬氨酸转氨酶(aspartate aminotransferase,AST)、总胆汁酸(total bile acids,TBA)、胆碱酯酶(cholinesterase,CHE)、白蛋白、血小板、白细胞、凝血酶原时间(prothrombin time,PT)、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、凝血酶时间(thrombin time,TT)、免疫球蛋白(IgG、IgM、IgA)、CD3+、CD4+、CD8+、CD4+/CD8+,干扰素γ(interferon-γ,IFN-γ)、白细胞介素4(interleukin-4,IL-4)、γ-GGT、CMV-DNA载量。
1.2.3γ-GGT、CMV-DNA载量测定方法 采集患儿治疗前采集静脉血液5 mL,用全自动生化分析仪(济南泽凯医疗器械有限公司,URIT-8401型)检测γ-GGT含量。采用荧光定量PCR法测定血液中CMV-DNA载量,静脉血液离心处理(3 500 r/min离心10 min,离心半径12 cm),收集血浆,采用核酸提取仪(法国梅里埃Easy-MEG型)、病毒载量检测仪(瑞士罗氏TaqMan96型)、CMV-DNA载量检测试剂盒(中山大学达安基因股份有限公司)、PCR扩增仪(瑞士罗氏LightCycler 96型)定量测定CMV-DNA病毒载量,试验严格参照试剂盒说明操作。
1.2.4近期预后情况 所有CMV感染性肝炎患儿入院治疗后随访6个月,将患儿出现肝硬化、肝衰竭、死亡等不良事件者纳入预后不良组,否则纳入预后良好组。
1.3统计学方法 应用SPSS18.0统计软件处理数据。计量资料采用t检验;计数资料采用χ2检验;采用Pearson方法分析相关性;绘制ROC曲线;影响因素的分析采用Logistic回归分析模型。P<0.05为差异有统计学意义。
2 结 果
2.1CMV感染性肝炎患儿病毒载量与γ-GGT的相关性 163例CMV感染性肝炎患儿CMV-DNA病毒载量为(7.28±0.97)×105拷贝/mL,γ-GGT为(82.29±10.13)U/L。Pearson相关性分析显示CMV感染性肝炎患儿CMV-DNA病毒载量与γ-GGT水平呈正相关(r=0.701,P=0.000)。
2.2CMV感染性肝炎患儿近期预后情况 163例CMV感染性肝炎患儿随访期间27例(16.56%,27例/163例)出现预后不良,其中16例肝硬化、8例肝衰竭、3例死亡,剩余136例(83.44%,136例/163例)患儿预后良好。
2.3预后不良组及预后良好组基本资料 预后不良组及预后良好组患儿的性别、年龄、身高、体重、出生方式、喂养方式、家族疾病史、黄疸、肝肿大、脾肿大、血氨、TBIL、ALT、AST、TBA、CHE、白蛋白、血小板、白细胞、PT、APTT、TT、IgG、IgM、IgA、CD3+水平对比差异均无统计学意义(P>0.05),预后不良组的CD4+、CD4+/CD8+水平均低于预后良好组(P<0.05),预后不良组的CD8+、IFN-γ、IL-4、γ-GGT、CMV-DNA载量均高于预后良好组(P<0.05)。见表1。
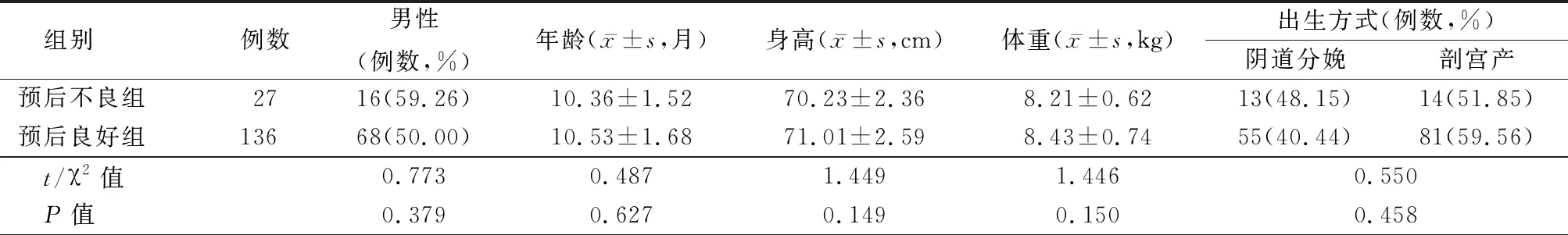
表1 预后不良组及预后良好组基本资料比较
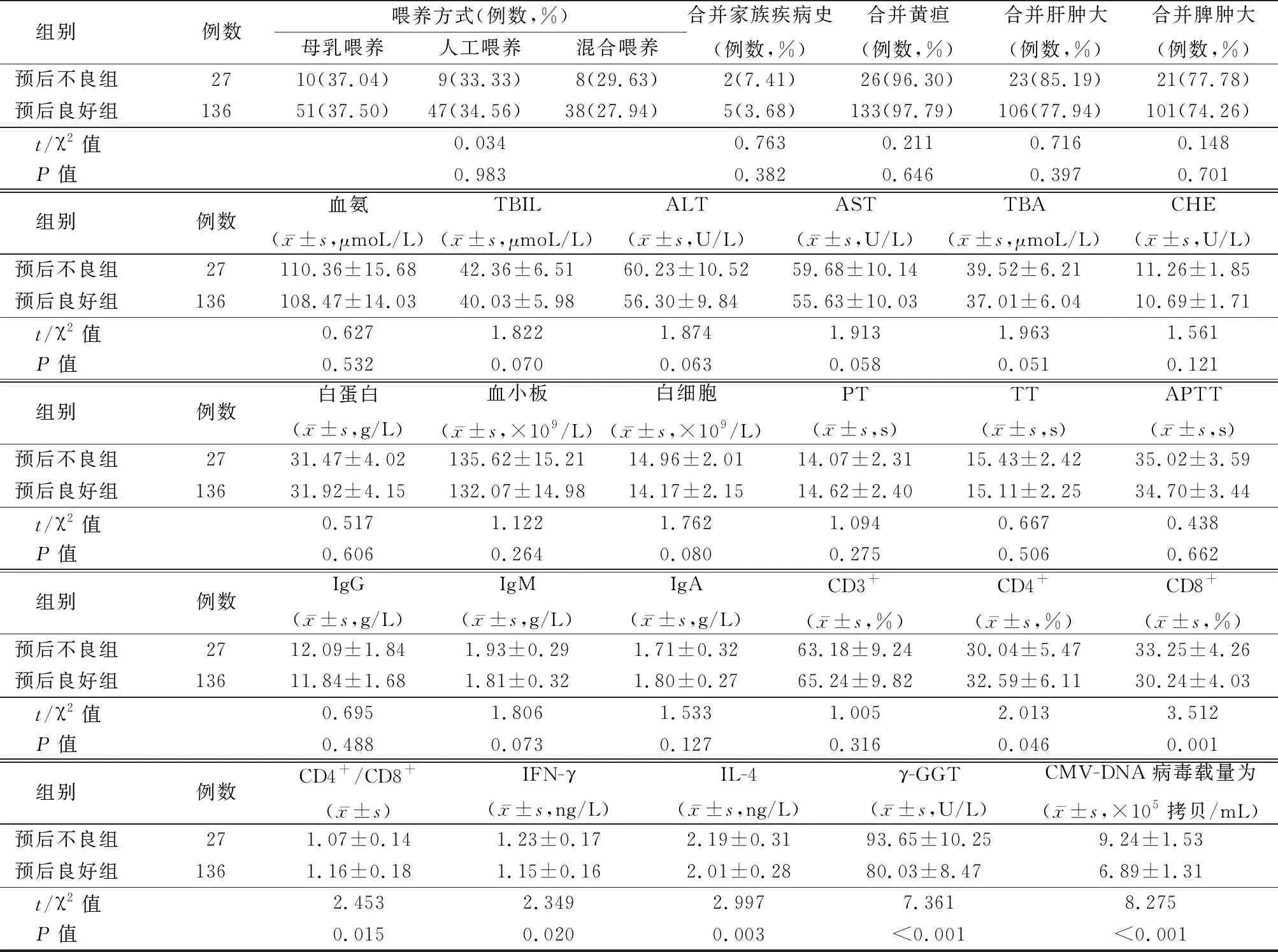
表1 (续)
2.4影响CMV感染性肝炎患儿近期预后的多因素分析 以CMV感染性肝炎患儿近期预后为因变量(预后良好=0,预后不良=1),CD4+、CD4+/8+、CD8+、IFN-γ、IL-4、γ-GGT、CMV-DNA载量为自变量(赋值为连续变量),进行Logistic回归分析,多因素分析显示CD4+/CD8+(OR:6.019,95%CI:2.477~14.629)、γ-GGT(OR:4.486,95%CI:1.846~10.903)、CMV-DNA载量(OR:5.859,95%CI:2.411~14.240)是影响CMV感染性肝炎患儿近期预后的危险因素(P<0.05),见表2。
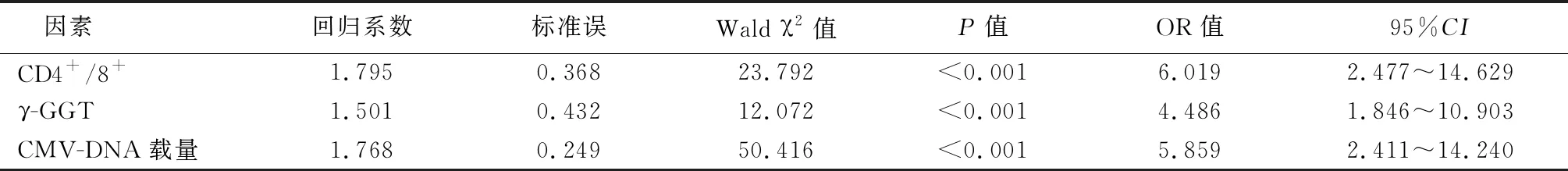
表2 影响CMV感染性肝炎患儿近期预后的多因素分析
2.5CMV-DNA载量与γ-GGT预测CMV感染性肝炎患儿近期预后的价值 ROC曲线分析结果显示,CMV-DNA载量与γ-GGT预测CMV感染性肝炎患儿近期预后的敏感度分别为77.78%(95%CI:57.27~90.62)、74.07%(95%CI:53.41~88.13)、74.07%(95%CI:53.41~88.13),特异度分别为79.41%(95%CI:71.45~85.67)、77.21%(95%CI:69.07~83.77)、90.44%(95%CI:83.90~94.61),AUC分别为0.766(95%CI:0.671~0.862)、0.758(95%CI:0.656~0.861)、0.898(95%CI:0.835~0.962)。见表3,图1。
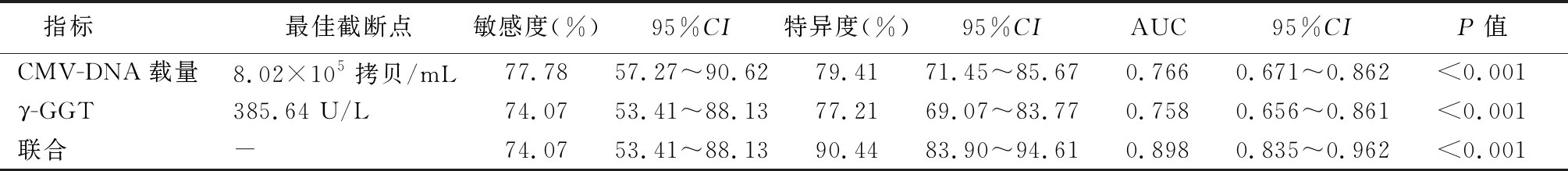
表3 CMV-DNA载量与γ-GGT预测CMV感染性肝炎患儿近期预后的价值分析
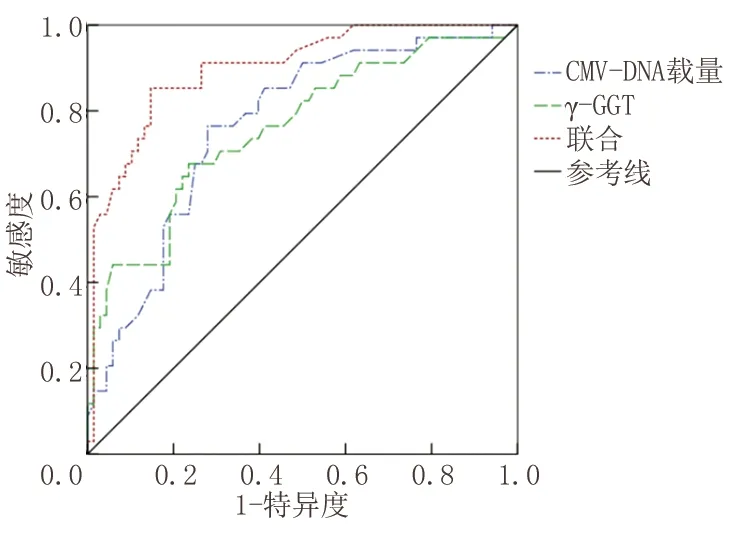
图1 CMV-DNA载量与γ-GGT预测CMV感染性肝炎患儿近期预后的ROC曲线
3 讨 论
目前CMV感染性肝炎患儿的治疗仍较棘手,在给予抗病毒、抗感染、保护脏器等对症治疗的情况下,其预后情况仍不容乐观[10-11]。临床医师早期精确评估CMV感染性肝炎患儿预后情况,尽早给予对症、高效的治疗措施,是控制CMV感染性肝炎病情进展、改善预后的重要保障。目前临床尚缺乏高效、安全、客观评估CMV感染性肝炎患儿预后的生化标志物,探索早期预测患儿预后的生化标志物成为临床医师关注的焦点。人体感染CMV后,巨噬细胞经历形态学、免疫表型和代谢转化过程,具有干性、迁移改变、侵袭性增强和为病毒增殖提供细胞周期,促进原发性CMV和继发性细菌感染,CMV复制越活跃,病毒传播不被分离越强,机体免疫功能损伤越严重,均可促进CMV感染性肝炎患儿病情进展,影响其预后[12-13]。γ-GGT是反映肝功能的重要指标之一,肝脏组织是CMV侵入的首要靶器官,肝功能损伤情况与CMV感染性肝炎患儿预后紧密相关。笔者认为CMV感染性肝炎患儿CMV病毒载量与其肝功能指标γ-GGT有关,二者均可影响患儿预后,但目前尚缺乏其关系验证的报道,本研究通过开展前瞻性研究探讨了该问题,希望寻找出早期预测MV感染性肝炎患儿预后的敏感指标,以期为CMV感染性肝炎的预防、治疗、预后提供有力指导方针临。
本研究Pearson相关性分析显示CMV感染性肝炎患儿CMV-DNA病毒载量与γ-GGT水平呈正相关,提示CMV感染性肝炎患儿CMV-DNA病毒载量与其肝功能指标γ-GGT关系密切,CMV-DNA病毒载量越高的患儿肝功能损伤可能越严重。Logistic多因素回归分析显示CD4+/CD8+、γ-GGT、CMV-DNA载量影响是CMV感染性肝炎患儿近期预后的危险因素,提示并印证CMV感染性肝炎患儿CMV-DNA载量、γ-GGT水平与其预后有关。T淋巴细胞是CMV病原体侵入机体后攻击的主要靶细胞之一,CD4+T淋巴细胞在抗病毒免疫反应中发挥重要作用,可介导其他效应细胞的扩增或功能,或直接发挥抗病毒作用。CMV感染性肝炎患儿CD4+T淋巴细胞减少,CD4+/CD8+T淋巴细胞比值偏移现象,损伤人体免疫功能,导致机体细胞免疫功能降低,免疫细胞清除CMV能力降低,CMV-DNA载量高,并进一步加剧免疫功能损伤,并形成恶性循环,进一步促进CMV复制,活动性原发性感染CMV病毒持续存在,CMV以肝细胞、胃肠平滑肌、上皮细胞等多种细胞为靶细胞,可这导致多个组织器官感染、损伤,促进CMV感染性肝炎患儿病情进展,影响患儿预后。Jabbari等[14]研究指出,CMV可特异性杀伤CD4+T淋巴细胞,促进CMV病毒复制,造成病毒性肝炎病情蔓延。
γ-GGT是一种膜结合酶,对谷胱甘肽合成至关重要,被认为是肝细胞损伤的生物标志物[15]。γ-GGT主要由肝细胞线粒体合成,多位于肝内胆管上皮中,主要从胆道排泄,血液中的γ-GGT主要来源于肝脏,肝功能正常人群血液中含量相对较低,在各种肝胆疾病中γ-GGT异常高表达,对评估肝细胞损害有较高价值。Gan等[16]研究指出,病毒性肝炎、肝硬化患者血液中γ-GGT水平异常升高。γ-GGT异常高表达的CMV感染性肝炎患儿肝损伤严重,CMV病毒可通过直接损伤肝细胞及诱发免疫反应导致肝细胞损伤,使肝脏遭受累加性损害,导致肝细胞广泛变性、坏死,最终导致胆汁淤积性肝硬化损伤,加重CMV感染性肝炎患儿病情,增大其预后不良风险。ROC曲线分析结果显示,CMV-DNA载量与γ-GGT预测CMV感染性肝炎患儿近期预后的敏感度分别为77.78%、74.07%、74.07%,特异度分别为79.41%、77.21%、90.44%,AUC分别为0.766、0.758、0.898,CMV-DNA载量与γ-GGT联合预测CMV感染性肝炎患儿近期预后的特异度、AUC最大,提示CMV-DNA载量与γ-GGT联合预测CMV感染性肝炎患儿近期预后效能良好,作为早期预测CMV感染性肝炎患儿近期预后的客观生物标志物具有一定价值。
综上所述,CMV感染性肝炎患儿病毒载量与γ-GGT水平有关,CMV病毒载量、γ-GGT可影响患儿预后情况,二者联合预测CMV感染性肝炎患儿预后效能良好。本研究不足之处在于为单中心研究,随访时间有限,后期希望能够扩大样本量、延长随访时间进一步佐证本研究结论。
