经剑突下单孔胸腔镜治疗肺部肿瘤的临床疗效及生活质量研究
2023-01-18李晓亮刘高华杨彦辉王川西内江市第一人民医院胸心外科四川内江641000
李晓亮,刘高华,杨彦辉,王川西,姚 益,李 季 (内江市第一人民医院胸心外科,四川 内江 641000)
手术是肺部肿瘤的首选治疗方法[1]。随着微创技术的推广应用,胸腔镜微创治疗肺部肿瘤已成为现实,并逐渐从多孔向单孔方向发展[2]。与多孔胸腔镜相比,单孔胸腔镜治疗肺部肿瘤具有创伤小、术后并发症少及术后恢复快等优势[3]。尽管单孔胸腔镜在肺部肿瘤治疗上有诸多优势,但在手术入路的选择上临床尚未达成一致[4]。多数研究认为,对于胸腺瘤或肺大疱,经剑突下单孔胸腔镜手术(subxiphoid uniportal video-assisted thoracoscopic surgery,SVATS)与经肋间单孔胸腔镜手术(intercostal uniportal video-assisted thoracoscopic surgery,IVATS)可获得较为一致的近期疗效,且SVATS患者术后近期和远期疼痛均更轻,对肺功能干扰更小,更利于术后快速康复,切口更美观,更符合患者美观需求[5-6]。但SVATS对于肺部肿瘤患者是否具有同样优势还鲜有报道,因此本研究对比SVATS和IVATS治疗肺部肿瘤的临床疗效及对患者生活质量的影响,以期为临床治疗肺部肿瘤提供参考,现报告如下。
1 资料与方法
1.1 临床资料
回顾性分析我院2020年1月至2022年8月行单孔胸腔镜手术治疗的120例肺部肿瘤患者的临床资料,根据手术入路不同将其分为剑突组(50例)及肋间组(70例)。剑突组行SVATS,肋间组行IVATS。2组患者临床资料比较,差异无统计学意义(P>0.05),见表1。纳入标准:①年龄18~65岁;②肿瘤直径≤3 cm;③无胸腔粘连或粘连范围<1/3;④经肋间或经剑突下单孔胸腔镜行肺楔形切除术、肺段切除术或肺叶切除术,且病理检查提示肺癌需行淋巴结采样或系统性淋巴结清扫;⑤术前未行抗肿瘤治疗;⑥预期生存时间在6个月以上。排除标准:①中转开胸或中转两孔、三孔、小切口手术;②胸廓畸形;③有胸部手术史;④合并其他癌症;⑤肝肾功能异常或合并其他重大内科疾病;⑥术前肺功能异常;⑦BMI>30 kg/m2。本研究经我院医学伦理委员会批准(2021-伦理审-61)。
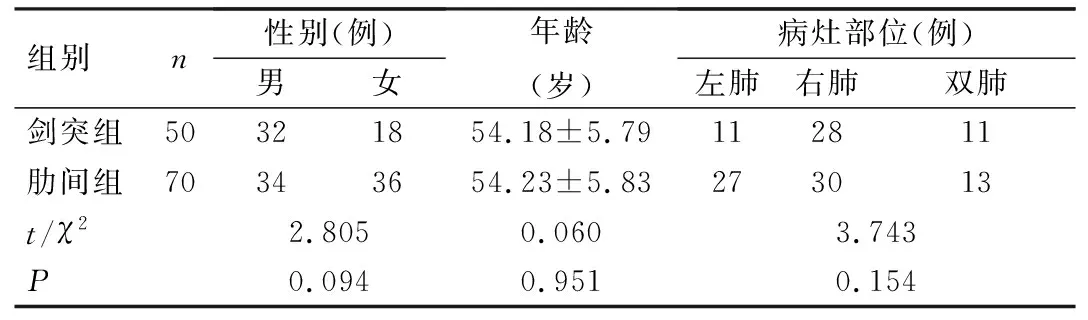
表1 2组患者临床资料比较
1.2 方法
2组均行全身麻醉双腔气管插管,健侧单肺通气。剑突组:患者取仰卧位,单侧手术选择肋弓下斜切口,双侧同期手术选择剑突下横切口,使用甲状腺拉钩提拉切缘,辅以右侧示指钝性分离胸骨后间隙,置入切口保护套,随后置入胸腔镜及其相关器械进行探查。使用电凝钩、超声刀分离胸腔内粘连的组织或肺叶。根据手术切除范围不同分别进行肺楔形切除、肺段切除、肺叶切除。肺楔形切除患者在确定肺组织切除范围后,使用直线切割缝合器切除靶肺组织。肺段切除患者明确靶段后,使用电凝钩、超声刀游离相应的静脉、动脉、支气管;患侧肺通气,使用膨胀萎陷法确定靶段后,直线切割缝合器切除肺段。肺叶切除患者根据术前诊断明确病变的肺叶,电凝钩、超声刀解剖肺门组织,根据单向式顺序裸化相应静脉、动脉及支气管,分别使用直线切割缝合器切闭。
肋间组:患者取健侧卧位,取腋中线与腋前线之间第5肋间隙长约3 cm的手术切口。肺楔形切除、肺段切除及肺叶切除方法同剑突组。所有患者行淋巴结清扫,右侧清扫第2、4、7、9、10、11、12组淋巴结,左侧清扫第5、6、7、9、10、11、12组淋巴结。病灶切除后仔细止血,于胸顶放置胸腔引流管于切口引出,然后逐层闭合切口。
1.3 观察指标
比较2组患者肿瘤切除方式及术中出血量、手术时间、引流持续时间、术后引流量、术后住院时间等临床指标。观察切口甲级愈合情况,并采用问卷调查法评估术后3 d、拆线时、术后1个月患者切口满意度。术后1 d、术后3 d、术后3个月、术后6个月采用视觉模拟疼痛评分法(visual analogue scale,VAS)[7]评估患者疼痛情况。计算术后并发症发生率。术前、术后7 d及6个月采用生活质量QLQ-C30量表[8]评估患者生活质量。
1.4 统计学处理

2 结果
2.1 2组患者肿瘤切除方式比较
2组患者各肿瘤切除方式比较,差异均无统计学意义(χ2=0.647,P=0.723),见表2。

表2 2组患者肿瘤切除方式比较[例(%)]
2.2 2组患者临床指标比较
剑突组患者手术时间长于肋间组,术中出血量、引流持续时间、术后引流量、术后住院时间均少/短于肋间组,差异均有统计学意义(P<0.05),见表3。

表3 2组患者临床指标比较
2.3 2组患者切口相关指标比较
剑突组患者切口甲级愈合率高于肋间组,术后3 d、拆线时、术后1个月患者切口满意度高于肋间组,差异均有统计学意义(P<0.05),见表4。

表4 2组切口相关指标比较[例(%)]
2.4 2组患者术后疼痛情况比较
剑突组患者术后1 d、术后3 d的VAS评分均低于肋间组(P<0.05),2组患者术后3个月、术后6个月的VAS评分比较,差异无统计学意义(P>0.05),见表5。

表5 2组术后疼痛情况比较分)
2.5 2组患者术后并发症比较
2组患者术后并发症发生率比较,差异无统计学意义(P>0.05),见表6。

表6 2组患者术后并发症比较[例(%)]
2.6 2组患者生活质量比较
2组患者术前及术后6个月生活质量各分项评分比较,差异均无统计学意义(P>0.05),剑突组患者术后7 d生活质量各分项评分均高于肋间组,差异有统计学意义(P<0.05),见表7。

表7 2组患者生活质量比较分)
3 讨论
IVATS是在常规胸腔镜基础上发展而来的微创术式,因其仅有一个切口,损伤更小,目前已成为胸腔肿瘤治疗的重要选择[9]。尽管IVATS治疗胸腔肿瘤可获得较好疗效,但由于肋间神经沿肋间平行于肋骨走行的解剖特点,进行IVATS常规经第4或第5肋间作平行于肋间的手术切口时电刀或电刀产生的热能可能损伤肋间神经。同时,IVATS手术过程中切口保护套长时间压迫肋间神经及因视野角度的需要撬动镜头压迫到肋间神经易导致肋间神经损伤,致使手术切口及前胸壁出现持续麻木、疼痛,影响患者术后正常生活[10]。SVATS可在切除病灶的同时避免伤及肋间神经,有效缓解术后前胸壁麻木、疼痛,且术后切口恢复好,能够满足患者的美观需求,对于肺部肿瘤的治疗具有明显优势[11-12]。
本研究中,2组患者各肿瘤切除方式均无统计学差异,说明SVATS治疗胸部肿瘤可完成多种病灶切除术,相较于IVATS并无明显局限。本研究结果还显示,剑突组手术时间长于肋间组,术中出血量、引流持续时间、术后引流量、术后住院时间均少/短于肋间组,说明SVATS更利于患者术后康复,但因其经剑突下进入胸腔,潜行路径长,且因心脏阻隔,左侧手术视野不佳,故术中操作难度大,对术者要求高,手术时间长[13]。针对SVATS术野不佳、耗时长的问题,手术过程中可以使用甲状腺拉钩牵拉肋弓,以加大胸腔内操作空间,减少器械间的相互干扰,同时可以选用加长或多关节腔镜器械,增加操作空间,使操作更加灵活方便;也可以使用 30°胸腔镜以取得更好的手术视角和更清晰的手术视野,从而缩短手术时间[4]。另外,手术医师也可通过延长手术学习时间,提高手术效率及安全性,进而缩短手术时间。在切口相关指标方面,剑突组患者切口甲级愈合率显著高于肋间组,术后3 d、拆线时、术后1个月患者切口满意度也高于肋间组,说明SVATS不但切口小,且术后愈合快,不易产生瘢痕,更容易被患者接受。
在术后疼痛方面,剑突组患者术后1 d、术后3 d的VAS评分均低于肋间组,SVATS术后近期疼痛相对更轻。但2组患者术后3个月、6个月的VAS评分无统计学差异,且评分均相对较低,说明两种入路均不会导致患者远期疼痛。IVATS术后近期VAS评分较高可能与术中器械需反复进出胸腔,且腔镜角度也需不断调整,以满足术中操作需要,故常易造成肋间神经、肌肉及软组织损伤有关[14];而SVATS经剑突下进入,不但可保留胸廓完整性,还可避免伤及肋间神经、肌肉及软组织,有效避免了术后疼痛的发生[15]。
本研究中,2组患者术前及术后6个月生活质量各分项评分均无统计学差异,剑突组患者术后7 d生活质量各分项评分均高于肋间组,说明SVATS有助于快速改善患者术后近期生活质量,但其对远期生活质量的影响与IVATS无差别。在手术过程中,SVATS经剑突下进入胸腔,可避免伤及肋间神经及肌肉,减轻患者术后疼痛,有利于咳嗽,促进肺复张及痰液排出,改善肺功能,避免肺部感染[16]。同时,SVATS术中失血量少,置管时间短,术后恢复快,可有效减少患者身心痛苦,提高其生活质量[17]。此外,本研究中2组患者术后并发症发生率无统计学差异,说明SVATS治疗胸部肿瘤并不会增加术后并发症发生率。
综上,与IVATS相比,SVATS治疗肺部肿瘤有助于提升临床效果,促进切口甲级愈合,提高患者对切口的满意度,缓解其疼痛,改善其生活质量。
