不同类型喉部分切除术对喉癌患者吞咽功能的影响
2023-01-16陈艺丰王丽萍吉鹏潘岳阳孟庆超
陈艺丰 王丽萍 吉鹏 潘岳阳 孟庆超
喉癌作为头颈部常见的恶性肿瘤,手术是常用的治疗手段,由于手术破坏了喉部原有的结构,特别是气道与上消化道相交汇处的正常解剖发生重大变化,吞咽障碍也就成为喉癌患者术后常见的并发症[1,2],严重影响患者的生活质量。本文通过对喉部分切除术的喉癌患者术后吞咽功能的初步评估,探讨不同术式喉部分切除术对于其吞咽功能的影响,为降低喉癌患者术后并发症以及术后指导康复功能训练提供参考。
1 资料与方法
1.1研究对象及分组 选取2017年9月至2020年12月在中国医科大学附属盛京医院耳鼻咽喉科行喉部分切除术的61例喉癌患者为研究对象,入组患者神智清楚,自愿参与本研究,术后均随访半年以上;其中男58例,女3例,年龄45~ 75岁,平均61.62岁,声门上型12例,声门型49例;T17例,T246例,T38例;I期7例,II期42例,III期12例。纳入标准:治疗前吞咽功能正常;均于本院接受喉部分切除手术;术前术后未接受放化疗。排除标准:①同时患有其他严重神经系统疾病;②术后出现感染及肿瘤复发;③其他不可控因素导致失访。
61例患者根据术式分为三组: A组为声门上喉水平部分切除术患者12例,切除范围包括声带平面以上喉组织、室带、杓会厌襞、会厌等,将舌根与保留的喉体拉拢缝合,切除舌骨,复位带状肌,冲洗术腔;其中5例扩大切除了部分单侧声带,2例切除了单侧杓状软骨上1/2。
B组为喉垂直部分切除术患者36例,切除范围包括患侧声带、喉室、室带下1/2、杓状软骨、前联合、声带下缘0.5 cm以内的声门下组织及部分甲状软骨,缝合喉腔上下切缘,甲状软骨外膜关闭喉腔,带状肌复位缝合。根据病变范围切除了单侧杓状软骨22例,保留双侧杓状软骨14例。
C组为喉次全切除术的患者13例,切除范围:保留会厌和环状软骨(单侧或双侧),切除其余的喉组织(含甲状软骨板),吻合环状软骨后2/3创面,将会厌根切缘与颏下软组织及舌根缝合,缩小颏下创面,增大舌根及会厌的遮盖作用,环状软骨上吊与舌根及颏下吻合,剔除舌骨,复位带状肌。根据病变范围,术中保留单侧杓状软骨9例,保留双侧杓状软骨4例。
1.2术后吞咽功能评估方法及判定标准 所有患者均在术后1、2~3、4~6个月分别评估吞咽功能。
1.2.1进食评估问卷调查工具-10(eating assessment tool-10,EAT-10)[3,4]在治疗1年以内的头颈肿瘤患者中,EAT-10 与渗透-误吸量表具有良好的一致性及相关性,因此可将该量表应用于头颈肿瘤患者吞咽功能的筛查,但该量表应用于头颈部肿瘤患者的临界值还存在争议[5]。EAT-10共十项,主要包括患者的症状、心理感受、社交影响等,具体为:①我的吞咽问题已经使我的体重减轻;②我的吞咽问题影响我在外就餐;③吞咽液体费力;④吞咽固体食物费力;⑤吞咽药片(丸)费力;⑥吞咽时有疼痛;⑦我的吞咽问题影响我享用食物时的感觉;⑧我吞咽时有食物卡在喉咙里的感觉;⑨我吃东西时会咳嗽;⑩我吞咽时感到紧张。各项评级分为:没有、轻度、中度、重度、严重,对应的分值为0~4分,EAT-10总分≥3为异常。
1.2.2洼田饮水试验[6-8]主要用于评估患者的吞咽功能,方法为在评估过程中告知患者单次喝下2~3勺茶水,对饮水状况进行观察分析,且记录结果,主要包括含饮、水流出、呛咳相关的情况,此外还需要进行听诊分析;以此将受试者吞咽功能分为5级:1级为可一次喝完,无呛咳;2级为分2 次以上,能不呛咳地咽下;3级为能1 次咽下,但有呛咳;4级为分2 次以上咽下,但有呛咳;5级为频繁呛咳。评分标准如下:1级,在5 s内喝完,则判断为正常;1级超过5 s,以及2级属可疑;分级为3、4、5级者,则每次饭一茶勺,持续二次呛咳属异常;本研究中可疑的病例不归入异常病例。
1.2.3电子鼻咽喉镜检查[9]电子鼻咽喉镜检查喉部残留结构的活动、咽喉部黏膜水肿状况、残留杓状软骨有无肥大以及杓状软骨的运动等;同时进行吞咽评估,如果存在潴留,则嘱其连续吞咽3次,观察分析清除情况。结合 Rosenbek 渗入-误吸量表进行评价,对应的指标[10]:①吞咽前咽渗漏:吞咽动作发生前1 s以上,口水提前渗漏至喉咽部(会厌谷、梨状窝);②咽潴留:吞咽后口水残留于会厌谷和/或梨状窝;③ 喉渗入:吞咽时口水进入喉腔但不超过声带;④误吸:口水进入声带以下;⑤静息性误吸:吞咽后口水进入气管,无呛咳。由2位经过吞咽障碍相关训练的医师共同采集影像,记录并分析结果(图1)。

图1 电子喉镜下吞咽功能异常所见 a为异常会厌谷唾液口水潴留,b为异常梨状窝唾液口水潴留,c、d为喉渗入
以上三种检查方法中任意一种结果异常,即定为吞咽功能异常。
1.3统计学方法 基于SPSS23.0软件,组间差异进行方差分析,组间计数差异进行χ2检验、Fisher检验,以P<0.05为差异有统计学意义。
2 结果
2.1三种不同术式喉癌患者术后吞咽功能检查结果 三组受试者在术后2~3、4~6个月EAT-10和洼田饮水试验结果均正常,没有出现吞咽功能异常,术后1个月EAT-10评估及洼田饮水试验显示吞咽功能异常例数及术后1、2~3、4~6个月电子喉镜吞咽异常者见表1。由表2可见,A组和C组吞咽功能异常率较B组高,差异有统计学意义(P<0.05)。
2.2会厌保留与否对吞咽功能的影响 30例保留双侧杓状软骨者中,保留会厌组(18例)和切除会厌组(12例)的吞咽功能评估结果见表3,可见切除会厌组的吞咽功能异常率较保留会厌组高,差异有统计学意义(P<0.05)。
2.3双侧杓状软骨保留与否对吞咽功能的影响 B组保留双侧杓状软骨者和单侧杓状软骨者的吞咽功能评估结果见表4,可见,在术后1个月内、术后2~3个月,保留单侧杓状软骨者吞咽功能异常率较保留双侧杓状软骨者高;术后4~6个月,保留单侧杓状软骨吞咽功能异常率较保留双侧杓状软骨者低;但仅术后1个月的结果差异有统计学意义(P<0.05)。

表1 三组对象术后1个月EAT-10、洼田饮水试验及术后1、2~3、4~6个月电子喉镜检查异常例数分布(例,%)
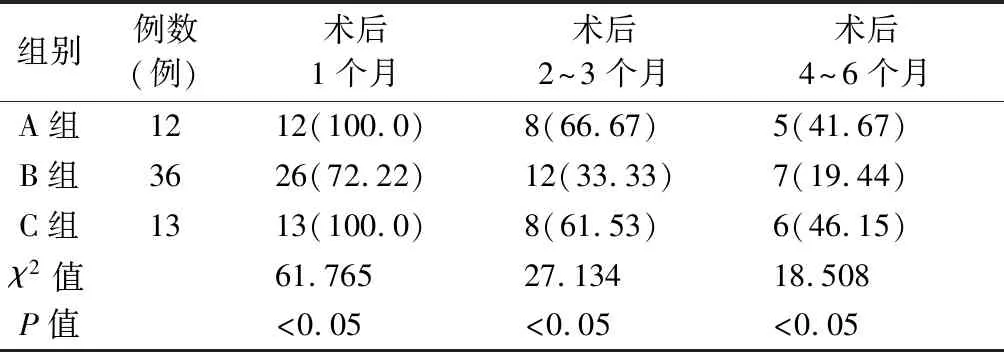
表2 三组对象术后不同时间吞咽功能异常例数分布(例,%)

表3 30例保留双侧杓状软骨者中保留会厌组和切除会厌组术后不同时间吞咽功能异常例数分布(例,%)
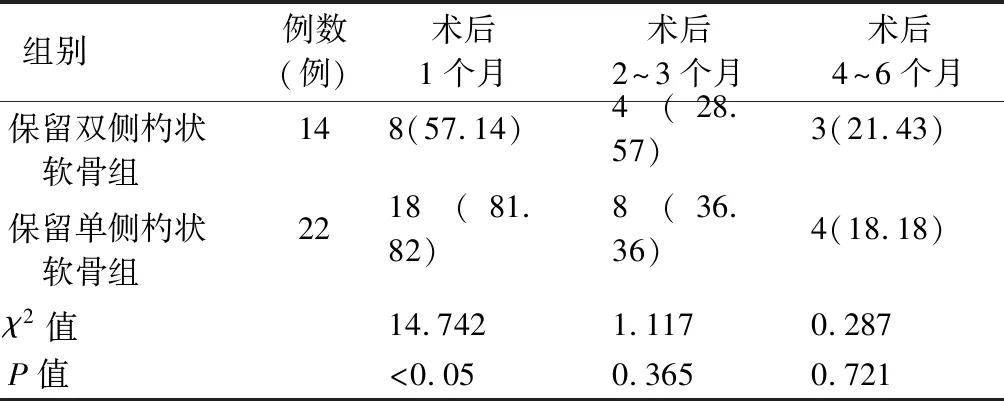
表4 B组中保留双侧杓状软骨组与保留单侧杓状软骨组术后不同时间吞咽功能异常例数分布(例,%)
3 讨论
正常吞咽运动有多器官参与,涉及神经、肌肉及骨骼的动作与协调。舌将咀嚼后的食团推送至口咽连接部位,引起吞咽反射,使食物进入喉咽腔,同时舌骨上提,会厌后倾遮盖喉入口,室带声带及杓状软骨内收,声门闭合,在喉上提时,喉咽与梨状窝开放,食团通过会厌,沿喉旁梨状窝向下进入食管[11]。而咽喉部作为吞咽过程的重要组成部分,会厌、舌根、杓会厌皱襞、室带、声带、杓状软骨等均在吞咽过程中起到保护作用,保证食物无法进入气道。
不同类型喉部分切除手术对与吞咽功能相关结构的破坏有可能引起吞咽功能障碍。本研究结果显示,喉声门上水平部分切除与喉次全切除术对吞咽功能的影响明显大于喉垂直部分切除术。分析其原因[12]主要是喉声门上水平部分切除术切除了会厌及室带、杓会厌襞的一部分,影响喉入口关闭,术中喉上神经容易受到损伤,影响吞咽反射使正常的吞咽过程受影响,术后新声门缺少会厌的保护,容易出现误吸或者呛咳;喉次全切除术需要切除部分双侧声带、室带、喉室及单侧杓状软骨,从而造成残喉部分在触发吞咽反射时,失去双侧室带、声带的内收致声门闭合,且杓状软骨运动障碍使得新声门不能与会厌紧贴,导致术后呛咳的发生;而喉垂直部分切除术仅切除了一侧声带或前联合,喉括约肌的损伤程度小,保留喉组织较多,喉功能保留相对完整,因此术后出现吞咽功能异常者较其余两组少,其中3例洼田饮水试验异常者有两例年龄在70岁以上,考虑年龄因素对吞咽功能影响较大。
本研究结果还表明保留会厌可以有效降低吞咽功能异常的发生率。会厌是吞咽功能的第一道防线,切除会厌加大了喉入口与舌根的距离,舌根遮挡新声门的作用有限,使食团很容易呛入气管,造成误吸[13]。文中结果表明杓状软骨的缺失对于喉垂直部分切除患者短期内吞咽功能是有影响的,但术后2个月以后基本恢复正常,不影响长期吞咽功能。杓状软骨对维护正常吞咽功能发挥重要作用,杓状软骨切除不仅影响声门闭合,还导致患侧杓区较对侧变低、梨状窝内的食物容易进入声门造成误吸[14]。由此可见,喉部分切除术中如果能保留杓状软骨,对术后的喉功能恢复有重要作用。
喉部分切除术后吞咽功能的异常与不同的手术方式、术后残喉修复重建方式等均有较密切的关系,因此术后恢复的情况也有差异。在喉部分切除术中,在根治肿瘤的基础上,如何做到喉功能的保留,应根据患者的具体情况选择手术方式,扩大喉声门上水平部分切除时,如果病变累及舌根范围较大,舌根扩大切除时要分离出舌动脉和舌下神经,加强保护,从而保证术后舌的正常运动;双侧环杓关节的运动正常对保护吞咽功能至关重要[15],术中应注意避免误伤。术中切除舌骨,可以缩短舌根与喉口的距离,使舌根向下向后部分遮盖喉入口,以弥补会厌缺失[13];还有研究表明[16],在修补残喉过程中采取舌瓣修补组织缺损,能较好的重建吞咽结构,从而改善患者术后的吞咽功能,减轻术后误咽程度,缩短误咽恢复时间。
综上所述,喉声门上水平部分切除术和喉次全切除术较喉垂直部分切除术者术后吞咽功能异常发生率高,术后恢复速度慢,而会厌和杓状软骨作为吞咽功能的保护屏障,术中如果无法保留,则会加大术后吞咽功能障碍的发生概率;保留声门上区结构及喉内肌群组织神经结构的完整性对于术后吞咽功能的恢复有利。
