原发性腹膜后滑膜肉瘤一例并文献复习
2023-01-16王关顺刘劭华
杨 梦 王关顺 刘劭华 徐 荣
1.云南省曲靖市麒麟区人民医院放射科 (云南 曲靖 655000)
2.昆明医科大学第三附属医院放射科 (云南 昆明 650118)
滑膜肉瘤(synovial sarcoma,SS)是一种少见的起源于原始间叶细胞的恶性软组织肿瘤,占所有软组织肉瘤的5~10%[1]。原发于腹膜后的滑膜肉瘤极为罕见。临床上诊断困难且5年生存率低至20~29%[2]。现将我院收治的一例原发性腹膜后滑膜肉瘤报告如下。
患者,女,66岁,因“发现右下腹包块2月”至我院就诊,患者于2月前无明显诱因出现右侧腰部疼痛,疼痛为间断性刺痛,伴右下肢放射痛。查体:腹部平软,右下腹可触及大小约7cm×5cm的肿块,质韧,边界欠清,活动度差,右下腹压痛,无反跳痛,肠鸣音正常;全身浅表淋巴结未触及肿大。肿瘤标志物检验:癌胚抗原6.68ng/ml、糖类抗原-199 47.37kU/L、糖类抗原-242 21.36kU/L均升高;生化检验:乳酸脱氢酶345U/L、尿酸379μmol/L、甘油三酯2.54mmol/L、总胆固醇6.56mmol/L、钾3.05mmol/L、葡萄糖7.78μmol/L、C-反应蛋白12.43mg/L均升高。CT表现:右侧腹膜后椎旁巨大不规则形软组织肿块,大小约10.4cm×11.8cm×8.2cm,边界不清,累及右侧腰大肌、竖脊肌;肿块上缘达右肾下极水平,右肾受压上移,右肾下极肾周脂肪间隙模糊;肿块下缘达右侧骼总动脉水平,与髂总动脉分界尚清;腹部血管成像显示病灶由腹主动脉发出的椎旁动脉分支供血;病灶邻近腰3、4椎体右侧横突骨质压迫吸收变薄;肿块实性部分平扫CT值约53HU,增强扫描动脉期CT值约125HU,实质期CT值约107HU,呈明显强化(见图1~图6)。SPECT检查示:右肾形态、纵轴走行失常,右肾体积明显减小,血流及功能相应中度减低(受损),上尿路功能性梗阻;全身骨骼未见明显转移征象。患者于2019年6月19日行“腹膜后肿瘤切除术”,术中见肿瘤位于腹膜后,自腰大肌发出,大小12cm×10cm×7cm,包膜完整,质地硬,活动度差,肿瘤上极位于右肾下极后方,将右肾及右输尿管向前上方推挤,肿瘤内前方与腰大肌粘连,肿瘤下极位于右侧髂骨处,肿瘤后方内侧压迫脊柱,内有数支肿瘤滋养血管发出。大体病理:肉眼所见腹膜后一堆碎组织,总体积10cm×5cm×4cm,切面部分灰白、部分灰红(见图7)。HE:瘤组织主要由间质梭形细胞构成,纤维组织阳性(见图8)。免疫组化:Vim (+),CD117(-),CD34(-),DOG-1(-),SMA(-),Des6(-),actin(-),S-100(-),EMA(灶+),SDHB(部分+),HMB-45 (-),Melan-A(-),TLE-1(部分+),LCA(-),a-inhibin(-),CR(-),CD99(弱+),WT-1(-),CK5/6(-),CK(-),MyoDI(-),Myogenin(-),Syn(-),F1i-1(散在+),INI-1(-),KI-67(+,约30%),CK(-),CK19(-)。结合HE及免疫组化结果,腹膜后肿瘤考虑为滑膜肉瘤。
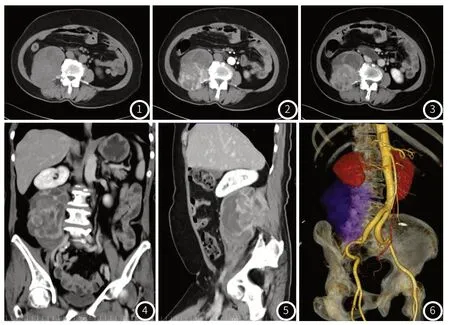
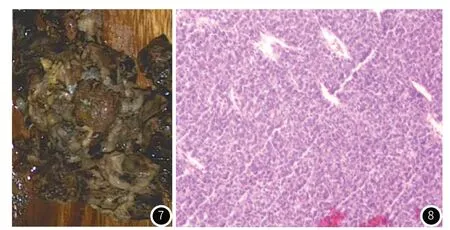
图1 CT平扫示右侧腹膜后见一个巨大不规则、混杂密度肿块,界限欠清,其内伴低密度坏死区、稍高密度出血灶,实性部分平均CT值约53HU(近似肌肉密度);图2~图3 增强扫描实性部分动脉期明显强化,CT值约125HU;实质期强化略减退,CT值约107HU,呈“快进慢出”型强化特点;其内见低密度区无强化区;图4~图5 冠、矢状位重组能较好的显示病灶整体轮廓、范围及与周围组织的关系。图6 血管重建能清楚显示肿块由腹主动脉发出的分支血管供血。图7 大体标本,肉眼所见腹膜后一堆碎组织,总体积10cm×5cm×4cm,切面部分灰白、部分灰红。图8 HE染色,瘤组织弥漫分布,由幼稚短梭形细胞构成,核仁易见,核分裂象偶见,其间见薄壁血管,肿瘤部分区域可见坏死。
讨论
滑膜肉瘤最常见于青少年和中青年,男性稍多于女性,本例患者为老年女性。滑膜肉瘤多见于四肢近关节旁,以膝关节多见,也可发生于头颈部、肺、腹腔、脊柱等部位,本例发生于右侧腹膜后腰椎旁间隙。部分滑膜肉瘤在无临床症状阶段,可能已经存在周围淋巴结和肺的转移[3],本例患者未见到双肺及周围淋巴结的转移。
滑膜肉瘤根据上皮及梭形细胞所占比例、分化程度和一些其他特点可分为:双相型、单相性纤维型、单相性上皮样型、低分化型、黏液样型、硬化型等,其中单相性纤维型最为多见,双相型次之,其余几类均较少见[4]。单相性纤维型以不同程度分化的梭形细胞为主,只有少数小灶状上皮细胞分化,本例患者病理上瘤组织主要由间质梭形细胞构成,符合单相性纤维型滑膜肉瘤。双相型即上皮样细胞与梭形细胞混合型。90%以上滑膜肉瘤都有特定的t(X,18)(p11;q11)染色体异常,导致其发病与18号染色体上SYT基因融合到X染色体上SSX基因形成STY-SSX融合基因相关,遗传特征可能与形态和结局有关。大多数滑膜肉瘤对细胞角蛋白、上皮膜抗原和Bcl-2蛋白具有高免疫反应性,对CD34呈阴性,大部分表达S100蛋白和CD99[5],本例患者EMA(灶+),CD34(-),Vim (+),CD99(弱+),KI-67(+)。
由于腹膜后间隙较大,当滑膜肉瘤发生于腹膜后时,肿块常比较大,本例患者肿块最大径线约11.8cm。大多数肿瘤在早期是无症状的,较大肿块可出现压迫症状,本例患者出现右腰部神经压迫症状。因此,腹膜后滑膜肉瘤往往被影像学偶然检出,通常采用计算机断层扫描(CT)、磁共振成像(MRI)和血管造影等,但是最终确诊依赖于病理学检查。CT常表现为分叶状或团块状软组织肿块,肿块密度略低于肌肉密度;边缘清楚或不清楚,肿块内可见坏死区;增强扫描呈均匀或不均匀强化;钙化相对常见(30%)[6],多位于肿块的周边。本例患者表现为腹膜后巨大占位,CT平扫实质密度接近肌肉组织,未见钙化,部分边缘不清楚,侵犯邻近组织结构,其内可见大片坏死区及小片状稍高密度出血灶,增强扫描呈明显不均匀强化,与文献报道相符。MR在T1WI上肿块呈等或稍高于肌肉的信号;T2WI呈高、等、低混杂信号,即“三重信号”(肿瘤出血、坏死液化致使信号不均)[7];T2WI压脂表现特征性的“铺路石”征,即多个大小近似的“卵石”状结节,见低信号“间隔”;增强扫描均匀或不均匀强化。
腹膜后滑膜肉瘤需与以下病变相鉴别:(1)未分化多形性肉瘤,是成年人最常见的软组织肉瘤,好发于四肢及腹膜后间隙;肿块多大于5cm;由于病变组织成分多样,密度或信号不均匀,磁共振T2WI以组织细胞为主的呈高信号,以纤维成分为主的呈等信号;轨道样强化为其特点,肿瘤外周无定型钙化(7~20%),大片坏死少见有助于与滑膜肉瘤鉴别[8];(2)去分化脂肪肉瘤,其去分化成分被视为脂肪肿块内独立的非脂肪性肿瘤,通常呈巨大铸形肿块,平扫以实性成分为主,并可见不均匀脂肪灶及高密度钙化灶等成分,软组织肿块与脂肪分界清楚,增强后软组织肿块明显强化,内见分支血管走行[9];(3)横纹肌肉瘤,是儿童和青少年最常见的软组织肉瘤,呈双峰分布(7岁,青少年),头颈部最为常见,腹膜后仅占5%;病灶的位置和发病年龄对缩小诊断范围有帮助;一般呈均匀软组织密度或信号,较大病灶可有液化坏死区,钙化少见;增强呈轻或中度不均匀强化,部分伴邻近骨骼破坏[10]。
腹膜后滑膜肉瘤临床罕见,诊断困难,影像学诊断缺乏特异性,但根据其发病年龄、有无脂肪成分、发病部位、出血及液化坏死等特点,再结合临床病史,在排外腹膜后常见肉瘤时应该考虑到该病的可能。CT、MRI在腹膜后滑膜肉瘤的定位、定性诊断、判断病变的来源、血供、侵犯范围及其与周围的组织关系、指导临床制定手术方案和术后随访方面具有重要价值。
腹膜后滑膜肉瘤很难通过常规方法治愈,手术切除似乎是唯一可以治愈的方法[11],不幸的是只有少数患者有手术机会。即使患者接受了手术,也并不一定能保持长期康复的状态,其复发率约为28~36%。此外,放疗和化疗也被证明临床效果是不确切的[1]。
