两种阻断方式在骨盆及骶尾部肿瘤切除术中的安全性及有效性分析
2023-01-16职欢欢刘娟芳王贾楠韩新巍
职欢欢,刘娟芳,王贾楠,韩新巍
(郑州大学第一附属医院 放射介入科,河南 郑州 450052)
骶尾区是一个复杂的解剖学区域,盆腔为肿瘤的生长提供了巨大空间,当患者出现症状时,肿瘤往往已经累及腰骶神经根、血管或直肠等。因此,骨盆和骶尾部肿瘤就诊时往往瘤体较大,切除时容易导致术中大出血,而术中大出血常导致手术区域不清晰,同时可能出现各种并发症[1]。因此,对于这些巨大肿瘤,控制术中出血是一个非常棘手的问题,但其具有重要意义。选择性肿瘤供养动脉栓塞和腹主动脉腔内球囊阻断(endovascular balloon occlusion,EBO)技术是临床上目前较常用于辅助控制骨盆及骶骨肿瘤切除术中出血的两种方法。选择性动脉栓塞是指术前通过介入技术栓塞肿瘤的营养血管,从而达到减少术中出血量的目的[2]。腹主动脉EBO是一种安全可靠的方法,阻断腹主动脉血流后同时阻断了肿瘤的直接血供和间接血供及侧支循环,从而减少术中的出血量[3]。本研究拟在探讨选择性动脉栓塞和腹主动脉EBO两种止血方式在外科手术切除时的安全性及有效性。
1 资料与方法
1.1 一般资料选择2018年1月至2021年8月在郑州大学第一附属医院诊断为骨盆或骶尾骨肿瘤的患者作为研究对象,见表1。共有50患者被确定为潜在候选人,其中44例符合纳入标准,包括EBO组(32例)和动脉栓塞组(12例)。所有骶骨肿瘤均侵及S3及近端。

表1 两组患者的一般资料
1.2 手术方案
1.2.1动脉栓塞组 术前行影像学检查确认骨盆占位(图1A)。股动脉入路置管,肾动脉平面造影证实患者存在骨盆占位,由双侧或单侧髂内动脉发出分支供血(图1B)。交换引入5F(1 F=0.33 mm)单弯导管或眼镜蛇导管,于髂内动脉开口处选择性插管,或必要时使用微导管在微导丝辅助下超选择插入肿瘤侧分支血管(图1C),成功后注射血管栓塞剂,栓塞肿瘤供血血管。若存在双侧髂内动脉供血,同法处理对侧供血血管。造影证实肿瘤血供较栓塞前明显减少,直至消失(图1D)。栓塞1 d内应行外科手术切除肿瘤。

A为术前MRI,箭头指示骶尾部占位;B为术前数字减影血管造影腹主动脉造影示肿瘤由双侧髂内动脉分支供血;C为右侧髂内动脉造影;D为栓塞后右侧髂内动脉造影,C、D示右侧肿瘤营养动脉完全栓塞。图1 1例36岁女性患者的骶骨脊索瘤
1.2.2EBO组 术前需先行影像学检查确认骨盆占位(图2A)。股动脉入路置入8F动脉鞘管,经动脉鞘管引入球囊导管,根据术前所测腹主动脉直径(术前CT或MRI)选择合适直径球囊,在数字减影血管造影下造影,显示两侧肾动脉及髂动脉开口位置(图2B),在导丝引导下将球囊远端标记点送入肾动脉远端和腹主动脉中下段水平(L3、L4水平)(图2C),缓慢注入对比剂充盈球囊,直至腹主动脉血流被完全阻断,经球囊导管造影双肾动脉显影良好(图2D),记录球囊对比剂的充盈量(通常为6~10 mL)。体外固定球囊,连接三通。将患者转交至外科手术组,开始手术肿瘤切除。阻断后若未触及双侧足背动脉搏动,开始切除手术。若外科手术切除时间过长,腹主动脉EBO时间超过20~30 min,可压迫手术创面、回抽球囊对比剂、恢复腹主动脉血流3~5 min,再逐渐向球囊导管内充入等量的对比剂阻断腹主动脉血流,开始肿瘤切除手术,直至肿瘤完全切除。

A为术前MRI,箭头指示盆腔内骶骨占位性病变;B为腹主动脉造影;C为缓慢充盈球囊;D示球囊完全充盈,腹主动脉完全阻断。图2 1例67岁男性患者的骶骨脊索瘤
1.3 疗效评价评估结果指标,包括球囊阻断时间、外科手术持续时间、术中出血量、输血量、术后并发症、总住院时间。术后并发症包括动静脉血栓形成、假性动脉瘤、性功能障碍、大小便失禁和下肢损伤、切口感染、切口延迟愈合、关节脱位、神经功能障碍、直肠损伤和膀胱损伤等。手术时间包括皮肤切开、肿瘤切除和皮肤缝合的时间,但不包括放置球囊导管和术前靶动脉栓塞的时间。
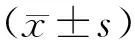
2 结果
2.1 疗效两组术中出血量比较差异有统计学意义(P<0.05),但住院时间、输血量和术中输液量比较差异无统计学意义(P>0.05)。见表2。
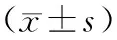
表2 靶血管栓塞组和球囊阻断组的疗效比较
2.2 术后并发症EBO组有9例患者出现术后并发症,其中切口感染6例,术中因输尿管损伤长期留置导尿2例,对症处理后好转,其中有1例患者术后出现股动脉血栓,后及时行数字减影血管造影下取栓术,余未出现术中并发症,无死亡病例。动脉栓塞组有6例患者出现术后并发症,其中切口感染4例,下腹部坠胀1例,双下肢疼痛1例,经对症处理后均好转,无死亡病例。两组术后并发症发生情况比较差异无统计学意义(χ2=1.013,P=0.314)。
3 讨论
一直以来,骨盆及骶尾部肿瘤切除术中大量出血是骨科医生遇到的最大难题[4]。现在主动脉EBO越来越被重视,其可以直接减少甚至阻断远端主动脉的血流,并且球囊释放后对邻近正常结构的动脉基本无影响。如今,主动脉EBO球囊导管已广泛应用于许多高风险的骨盆手术,如胎盘前置剖宫产和骨盆创伤[5-7]。该方法操作简便,能够减少术中出血,对心、肺、脑等重要器官的血液供应及静脉回流无影响。一项回顾性研究显示,30例患者接受腹主动脉EBO外科手术切除,26例患者则接受传统切除术,结果显示传统骨盆及骶尾部肿瘤单纯切除术的术中失血量高达500~3 650 mL,平均2 650 mL,远高于EBO组,证明腹主动脉EBO较传统外科手术切除更有效、安全[8]。
随着介入技术的不断发展,选择性肿瘤供养动脉栓塞在骶尾部及骨盆肿瘤切除术中被认为是一种重要的微创技术,栓塞后外科术中出血量显著减少。然而,由于肿瘤的侧支血流循环十分充分,血液供应充足[9],动脉栓塞时无法准确确定全部靶血管,因此选择性肿瘤靶动脉栓塞的止血效果很难达到预期,动脉栓塞时无法完全栓塞全部肿瘤供血血管。而栓塞全部肿瘤和肿瘤邻近骨骼与软组织结构的供血动脉,尤其是丰富的肿瘤侧支循环,既耗时又昂贵,因此限制了临床应用,且手术后并发症较多[10]。有研究显示术前行腹主动脉EBO和术前行选择性靶血管栓塞的患者术中失血量、术中输血量无显著差异,然而腹主动脉EBO手术时间、引流时间均短于靶动脉栓塞组;同时,术前行腹主动脉EBO所导致的术中、术后并发症也远少于选择性靶动脉栓塞组[11]。
球囊阻断时间安全时限目前并无定论。有研究表明,单次主动脉内EBO时间应限制在60 min以内,当阻断需要超过60 min时,需要提前释放球囊15 min,否则可能会增加远端肢体缺血性坏死的风险,甚至诱发全身多器官功能衰竭[12]。然而,在腹主动脉瘤切除和人工血管移植手术中,主动脉阻塞时间更长,通常持续约3 h,甚至超过6 h,并未发现由于再灌注损伤引起的肢体远端缺血性坏死或多器官衰竭[13]。本研究在外科切除骨盆及骶尾部肿瘤手术过程中每隔25 min释放球囊1次,释放时间10 min,既可避免肾动脉、下肢动脉、膀胱动脉缺血,又可判定有无出血点。本研究中有1例患者发生了股动脉血栓,当外科手术结束5 h后,患者脚背部脉搏微弱,血压下降。术后CT示导管侧股动脉内部有血栓形成,后紧急行数字减影血管造影下血栓取出术。血栓取出后肢体并未出现缺血性坏死,膀胱、直肠等也未出现损伤。这可以得到一个结论,即腹主动脉EBO后,由于重要器官的血液供应并不受影响,侧支循环可以充分代偿,因此,可根据患者情况适当延长球囊阻断时间,从而最大限度地利用这项技术[13]。
对于阻断腹主动脉EBO而言,其球囊放置的位置与术后并发症的发生有一定的联系。一般而言,球囊导管必须放置于肾动脉远端,预防因阻断肾动脉血液供应导致的急性缺血性肾衰竭。然而另有研究认为,球囊可置入肾动脉开口或以上,以阻断女性卵巢动脉、男性精索动脉使其术中止血更彻底[14]。不可否认的是,理论上高位EBO会导致双肾、肠道及盆腔器官缺血。为了减少术中及术后并发症的发生,高位EBO需要更频繁释放球囊。有报道显示在产科手术过程中每隔5 min释放球囊1次,释放时间1 min,术后未发现有并发症的出现,而这也不可避免延长了手术时间[14]。目前尚无高位(T12~L1)腹主动脉EBO后行骶尾部或骨盆肿瘤切除的报道。
为了减少腹主动脉EBO的术后并发症带来的风险,术前应常规进行CT血管成像或超声检查,以确定患者双侧股动脉、髂内外动脉和腹主动脉的基本状况,尤其是患有高脂血症和糖尿病的老年人,则更应该提前进行评估,注意有无血管损伤及动脉硬化斑块,以防止球囊置入、充盈扩张后产生的严重血管损伤甚至破裂出血[15]。
综上所述,球囊导管阻断腹主动脉是控制术中出血的有效方法。外科手术中腹主动脉EBO技术较外科手术前靶动脉栓塞能减少骨盆及骶尾部肿瘤切除术中的出血量。这种方法对骨盆及骶尾部肿瘤的手术治疗非常有益。然而,手术程序还需要进一步改进,以减少手术并发症的发生,同时需要进行前瞻性研究,进一步确认腹主动脉EBO治疗骶尾部及盆腔肿瘤的有效性。
