有创机械通气呼吸衰竭患者实施不同侧向旋转吸痰时间疗效研究
2023-01-15张俊丽李丹阳黄荷花柴若楠
张俊丽,张 颖,王 敏,赵 莹,李丹阳,黄荷花,柴若楠
北部战区总医院 呼吸与危重症医学科,辽宁 沈阳 110016
机械通气是保持气道通畅、改善氧合、防止机体 缺氧和 CO2蓄积的一种治疗手段,是为急危重症患者或不能自主吸氧患者提供氧气的有效措施[1]。人工气道的管理和维护是保证有效机械通气的重要环节,但人工气道破坏患者自身呼吸道的生理功能,会减弱呼吸道原有功能尤其是抑制患者的咳嗽反射,损害患者气管黏膜上的纤毛柱状上皮细胞的纤毛摆动功能,影响上气道加温及湿化功能,分泌物排除能力降低[2-4]。若不及时清除气道分泌物,淤积的痰液使气道变窄,甚至堵塞,导致肺不张,增加呼吸肌做功,导致低氧血症。气道内吸痰治疗是保证呼吸道通畅、维护患者有效通气的关键[5]。本研究旨在探讨不同起始吸痰时间干预下侧向旋转吸痰的临床效果。现报道如下。
1 资料与方法
1.1 一般资料 选取自2017 年7 月至2019 年12 月北部战区总医院收治的因各种肺部疾病合并感染引起呼吸衰竭行有创机械通气的150 例ICU 患者为研究对象。按照随机数字表法分为A 组、B 组、C 组,每组50 例。A 组男性38 例,女性12 例;年龄(67.8±9.3)岁;急性生理学及慢性健康状况评分(acute physiology and chronic health evaluation score,APACHE Ⅱ)为(24.2±2.9)分;慢阻肺急性加重33 例,肺纤维化2 例,脑出血术后吸入性肺炎3 例,脑梗塞后吸入性肺炎12 例。B 组男性32 例,女性18 例;年龄(65.3±11.2)岁;APACHE Ⅱ评分为(24.0±3.0)分;慢阻肺急性加重26 例,肺纤维化3 例,脑出血术后吸入性肺炎4 例,脑梗塞后吸入性肺炎17 例。C 组男性42 例,女性8 例;年龄(66.2±10.3)岁;APACHE Ⅱ评分(24.8±2.0)分;慢阻肺急性加重25 例,肺纤维化5 例,脑出血术后吸入性肺炎4 例,脑梗塞后吸入性肺炎16 例。3 组的性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,患者家属均签署知情同意书。
1.2 研究方法 侧向旋转吸痰治疗方法如下。选择至少5 年RICU 工作经验的高年资医护人员3~4 人。给患者每2 h 翻身、叩背1 次。每次按左右或右左翻身,翻身前后叩背。首先取痰液滞留的肺叶或肺段在下的侧卧位,进行气道内湿化,即注入生理盐水4 ml,接呼吸机通气15 s,由外向内、由下向上叩背。随后将患者翻身150°~180°后,按各组时间点实施吸痰治疗。吸痰时间10~15 s,吸痰负压为20~30 kPa[3]。A、B、C 组患者分别在侧向旋转后10、15、20 s 进行吸痰。
1.3 观察指标 比较3 组患者的气道内吸痰治疗成功率、住ICU 时间和费用、住院时间和费用、呼吸机相关肺炎发生率、血氧饱和度等。比较3 组患者吸痰前2 min 和吸痰后5 min 后心率、呼吸频率和血压。
1.4 统计学方法 采用SPSS 22.0 软件进行统计学分析。计数资料以例(百分率)表示,组间比较采用χ2检验;计量资料以均数±标准差()表示,组间比较采用t 检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 气道内吸痰治疗成功率 A 组患者的气道内吸痰治疗成功率为86.0%(43/50),B 组患者的气道内吸痰治疗成功率为98.0%(49/50),C 组患者的气道内吸痰治疗成功率为88.0%(44/50)。组间两两比较,差异无统计学意义(P>0.05)。
2.2 呼吸机相关肺炎发生率 A 组、B 组患者未发生呼吸机相关肺炎,C 组患者的呼吸机相关肺炎发生率为2.0%(1/50),差异无统计学意义(P>0.05)。
2.3 住院时间、费用 C 组患者的气道内吸痰治疗成功率、呼吸机相关肺炎发生率比较,差异无统计学意义(P>0.05)。B 组患者入住ICU 时间及费用、住院时间及费用均低于A 组、C 组,差异有统计学意义(P<0.05)。C组住ICU费用、住院费用显著高于A组,差异有统计学意义(P<0.05)。见表1。
表1 3 组患者住院时间、费用比较()

表1 3 组患者住院时间、费用比较()
注:与A 组比较,①P<0.05;与B 组比较,②P<0.05
2.4 血氧饱和度 3 组患者吸痰前2 min 血氧饱和度比较,差异无统计学意义(P >0.05)。吸痰后5 min,B 组与C 组患者血氧饱和度高于吸痰前2 min,差异有统计学意义(P<0.05)。见表2。
表2 3 组血氧饱和度比较()

表2 3 组血氧饱和度比较()
2.5 安全性评价 3 组患者吸痰前、后的心率、呼吸频率、血压比较,差异无统计学意义(P>0.05)。见表3。
表3 3 组患者安全性指标比较()
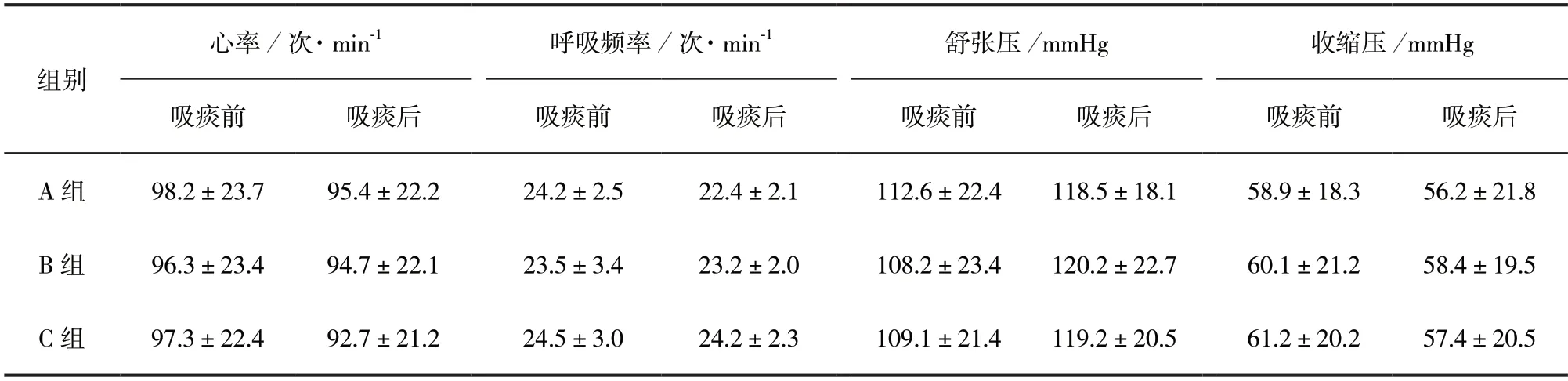
表3 3 组患者安全性指标比较()
注:1 mmHg=0.133 kPa
3 讨论
痰液瘀积是机械通气患者病情缓解困难的主要问题之一,气道内痰液清除是抢救危重患者成功的关键[6-8]。尤其对于因排痰不畅,导致通气功能障碍的患者,保持呼吸道通畅是治疗呼吸衰竭的重要环节[9-11]。有研究表明,有效的气道内吸引有助于改善机械通气患者的呼吸状态,降低吸气峰压及气道阻力,增加肺顺应性和潮气量,提高血氧饱和度[12]。有效吸痰可预防和控制呼吸机相关性肺炎等并发症发生,从而缩短机械通气时间、ICU 住院时间、减少住院费用等[13-15]。笔者在痰液流体动力学的原理及体位治疗的基础上,采取翻身、叩背体位转动进行气道内吸痰治疗的方法,进行人工气道管理,临床得到较好疗效。但当患者气道分泌物过多,甚至较为稀薄时,这种先翻身、叩背,再行气管内吸痰治疗的方法可能使痰液流向另一则肺部的气道内,加之呼吸机正压通气作用使其向下气道推移,而产生痰液的再次吸入气道,即气道分泌物的误吸,造成新的感染。如何高效进行侧向旋转吸痰治疗,掌握恰当的吸痰时机,是成功实施气道管理的关键。
本研究结果显示,采用不同时间侧向旋转吸痰的3 组患者气道内吸痰治疗成功率无显著差异。在治疗过程中,侧向旋转吸痰20 s 的患者呼吸机相关性肺炎发生率略高,可能与旋转后开始吸痰较为延迟,导致痰液流向对侧肺,导致新的感染所致。吸痰后5 min,B 组与C 组患者血氧饱和度高于吸痰前2 min,差异有统计学意义(P<0.05),表明侧向旋转吸痰治疗15、20 s 策略在有效缓解患者气道阻塞,改善患者血氧饱和度优于旋转吸痰治疗10 s。B 组患者入住ICU 时间及费用、住院时间及费用均低于A 组、C 组,C 组住ICU 费用、住院费用显著高于A 组,差异均有统计学意义(P<0.05)。3 组患者吸痰前、后的心率、呼吸频率和血压等无显著差异,表明该方法是一种安全的治疗措施。但由于本研究样本量较小,有一定的局限性,未来将进一步扩大样本量,增加客观指标,延长观察时间,研究更全面的内容。
综上所述,对于气管插管机械通气患者,侧向旋转吸痰治疗策略是安全、有效的方法。翻身、叩背后15 s 吸痰治疗较佳。
