神经电生理监测在听神经瘤切除术中对面神经功能保护作用研究
2023-01-15陈立刚文安国
王 振,陈立刚,文安国,范 涤
1.北部战区总医院 神经外科,辽宁 沈阳 110016 ;2.陆军第七十九集团军医院 神经外科,辽宁 辽阳 111000
听神经瘤是起源于前庭神经鞘的良性肿瘤,为神经外科较常见肿瘤,约占颅内肿瘤的8%~10%[1]。显微外科手术切除是治疗听神经瘤的主要方式,随着神经外科手术技巧和辅助技术的发展,听神经瘤手术患者的病死率已达到极低水平,但其术后出现的面神经障碍仍给患者生活带来极大不便。术中面神经的电生理监测技术为面神经功能的保留提供较为可靠的保障。本研究旨在探讨神经电生理监测在听神经瘤切除术中对面神经功能的保护作用。现报道如下。
1 资料与方法
1.1 一般资料 选取自2017 年1 月至2022 年2 月收治的接受经乙状窦后入路听神经瘤切除术的47 例听神经瘤患者为研究对象,根据是否行神经电生理监测分为单纯手术组(n=22)与监测手术组(n=25)。纳入标准:本研究参照考《中枢神经系统瘤样脱髓鞘病变诊治指南》相关标准[2],结合入院后颅脑CT 及MRI 检查明确听神经瘤临床诊断;患者对本研究治疗知情并签署同意书。排除标准:面神经功能已存在障碍者;合并颅脑外伤、脑梗死及其他脑血管疾病患者;存在其他重要器官功能严重障碍者。单纯手术组男性12 例,女性10 例;年龄(52.05±10.23)岁;听神经瘤患侧为左侧10 例,患侧为右侧12 例;听神经瘤为囊性11 例,非囊性11 例;肿瘤直径<3 cm 患者16 例,肿瘤直径≥3 cm患者6 例。监测手术组男性8 例,女性17 例;年龄(50.60±12.52)岁;听神经瘤患侧为左侧12 例,患侧为右侧13 例;听神经瘤为囊性9 例,非囊性16 例;肿瘤直径<3 cm 患者17 例,肿瘤直径≥3 cm 患者8 例。两组患者性别、年龄等临床资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审批通过。
1.2 治疗方法
1.2.1 监测手术组 采用乙状窦后入路,乳突后S 形切口枕骨开窗,上缘至横窦,外缘至乙状窦,切开硬膜后释放脑脊液使脑组织充分塌陷后显露肿瘤。使用神经电生理技术确认肿瘤包膜表面无面神经穿行后,电凝切开肿瘤包膜,瘤内减压后,于肿瘤周边电生理保护下分离瘤周组织,切除肿瘤后,部分需磨开内听道清除肿瘤根部。切除过程中,若电生理监测示警手术区域出现面神经刺激信号必须立即停止操作,分析刺激情况后确定手术切除范围,以免损伤周边神经功能。监测面神经电极分别置于眼轮匝肌、口轮匝肌和颏肌。诱发肌电图用于辨识面神经走行,使用双极神经刺激探头在探查部位施以直接电刺激,电流强度由0.1 mA 起逐渐递增,最大不超过1.0 mA,并记录诱发肌电图。术中,采用直接电刺激面神经脑干端和内听道端判断神经的完整性,起始刺激强度0.1 mA,若无肌电反应需加大刺激电流强度。术中常见波形见图1。
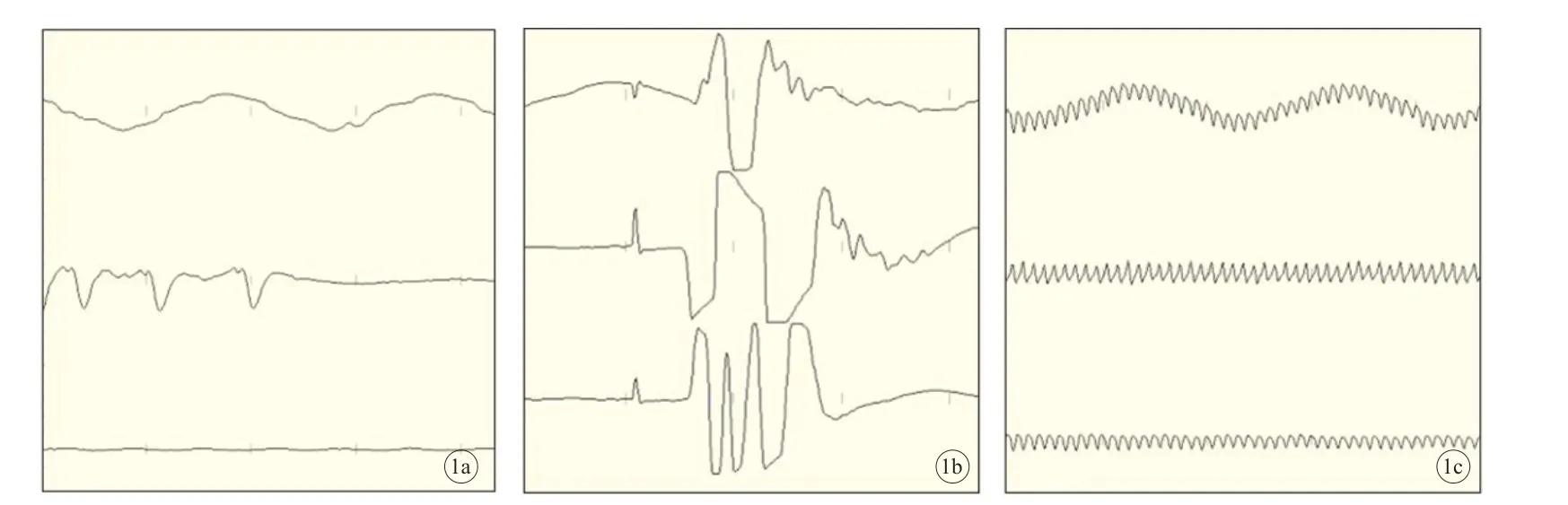
图1 神经电生理监测术中常见波形(a.续或单发的无刺激伪迹的脉冲式肌电图,常发生于面神经的被动牵拉和损伤;b.存在刺激伪迹的爆发式肌电图,可用作侦测面神经走行和检测神经活性;c.连续同形长程肌电图,常发生于神经受双极电凝等其他电信号干扰所致)
1.2.2 单纯手术组 采用乙状窦后入路,切口设计及显露肿瘤前操作同监测手术组。显露肿瘤后,根据显微镜下所能分辨程度切除肿瘤,切除肿瘤的操作手法及过程亦同监测手术组,区别仅在于监测手术组患者予以电生理监测协助,而单纯手术组仅凭借术者在显微镜下的分辨情况予以确认面神经走行并保护。
1.3 观察指标 记录并比较两组患者术后并发症发生情况;根据House-Brackmann 面神经功能分级评估并比较两组患者出院时、术后6 个月的面神经功能。
1.4 统计学方法 采用SPSS 22.0 软件进行统计学分析,计量资料以均数±标准差()表示,比较采用单因素方差分析;计数资料以例(百分率)表示,比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者术后并发症发生情况 单纯手术组术后出血1 例,为术中牵拉导致小脑挫伤出血;监测手术组术后出血3 例,其中,2 例为术中牵拉导致小脑挫伤出血,1 例为术中静脉损伤导致小脑梗塞后出血。两组发生术后出血的患者经保守治疗后均恢复良好。监测手术组脑积水2 例,为术后水肿导致,经侧脑室钻孔引流及脱水治疗后,随患者术后水肿消退而好转。单纯手术组颅内感染5 例,监测手术组颅内感染3 例,经抗感染及腰椎穿刺治疗后均康复出院。两组患者术后并发症发生率比较,差异无统计学意义(P>0.05)。见表1。

表1 两组患者术后并发症发生情况/例(百分率/%)
2.2 两组患者面神经功能比较 出院时、术后6 个月,监测手术组House-Brackmann 面神经功能分级为Ⅰ~ Ⅲ级的患者比例均高于单纯手术组,差异有统计学意义(P<0.05)。见表2。

表2 两组患者面神经功能比较/例(百分率/%)
3 讨论
听神经瘤是神经外科领域常见的桥小脑角区肿瘤,多发生于前庭神经部分,也有少部分可发生于蜗神经鞘[3]。有研究报道,50% 的听神经瘤会在5 年内生长[4-6]。随着听神经瘤生长,患者可出现面部感觉异常、眩晕等症状[7]。在无任何干预的情况下,患者个体间肿瘤生长速度存在较大差异[8-9]。有研究在进行5~7 年的随访中发现,接受放射治疗的听神经瘤患者面神经功能及听力较手术治疗患者得到更好的保存[10-12]。但对于大型听神经瘤、存在囊性改变以及以治愈为治疗目标的患者,还应考虑以手术为主要治疗方式[13-15]。然而,外科手术也伴随面神经损伤风险,可造成患者面瘫、眼睑闭合不全等症状,其原因包括以下几点:(1)肿瘤生长过程中会长期压迫临近的面神经,导致肿瘤常常与面神经粘连紧密,不易剥离;(2)肿瘤的长期压迫使面神经变薄、移位,在本研究术中可见部分患者面神经几乎呈薄膜状附于肿瘤壁上,且难以与肿瘤分离;(3)长期的压迫导致面神经张力较高,对机械刺激十分敏感,手术切除肿瘤的过程中对面神经造成的牵拉也可对面神经功能造成损伤,导致术后出现面神经功能障碍[16]。
目前,听神经瘤术后面神经功能已作为判断听神经瘤手术效果的重要标志,也是显微外科治疗听神经瘤的重要目标之一。单纯听神经瘤切除术中,由于肿瘤生长常对面神经及周围组织形成推挤,造成周边组织的移位及变形,难于辨识,在听神经瘤切除术中应用神经电生理检测,可有助于术者精确定位神经的走行,并通过电生理信号的预警提示,更加准确地判断术中的牵拉、分离等操作是否对面神经造成损伤[17]。本研究中,应用面神经肌电图作为手术的指导。自发性面神经肌电图全程应用,在面神经被动牵拉和损伤时,检测仪器显示连续或单发的无伪迹波形,并发声示警,可迅速提示术者有损伤面神经的可能,以便术者立即停止手术操作,及时止损。诱发性面神经肌电图可用于确认当下操作是否存在危及面神经的情况,在电凝切除或触碰可疑神经组织前应用诱发性面神经肌电图进行探测,可侦测面神经走行以便避让,表现为存在刺激伪迹的爆发式肌电图,可进一步提示面神经走行和形态,清晰指导手术切除位置。本研究结果显示,出院时、术后6 个月,监测手术组House-Brackmann 面神经功能分级为Ⅰ~ Ⅲ级的患者比例均高于单纯手术组,说明在神经电生理监测下行听神经瘤切除术更有助于保护患者面神经功能,提高患者术后生活质量。此外,若术者通过显微镜下观察确信的面神经,刺激后未得到相应反应或反应相对减少时,则提示面神经可能已受损[18]。根据笔者现有临床经验,刺激超过0.3 mA 后,若仍未出现相应刺激波形,则即便再升高刺激电流强度,也难以产生刺激波形。因而,若刺激超过0.3 mA 仍无相应刺激波形,则提示面神经受损可能,需特别注意并及时与患者交代情况。此外,若出现连续同形长程肌电图常表示神经受双极电凝等其他电信号干扰所致,此种操作干扰的波形需加以区别处置。
综上所述,神经电生理监测在听神经瘤切除术中的应用可帮助术者在手术中更加安全、有效的操作,更好的保护患者面神经功能,提高患者术后生活质量。
