mGCC和pRNFL厚度及视野对新生血管性青光眼的诊断价值
2023-01-13刘文慧邹文军陈甜甜
刘文慧,王 峰,邹文军,陆 水,陈甜甜
0 引言
新生血管性青光眼(neovascular glaucoma,NVG)是一种危害性极强的眼科疾病,新生的纤维血管膜收缩牵拉,导致周边虹膜黏连,房角关闭,房水排出障碍[1]。NVG以持续眼压升高和剧烈疼痛为临床特点,由于新生血管容易破裂,部分患者可并发角膜水肿及反复性前房积血等,影响视功能[2]。目前NVG的临床诊断依赖既往病史、临床表现及静态标准自动视野(standard automated perimetry,SAP)检查,其中视野平均缺损(mean deviation,MD)是原发性青光眼诊断的金标准,但一般情况下视野发生变化需在50%以上的视神经细胞死亡之后才会出现,且容易受到个体差异的影响[3]。因此,临床缺乏早期诊断NVG的有效手段。
光学相干断层扫描技术(optical coherence tomography,OCT)是一种新型层析成像技术,可以实现对生物组织高分辨率的非侵入层析测量,目前已在眼科、牙科和皮肤科等疾病的临床诊断中取得了积极的反响[4]。大量研究显示,利用OCT测量黄斑区节细胞复合体(macular ganglion cell complex,mGCC)和视乳头周围视网膜神经纤维层(peripapillary retinal nerve fiber layer,pRNFL)厚度能够反映青光眼结构的变化,但国内对两者诊断效能的研究报道不多[5-6]。基于此,本研究就mGCC、pRNFL厚度及MD对NVG的诊断价值进行分析,报告如下。
1 对象和方法
1.1对象回顾性研究。收集2018-01/2021-10在本院接受诊治的NVG患者92例100眼。纳入标准:(1)满足《中国新生血管性青光眼诊疗专家共识(2019年)》[7]中NVG诊断标准:眼压测量>21mmHg;裂隙灯显微镜、前房角镜下可见虹膜表面存在新生血管;(2)既往有眼底出血病史。(3)所有患者入组前未接受过手术或激光治疗。排除标准:(1)OCT影像质量值>45;(2)合并其它眼内疾病;(3)合并神经系统疾病。选择同期于我院接受健康体检者50例100眼作为对照组,纳入标准:(1)BCVA>0.8;(2)房角开放。排除标准:(1)存在青光眼家族史;(2)合并高血压、糖尿病;(3)合并神经系统疾病。所有受试者均签署知情同意书,本研究已获得本院医学伦理委员会批准。
1.2方法
1.2.1mGCC和pRNFL厚度检测在暗室中进行OCT检查,受试者端坐于检测仪器前方,患者瞳孔处于自然状态。输入受试者信息后,进入采集界面,调节机器高度和位置,保持采集界面清晰。选择GCC扫描模式检测mGCC厚度,以黄斑为中心凹进行扫描,扫描深度为2.3mm,扫描范围为7mm×7mm,采样范围为6mm×6mm,记录黄斑区采样范围内的平均厚度(mGCC-a)、上方厚度(mGCC-s)和下方厚度(mGCC-i)参数。选取ONH扫描模式检测pRNFL厚度,扫描深度2.3mm,扫描直径3.45mm,记录图像中平均厚度(pRNFL-a)、颞侧RNFL厚度(pRNFL-t)、上方厚度RNFL(pRNFL-s)、鼻侧RNFL厚度(pRNFL-n)以及下方RNFL厚度(pRNF-i)参数。所有受试者的检查要求测量时扫描图像清晰,信号强度≥5级,经仪器自带的图像分析系统处理后,记录各参数。
1.2.2视野检查检测仪器为Zeiss视野计,检测前随机选择一只眼进行视野检查训练,并让受试者在暗室内适应5min,在自然瞳孔下接受检查。校正屈光不正,对于部分上睑下垂影响视野检查的受试者可予胶布牵拉。调节背景光亮度为31.5asb,刺激0.1~0.2s,受检眼的固视状态由红外摄像仪自动监测。每个视野检查鼻侧、颞侧及上、下方各24°的中心54个检测点。如果视野检查结果凝视点丢失率≥20%,假阳性和阴性率≥15%,则重复测试。

2 结果
2.1各组受试者一般资料比较本研究纳入NVG患者92例100眼中男46例52眼,女46例48眼,平均年龄46.39±10.17岁;按病理分期分为新生血管性青光眼前期31例32眼、开角型青光眼期31例36眼及闭角型青光眼期30例32眼,分期标准[8]:(1)新生血管性青光眼前期即虹膜红变期:虹膜表面存在新生血管和纤维增殖膜,前房角开放且无新生血管,眼压在21mmHg或以下;(2)开角型青光眼期:虹膜表面以及前房角均存在新生血管及纤维增殖膜,房角开放90°以上,眼压超过21mmHg;(3)闭角型青光眼期:在开角型青光眼期表现基础上,房角关闭超过270°,眼压在40mmHg以上。对照组50例100眼中男26例52眼,女24例48眼,平均年龄46.76±10.45岁。各组受试者一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。

表1 各组受试者一般资料比较
2.2各组受试者mGCC厚度比较各组受试者mGCC-a和mGCC-s及mGCC-i厚度比较差异均有统计学意义(P<0.001)。新生血管性青光眼前期、开角型青光眼期和闭角型青光眼期mGCC-a、mGCC-s、mGCC-i均低于对照组,差异均有统计学意义(P<0.001),新生血管性青光眼前期、开角型青光眼期mGCC-a、mGCC-s、mGCC-i均高于闭角型青光眼期,差异均有统计学意义(P<0.001),新生血管性青光眼前期mGCC-a、mGCC-s、mGCC-i均高于开角型青光眼期,差异均有统计学意义(P<0.001),见表2。

表2 各组受试者mGCC厚度比较
2.3各组受试者pRNFL厚度和MD比较各组受试者pRNFL厚度和MD比较差异均有统计学意义(P<0.001)。新生血管性青光眼前期、开角型青光眼期和闭角型青光眼期pRNFL-a、pRNFL-t、pRNFL-s、pRNFL-n、pRNFL-i均低于对照组,MD高于对照组,差异均有统计学意义(P<0.001);新生血管性青光眼前期、开角型青光眼期pRNFL-a、pRNFL-t、pRNFL-s、pRNFL-n、pRNFL-i均高于闭角型青光眼期,MD高于闭角型青光眼,差异均有统计学意义(P<0.001)。新生血管性青光眼前期pRNFL-a、pRNFL-t、pRNFL-s、pRNFL-n、pRNFL-i均高于开角型青光眼期,MD高于开角型青光眼期,差异均有统计学意义(P<0.001),见表3。

表3 各组受试者pRNFL厚度和MD比较
2.4NVG患者mGCC厚度与MD的相关性分析NVG患者mGCC-a、mGCC-s、mGCC-i与MD均呈负相关性(P<0.001),见表4和图1。

表4 mGCC厚度与MD的相关性

图1 NVG患者mGCC厚度与MD相关性 A:mGCC-a与MD的相关性;B:mGCC-s与MD的相关性;C:mGCC-i与MD的相关性。
2.5NVG患者pRNFL与MD的相关性分析NVG患者pRNFL-a、pRNFL-t、pRNFL-s、pRNFL-n、pRNFL-i与MD均呈负相关性(P<0.001),见表5和图2。
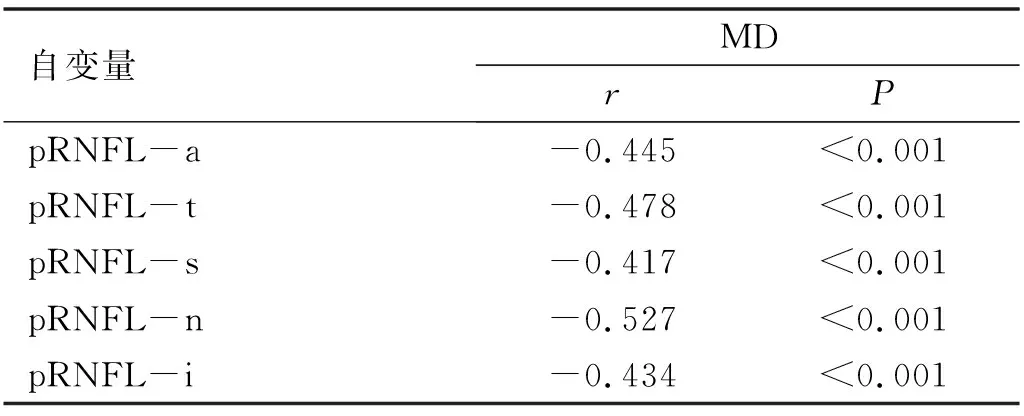
表5 pRNFL厚度与MD的相关性

图2 NVG患者pRNFL厚度与MD的相关性分析 A:pRNFL-a与MD的相关性;B:pRNFL-t与MD的相关性;C:pRNFL-s与MD的相关性;D:pRNFL-n与MD的相关性;E:pRNFL-i与MD的相关性。
2.6mGCC和pRNFL厚度及MD早期诊断NVG的价值分析mGCC和pRNFL厚度及MD联合诊断NVG的效能最高(敏感度为79.00%,特异度为87.00%,AUC=0.973,95%CI=0.956~0.990,P<0.05),见表6和图3。

表6 mGCC和pRNFL厚度及MD早期诊断NVG的价值分析
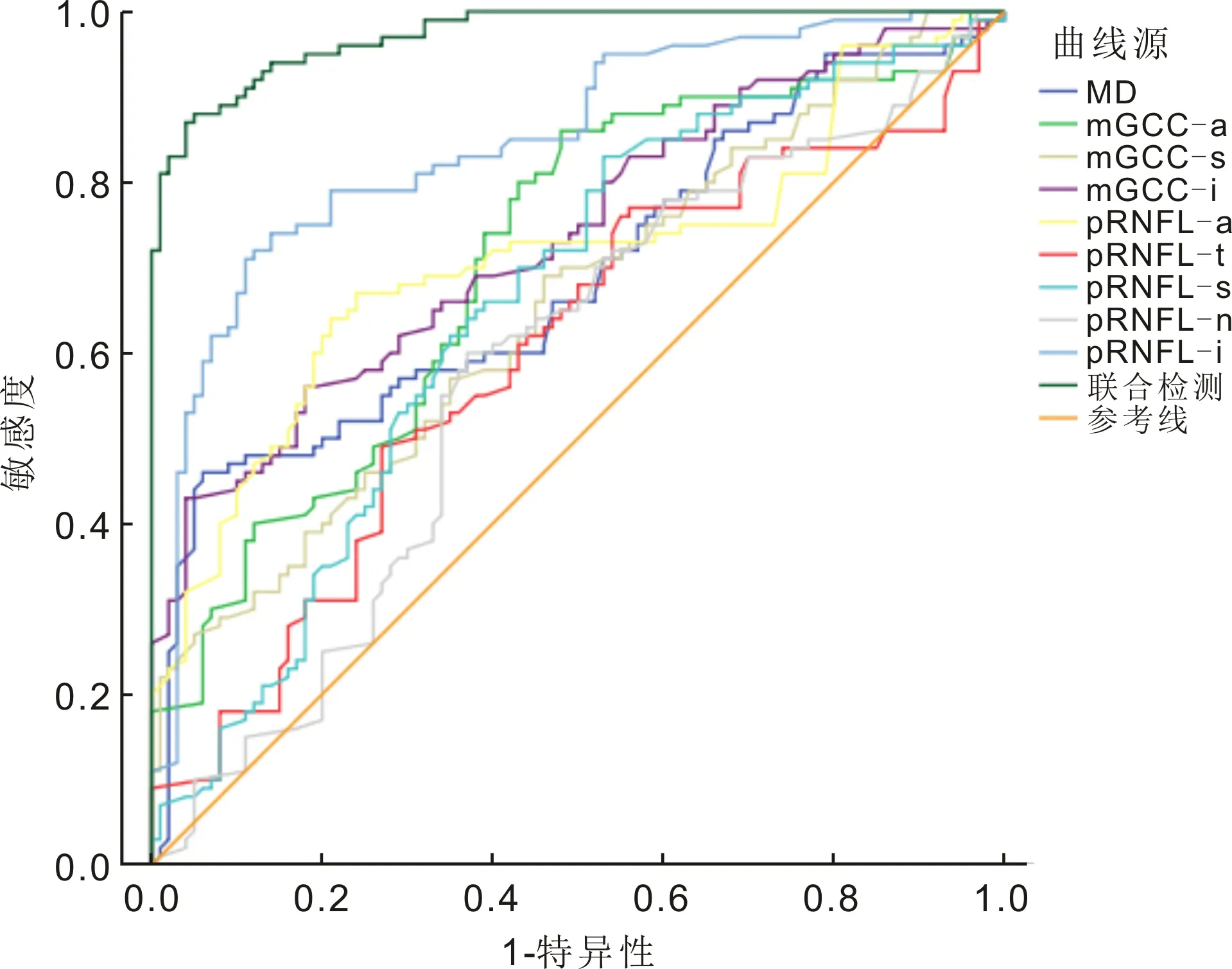
图3 mGCC和pRNFL厚度及MD早期诊断NVG价值的ROC曲线图。
3 讨论
NVG是眼科常见的一种难治性青光眼,通常继发于视网膜中央静脉阻塞、糖尿病视网膜病变、陈旧性视网膜脱离或眼部肿瘤等,可分为新生血管性青光眼前期、开角型青光眼期及闭角型青光眼期[9-10]。一般情况下,患者眼痛、头痛等临床症状与眼压、角膜水肿程度,因此多数患者在就诊时已处于闭角型青光眼期,此时临床治疗疗效往往不尽人意[11]。最新的调查数据显示NVG致盲高达92.40%,故寻找有效手段提高NVG早期诊出率是十分重要的[12]。
视野检查是测定被检眼在视觉范围内各特定点的视功能,可测试检查视网膜上不同部位的光敏感度[13]。一直以来,SAP检测MD是诊断青光眼的金标准,在反应眼部出现功能异常中有极高的敏感性。但青光眼的形态学改变往往早于功能学改变,加之患眼视野缺损程度受眼压、病程及本身视力的影响较大,因此传统的视野检查方法在早期诊断NVG中有较高的漏诊率[14-15]。各种因素所致的视网膜缺血是NVG形成的重要机制,视网膜缺血可导致视网膜神经节细胞及其轴突丢失[16]。而视网膜由内丛状层、神经节细胞层及RNFL组成,并且视神经节细胞与其它两层共同构成了mGCC。因此,NVG患者盘沿、视乳头形态凹陷和mGCC、RNFL厚度可随着丢失进程发生不可逆性病变[17-18]。OCT对视网膜的检测基于光学相干原理,其优势是非侵入性、高分辨率、可穿透组织及成像快,有助于早期监测视网膜病变。王伟伟等[19]指出利用OCT检测得出的GCC厚度可以作为诊断和判断原发性开角型青光眼病情进展的有效指标。本研究显示,新生血管性青光眼前期、开角型青光眼期和闭角型青光眼期MD高于对照组,而mGCC、pRNFL的厚度均低于对照组,且随着青光分期的增加,患者mGCC、pRNFL的厚度明显下降,表明MD、mGCC厚度与pRNFL厚度均能够反映NVG患者的病理改变,这也提示mGCC、pRNFL的厚度测量用于辅助诊断原发性青光眼具有一定的可行性。
已有报道证实,随着青光眼病程的发展,mGCC、pRNFL厚度逐渐减小而MD不断增加[20]。本研究对NVG患者mGCC、pRNFL厚度与MD的相关性进行探讨,结果显示mGCC、pRNFL厚度与MD呈负相关性(P<0.05),这与黄婧[21]研究结果基本一致,这一结果为mGCC、pRNFL厚度用于青光眼早期诊断和病情评估提供了支持。曾涛等[22]发现GCC、pRNFL厚度在各期原发性开角型青光眼中具有较高的诊断价值,且两者联合能显著提高在晚期原发性开角型青光眼中的诊断灵敏度。本研究ROC曲线显示,mGCC、pRNFL厚度及MD联合诊断NVG的AUC最高,敏感度和特异度也高于三指标单独检测,说明三项检查联合诊断能提高NVG的早期诊断效能,为临床制定个体化诊治策略提供有价值的信息。
综上所述,NVG患者mGCC、pRNFL厚度与MD呈负相关关系,mGCC、pRNFL厚度及MD对NVG有一定的诊断价值,且以联合检测的诊断效能最高。此外,本研究不足之处在于纳入样本量较小,未来可扩大样本量提高统计学的可信度,进一步验证结论的临床价值。
