腔镜甲状腺癌根治术中甲状旁腺自体移植和原位保留的临床经验
2023-01-10高金伟王泽升张琪成晓舟张宇鹏王小虎曹维嘉屈坤鹏
高金伟 王泽升 张琪 成晓舟 张宇鹏 王小虎 曹维嘉 屈坤鹏
1甘肃中医药大学第一临床医学院(兰州 730000);2甘肃省人民医院疝和腹壁外科(兰州 730000)
近年来甲状腺结节的发病率不断上升,手术是甲状腺结节有效治疗方法之一,其中甲状腺全切术是最常见的手术方式[1]。低钙血症是甲状腺全切术后常见的并发症之一,据相关文献报道[2],接受双侧甲状腺手术的患者中,术后发生暂时性低钙血症者占23.6%,发生永久性甲状旁腺功能减退者占7.2%。低钙血症临床症状[3]常表现为感觉异常、肌肉痉挛或手足抽搐,严重者可表现为癫痫发作、气管痉挛、喉痉挛及心律失常。因此,如何进一步完善甲状腺癌患者的手术方案,以减轻对甲状旁腺功能的损伤,是近几年腔镜甲状腺癌手术的研究热点。目前对于甲状腺全切术后甲状旁腺功能恢复的报道多为传统开刀手术,本文通过回顾性分析我科腔镜甲状腺癌术后患者,并规律随访其甲状旁腺及钙离子恢复情况,比较甲状旁腺自体移植和原位保留中旁腺功能减退发生率的情况,探讨甲状旁腺自体移植的临床经验。
1 资料与方法
1.1 一般资料 本研究通过回顾性分析收集2019年1月至2021年12月就诊于甘肃省人民医院普外科的甲状腺乳头状癌且自愿接受腔镜甲状腺癌根治术的患者。纳入标准:(1)手术均由同一团队操作完成;(2)行腔镜甲状腺癌根治术及中央区淋巴结清扫患者;(3)术后病理为甲状腺乳头状癌患者;(4)随访时间超过6个月。排除标准:(1)患者无既往甲状腺或颈部手术病史;(2)严重脏器功能不全者;(3)既往有钙磷代谢紊乱者;(4)凝血功能障碍者。最终符合标准的患者80例,根据术中行甲状旁腺自体移植分为移植组和原位保留组。移植组40例,接受甲状旁腺自体移植,其中包括男13例,女27例。年龄25~78岁,平均(46.87±9.51)岁。原位保留组40例,行甲状旁腺原位保留,男15例,女35例,年龄22~65岁,平均(45.10±10.45)岁。两组患者一般资料比较差异无统计学意义(P>0.05)。本研究经伦理委员会审批通过,伦理批件(编号2022-195)。患者家属及本人接受并已签署知情同意书。
1.2 术前准备 术前常规检验血常规、凝血功能、甲功、PTH、钙离子等,60岁以上老人需评估心肺功能,排除手术禁忌。影像学检查均行甲状腺彩超及颈部CT,必要时行穿刺活检。
1.3 手术方法 两组患者均行常规腔镜甲状腺全部切除术。术区常规消毒,胸骨上窝2横指8 cm弧形切口,分离颈前间隙,打开颈白线,在真假被膜间精细操作,分离甲状腺下极,前方和外侧面,分离气管前间隙,离断峡部,超声刀离断甲状腺下极,甲状腺下血管。分离喉返神经(图1),贴近甲状腺背面切断甲状腺上动脉后支,完整切除甲状腺并清扫中央区淋巴结,缝合切口,手术结束。两组手术操作的不同处为移植组遵循“1+X+1”总原则[4],即在原位保留至少1枚具有良好血供的甲状旁腺基础上,常规自体移植至少1枚甲状旁腺。术中利用纳米碳及PTH试纸识别甲状旁腺(图2),将术中发现的未被纳米碳染色的疑似甲状旁腺组织置烧杯中剪碎至匀浆状态,并与1.5 mL生理盐水充分混匀,再使用PTH试纸进行检测,若试纸结果证实为甲状旁腺组织则使用匀浆注射法将混合液注射在前臂肱桡肌处。

图1 充分显露动脉、神经、血管等解剖结构Fig.1 Fully exposed anatomical structures such as arteries,nerves and blood vessels
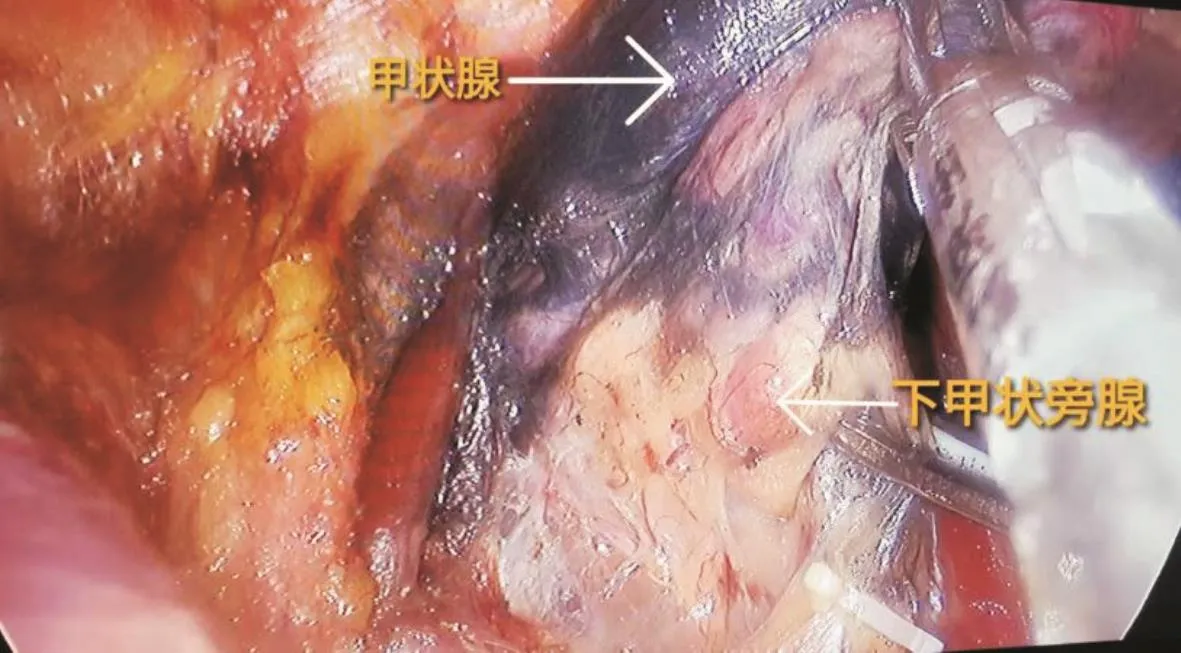
图2 未被纳米碳染色的下位甲状旁腺Fig.2 The lower parathyroid gland not stained with carbon nanoparticles
1.4 观察指标 对比分析两组患者的年龄、性别、TNM分期、异物感、疼痛感;手术前后血清钙和甲状旁腺激素(PTH)水平;永久性甲状旁腺功能减退及低钙血症的发生率情况。
1.5 常规治疗 患者术后常规给予2~4 g葡萄糖酸钙静脉输注,若术后出现手足麻木或抽搐症状,同时给予口服钙剂和骨化三醇。若患者术后未出现明显症状,但实验室检查提示血钙>2.0 mmol/L,仍常规口服钙剂,预防出现手足麻木等临床表现;血钙升至2.0 mmol/L后,停用钙剂和骨化三醇。
1.6 统计学方法 应用SPSS 26.0统计学软件对所收集数据进行分析,计量资料以()表示,组间方差齐者采用独立样本t检验,方差不齐者采用校正t检验;计数资料用率(%)表示,采用χ2或Fisher精确检验;检验标准P<0.05为差异具有统计学意义。
2 结果
2.1 一般资料 对一般资料进行分析比较,两组患者的年龄、性别、异物感、疼痛感、甲状腺癌TNM分期等差异并无统计学意义(P>0.05)。见表1。
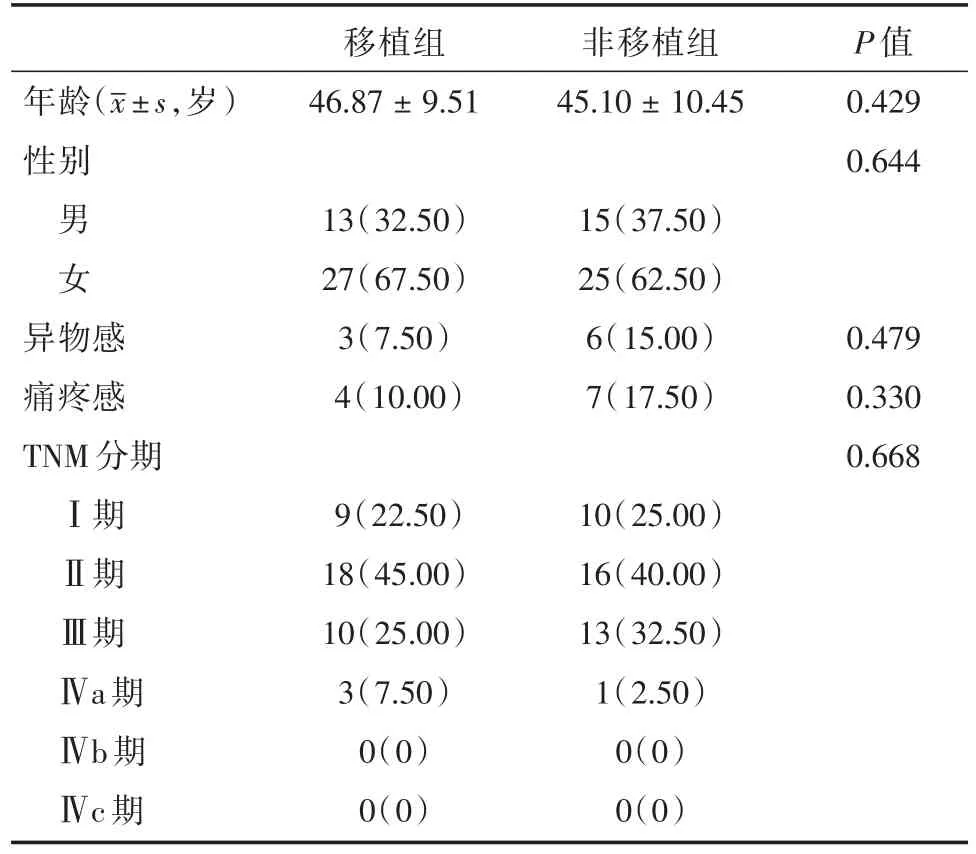
表1 患者一般临床资料比较Tab.1 Comparison of general clinical data of patients例(%)
2.2 手术前后两组PTH水平 两组患者术前、术后1 d的PTH水平差异无统计学意义(P>0.05),术后3 d、1、3、6个月的PTH水平差异有统计学意义(P<0.05),且术后移植组的PTH水平高于原位保留组。见表2。
表2 手术前后PTH变化情况Tab.2 Changes of PTH before and after surgery ±s,pg/mL
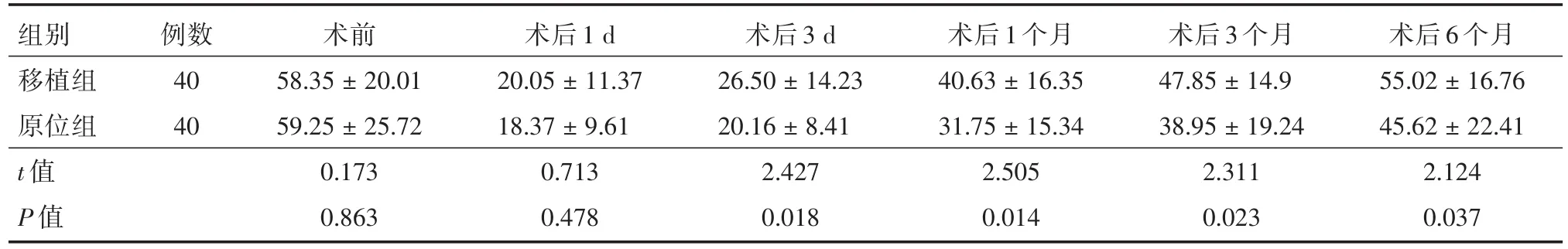
表2 手术前后PTH变化情况Tab.2 Changes of PTH before and after surgery ±s,pg/mL
组别移植组原位组t值P值例数40 40术前58.35±20.01 59.25±25.72 0.173 0.863术后1 d 20.05±11.37 18.37±9.61 0.713 0.478术后3 d 26.50±14.23 20.16±8.41 2.427 0.018术后1个月40.63±16.35 31.75±15.34 2.505 0.014术后3个月47.85±14.9 38.95±19.24 2.311 0.023术后6个月55.02±16.76 45.62±22.41 2.124 0.037
2.3 手术前后两组血清钙水平比较 两组患者术前、术后3、6个月的血清钙水平无明显差异(P> 0.05),两组患者术后1、3 d、1个月的血清钙水平差异有统计学意义(P<0.05)。术后移植组的血清钙水平均高于原位保留组。见表3。
表3 手术前后血清钙变化情况Tab.3 Changes of serum calcium before and after surgery ±s,pg/mL
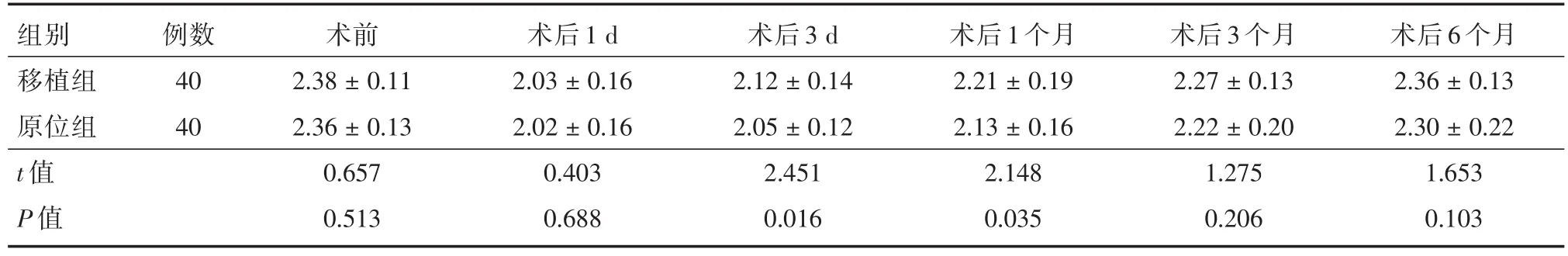
表3 手术前后血清钙变化情况Tab.3 Changes of serum calcium before and after surgery ±s,pg/mL
组别移植组原位组t值P值例数40 40术前2.38±0.11 2.36±0.13 0.657 0.513术后1 d 2.03±0.16 2.02±0.16 0.403 0.688术后3 d 2.12±0.14 2.05±0.12 2.451 0.016术后1个月2.21±0.19 2.13±0.16 2.148 0.035术后3个月2.27±0.13 2.22±0.20 1.275 0.206术后6个月2.36±0.13 2.30±0.22 1.653 0.103
2.4 永久性甲状旁腺功能减退和低钙血症的发生率 通过分析比较可得到,移植组永久性甲状旁腺功能减退和低钙血症的发生率低于原位保留组,差异有统计学意义(P<0.05)。见表4。
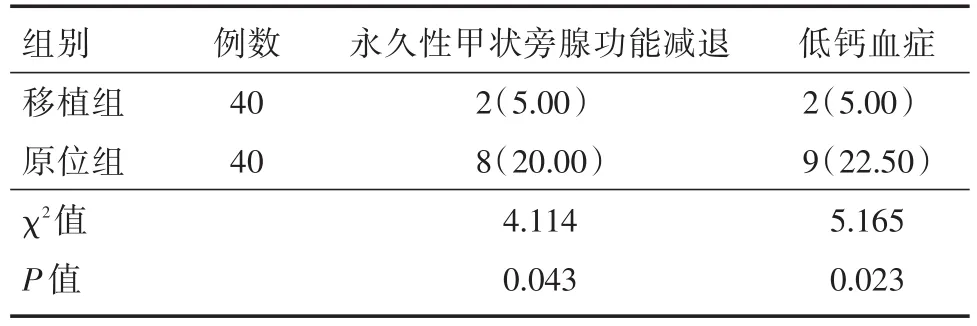
表4 永久性甲状旁腺功能减退和低钙血症发生率Tab.4 Incidence of permanent hypoparathyroidism and hypocalcemia 例(%)
3 讨论
甲状腺癌是一种多发生于女性的恶性肿瘤,患者发病后其颈部往往会出现肿块,伴随有颈部胀闷、咽部异物感等临床表现[5]。手术切除是治疗甲状腺癌的主要手段,但术中操作容易损伤甲状旁腺,术者经验不足、血供破坏、误切等都会损伤甲状旁腺导致旁腺功能减退,引起PTH水平下降及低血钙症,对患者术后生存质量影响极大[6]。针对这一情况,我科采取甲状旁腺自体移植技术对甲状腺癌患者加以治疗,进而对于永久性甲状旁腺功能减退以及低钙血症发生率的降低做出充分保证。通过收集、分析患者临床资料来探讨腔镜甲状腺癌根治术中甲状旁腺自体移植的临床疗效以及我科对于该术式的一些临床经验。
本研究通过定期检测术后PTH和血清钙离子水平以及是否有手足麻木,全身抽搐等临床症状来间接判断旁腺移植是否存活。PTH检验结果显示:术前和术后1 d的PTH水平,差异无统计学意义(P>0.05),其原因可能为术后第1天时两组患者的甲状旁腺均处于无功能状态并未分泌PTH。两组患者术后3 d、1、3、6个月的PTH水平均呈上升趋势,并且两组间差异有统计学意义(P<0.05)。分析其产生原因,术后3 d时移植组的PTH水平高于原位保留组,说明此时移植组的甲状旁腺已经开始恢复其部分功能,而原为保留组可能因为术中损伤,此时并未恢复其功能。1个月时移植组的PTH明显高于原位保留组,此时移植成功的甲状旁腺基本正常分泌PTH,原位保留组的甲状旁腺还处在逐步恢复过程中。随着时间的延长,术后6个月时两组患者的PTH已基本趋于平稳的状态。血清钙结果显示,两组患者术后3 d、1个月的血清钙水平逐步升高,并且两组间差异有统计学意义(P<0.05)。分析其可能原因:移植组甲状旁腺在术后3 d时已经可以分泌少量PTH,对钙磷调节产生作用。而原位保留组的甲状旁腺可能因术中受到挤压引起降钙素释放,降钙素具有降低血钙作用[7],导致血钙水平降低。1个月时移植成功的甲状旁腺其功能已基本恢复到正常状态,原位保留组此时尚未完全恢复其功能,对钙磷调节作用有限。张琪等[4]在相关研究中对引起低钙可能原因进行分析,得出结论与本研究基本一致。术后1 d、3、6个月时血钙差异无统计学意义(P>0.05),其原因为术后1 d时,两组患者的甲状旁腺均未恢复其功能,所以钙离子水平很低。术后3个月时两组患者的甲状旁腺功能已基本恢复到正常状态,可以分泌足够的激素对钙磷进行调节。冯石坚等[8]通过研究得出,接受甲状旁腺自体移植患者术后血清钙水平明显高于单纯接受甲状腺切除的患者。永久性甲状旁腺功能减退和低钙血症定义为:若检验结果PTH水平<15 ng/L可以判定甲状旁腺功能减退,血钙<2.0 mmol/L判定为低钙血症。时间少于半年为暂时性甲状旁腺功能减退,持续半年以上为永久性甲状旁腺功能减退[9]。本研究中移植组出现2(5.00%)例永久性甲状旁腺功能减退,2(5.00%)例低钙血症的患者,原位保留组出现8(20.00%)例永久性甲状旁腺功能减退患者,9(22.50%)例低钙血症患者,差异有统计学意义(P<0.05)。说明甲状旁腺自体移植可以发挥对PTH和血钙水平的保护,减少甲状旁腺功能减退的发生率。相关报道[4]中已表明,自体甲状旁腺移植可减少术后甲状旁腺功能减退的发生。董其峰等[10]在相关研究中发现甲状腺癌根治术治疗期间联合自体移植的方式,可以有效改善患者的甲状旁腺激素水平,同时也可以促进甲状腺癌患者的病情好转。孙文聪等[11]在报道中针对甲状腺全切术中原位保留和自体移植的效果进行了分析对比,得出相比较原位保留,甲状旁腺自体移植可以有效改善甲状旁腺功能,大大降低了甲状旁腺全切术后发生功能低下和低钙血症的发生率。以上几人研究结果均与本文研究得到结果一致。
综上所述,腔镜甲状腺癌根治术甲状旁腺自体移植与行单纯腔镜甲状腺癌根治术相比可以有效改善患者术后甲状旁腺水平和血钙水平,很大程度上降低甲状旁腺功能减退和低钙血症的发生率,提高患者术后生存质量。减少术后并发症发生,临床价值较高,值得范围推广。
