股神经+坐骨+股外侧皮神经阻滞在膝关节骨性关节炎关节镜术中的作用分析
2023-01-09卢思宇张进
卢思宇,张进
(徐州市第一人民医院 麻醉科,江苏 徐州 221000)
膝关节骨性关节炎(knee osteoarthritis,KOA)是指膝关节中的软骨发生病变以及骨质增生的一种疾病[1],会影响患者的正常生活。因膝关节镜手术具有临床疗效好和并发症少等优点[2],其已被越来越多的患者所接受。麻醉是手术顺利进行的基础,伴随着我国医学技术的进步,临床上对于麻醉方式的选择更加多样化。膝关节镜手术常选择连续硬膜外麻醉,麻醉效果确切,但易导致患者血流动力学波动,增加麻醉风险,给患者造成较大的负担,影响手术顺利进行[3]。股神经阻滞、坐骨神经阻滞和股外侧皮神经阻滞均属于区域阻滞麻醉,常用于下肢手术,安全性高,且具有较好的临床应用效果[4-5]。但将股神经、坐骨及股外侧皮神经阻滞联合应用于膝关节镜手术中的相关报道尚少。鉴于此,本研究探讨了股神经+坐骨+股外侧皮神经阻滞在KOA 关节镜手术中的麻醉作用,旨在指导临床,帮助患者减轻痛苦。现报道如下:
1 资料与方法
1.1 一般资料
选取2019 年5 月-2021 年10 月本院收治的拟行膝关节镜手术治疗的KOA 患者86 例,依据随机数表法将其分为观察组和对照组,每组43 例,对照组行连续硬膜外麻醉,观察组行股神经+坐骨+股外侧皮神经阻滞麻醉。对照组中,男25 例,女18 例;年龄27~80 岁,平均(52.33±3.25)岁;体重指数(body mass index,BMI)19.28~28.73 kg/m2,平 均(24.75±3.31)kg/m2;半月板切除术16例,关节腔内探查清理术20例,关节内游离体摘除术7例;术前美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级:Ⅰ级25 例,Ⅱ级18例。观察组中,男23 例,女20 例;年龄25~78 岁,平均(51.28±3.32)岁;BMI 为18.93~29.12 kg/m2,平均(24.99±3.27)kg;半月板切除术14 例,关节腔内探查清理术23例,关节内游离体摘除术6例;术前ASA分级:Ⅰ级23例,Ⅱ级20例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。
表1 两组患者一般资料比较Table 1 Comparison of general data between the two groups
纳入标准:确诊为KOA 的患者;符合膝关节镜手术要求者;知情并同意本研究。排除标准:存在神经阻滞禁忌证;存在麻醉药物过敏;有精神疾病患者;下肢外伤或畸形者;合并有严重心肺和凝血等功能障碍者。本研究经徐州市第一人民医院伦理委员会审核批准通过。
1.2 方法
1.2.1 准备工作 麻醉前,麻醉医师应尽可能地了解患者情况,并告知麻醉风险,根据患者的基础生命体征进行麻醉风险评估,制定麻醉方案。在患者吸入氧气状态下,建立上肢静脉通路,输入7 mL/kg 的乳酸钠林格液。麻醉过程中密切关注患者呼吸情况,局部麻醉药物均为盐酸罗哌卡因注射液(瑞阳制药有限公司,批准文号:国药准字H20183152,规格:10 mL∶100 mg)。
1.2.2 对照组 采取连续硬膜外麻醉。患者取侧卧位,对患者背部进行消毒,穿刺针从L3/4腰椎棘突间隙进入,当穿刺针进入韧带和硬脊膜时,待阻力消失后,再将导管置入,然后退出穿刺针,将导管留在硬膜外腔,并推注0.75%罗哌卡因3~5 mL 作为试验量,观察患者是否出现局部麻醉药入血或者明显的下肢麻痹等并发症,同时测量麻醉平面,约5 min 后一次性给药10 mL,使麻醉平面在T10以下。术中根据患者的应激反应以及生命体征变化,适量追加麻醉药物,以保证手术顺利进行。
1.2.3 观察组 采取股神经+坐骨+股外侧皮神经阻滞麻醉。使用探头频率为10~14 MHz 的GE Venue 40 超声仪。①股神经定位:采用前路阻滞,患者取俯卧位,在腹股沟韧带下2 或3 cm,股动脉外侧进针,针偏向头侧,当诱出股四头肌收缩及髌骨跳动时,注入0.25%罗哌卡因20 mL;②坐骨神经定位:采用后入路,患者取侧卧位,患侧肢体处于上侧卧位,髋部、膝部弯曲,将股骨大转子连接于坐骨结节,在此线的中点作垂线,超声定点处定于线上4~6 cm;对患者进行穿刺时,使用神经刺激仪配合定位,用超声探头定位穿刺点,穿刺针尾端连接注射器,回抽无血后,可注入0.25%罗哌卡因5 mL,观察5 min,若超声显示穿刺针旁未出现血流影像,再继续给予0.25%罗哌卡因15 mL;③股外侧皮神经阻滞:患者取仰卧位,确定髂前上棘,穿刺点选在髂前上棘内下方2 cm 处,进行常规消毒,穿刺针垂直进入皮肤,进针速度放慢,注意患者反应;当进针2 cm 时,针尖可能产生异样感,马上将针头固定,旋转360°回吸,无血液回流即可注入0.25%罗哌卡因10 mL,拔出针头。术中根据患者的应激反应以及生命体征变化,适量追加麻醉药物,以保证手术顺利进行。
1.3 观察指标
1.3.1 运动和感觉阻滞起效时间与阻滞持续时间 运动阻滞起效时间指:首次给药至双下肢不能抬起的时间。感觉阻滞起效时间指:首次给药至双下肢无痛感的时间。运动阻滞持续时间指:运动阻滞起效时间到大腿能够在支腿的情况下,抬离距床面30°的时间。感觉阻滞持续时间指:感觉阻滞起效时间到产生痛觉的时间。
1.3.2 麻醉效果 优:术中患者无痛感,且无需追加局部麻醉药;良:术中患者有轻微的疼痛感,需要追加少量的镇痛药;差:术中患者阻滞不完全,剧烈疼痛,需要追加大量的镇痛药物或者改为全身麻醉[5]。麻醉效果优良率=(总例数-差例数)/总例数×100%。
1.3.3 血流动力学变化 监测麻醉前(T0)、麻醉后5 min(T1)、手术10 min(T2)、手术30 min(T3)、手术结束时(T4)的心率(heart rate,HR)和平均动脉压(mean arterial pressure,MAP)。
1.3.4 不良反应总发生率 不良反应包括:尿潴留、恶心呕吐、头痛和皮肤瘙痒等。
1.4 统计学方法
采用SPSS 20.0 统计学软件进行数据分析。计量资料以均数±标准差(±s)表示,两组间比较行独立样本t检验,重复测量的资料比较行重复测量方差分析,多重比较行LSD-t检验;计数资料以例(%)表示,组间比较行χ2检验,若任一理论频数>1且<5,需对χ2检验进行校正,若任一理论频数为0,需采用Fisher 确切概率法;等级资料行秩和检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组患者运动和感觉阻滞起效时间及持续时间比较
观察组运动和感觉神经阻滞起效时间较对照组短(P<0.05),运动和感觉神经阻滞维持时间较对照组长(P<0.05)。见表2。
表2 两组患者运动和感觉阻滞起效时间及持续时间比较(min,±s)Table 2 Comparison of onset time and duration of motor and sensory block between the two groups(min,±s)

表2 两组患者运动和感觉阻滞起效时间及持续时间比较(min,±s)Table 2 Comparison of onset time and duration of motor and sensory block between the two groups(min,±s)
2.2 两组患者麻醉效果比较
两组患者麻醉优良率比较,差异无统计学意义(P>0.05)。见表3。
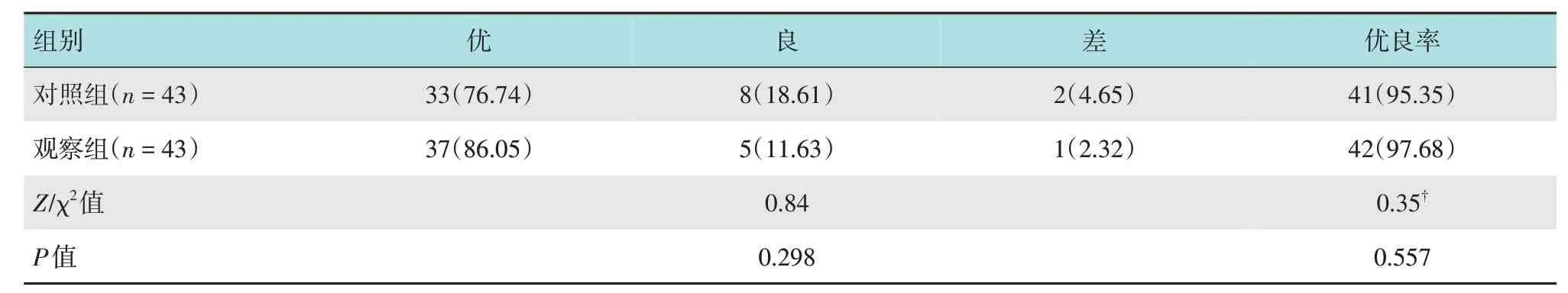
表3 两组患者麻醉效果比较 例(%)Table 3 Comparison of anesthetic effects between the two groups n(%)
2.3 两组患者血液流动学变化比较
两组患者HR和MAP在组间、时间和交互方面比较,差异均有统计学意义(P<0.05);对照组的HR在T0时点与T1时点、T1时点与T3时点比较,差异均有统计学意义(P<0.05),T0时点与T1、T2、T3、T4时点以及T1时点与T3时点的MAP 比较,差异均有统计学意义(P<0.05);观察组组内各时间点的HR 和MAP比较,差异均无统计学意义(P>0.05);观察组T1、T2、T3和T4时点的MAP 高于对照组(P<0.05)。见表4。
表4 两组患者血液流动学变化比较(±s)Table 4 Comparison of hemodynamic changes between the two groups(±s)

表4 两组患者血液流动学变化比较(±s)Table 4 Comparison of hemodynamic changes between the two groups(±s)
注:1)与组内T0时点比较,差异有统计学意义(P <0.05);2)与组内T1时点比较,差异有统计学意义(P <0.05);3)与对照组比较,差异有统计学意义(P <0.05)
2.4 两组患者不良反应发生率比较
观察组不良反应总发生率较对照组低,差异有统计学意义(P<0.05)。见表5。
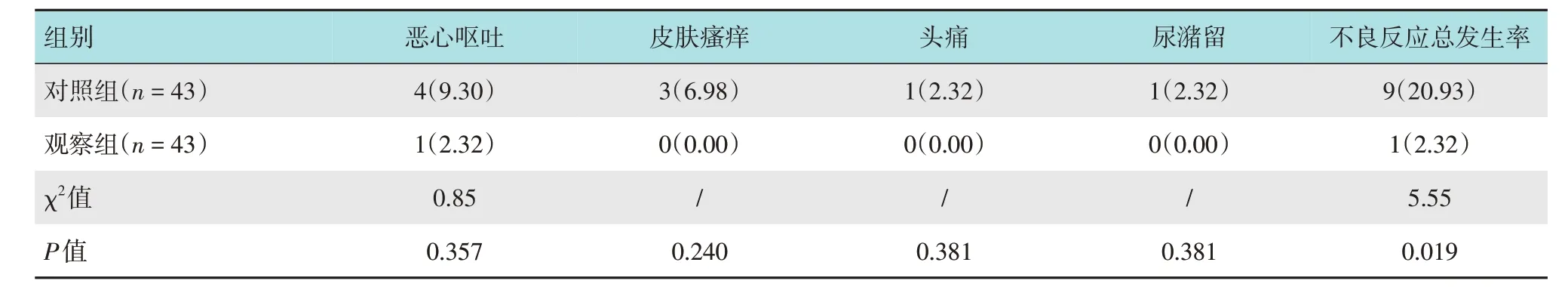
表5 两组患者不良反应发生率比较 例(%)Table 5 Comparison of adverse reaction rate between the two groups n(%)
3 讨论
3.1 膝关节镜手术治疗KOA的麻醉方法
衰老、肥胖、骨内高压、外伤以及过度劳累等均可引发KOA。现阶段,膝关节镜手术是治疗此类患者的重要方法之一,其将病变可视化,易于操作,手术创伤小,安全性高。连续硬膜外麻醉是临床下肢手术中较为常用的一种麻醉方案,可以为膝关节镜手术患者提供完善的麻醉和镇痛,但会影响患者血液循环,同时可引起副交感神经异常兴奋,导致患者术中出现HR和血压波动,不利于手术开展[6-7]。因此,需要找寻更加安全、高效的麻醉方案,保证患者在术中的安全性。
3.2 股神经+坐骨+股外侧皮神经阻滞麻醉的优势
本研究中,观察组运动和感觉神经阻滞起效时间较对照组短,运动和感觉神经阻滞维持时间较对照组长;观察组麻醉优良率为97.68%,对照组为95.35%。上述结果表明:股神经+坐骨+股外侧皮神经阻滞麻醉起效快,运动和感觉神经阻滞时间长,且麻醉优良率稍高于连续硬膜外麻醉。股神经+坐骨+股外侧皮神经阻滞麻醉,是在超声引导下将局部麻醉药物精确地注射到目标神经干周围,可有效阻断手术区域神经传导,外周神经阻滞效果佳,且阻滞维持时间长,有利于提高麻醉效果[8-9]。
3.3 股神经+坐骨+股外侧皮神经阻滞麻醉对患者血流动力学的影响
本研究中,对照组的HR 在T0时点与T1时点、T1时点与T3时点比较,差异均有统计学意义(P<0.05),MAP 在T0时点与T1、T2、T3和T4时点以及T1时点与T3时点比较,差异均有统计学意义(P<0.05),而观察组组内各时间点的HR 和MAP 比较,差异均无统计学意义(P>0.05),表明:股神经+坐骨+股外侧皮神经阻滞麻醉方式对患者血流动力学的影响较小。在超声引导下进行注射,能够清晰地观察到神经的分布和结构,以及局部麻醉药物的扩散情况,确保准确注射[10],防止患者因注入过量麻醉药物发生中毒现象。有研究[11]显示,在超声引导下穿刺,不但可以提高穿刺的准确性,还可以减少对外周血的恶性影响,与本研究结果一致。有研究[12]显示,将腰丛、坐骨神经阻滞联合应用于全膝关节置换术,其麻醉效果与本研究中的麻醉效果相似,腰丛联合坐骨神经阻滞对患者的呼吸及血流动力学几乎无影响。还有研究[13]指出,在股骨干骨折手术中,将股神经-股外侧皮神经与喉罩全身麻醉联合应用,能够维持患者的血流动力学稳定性,且安全性高。与连续硬膜外麻醉相比,股神经+坐骨+股外侧皮神经阻滞麻醉可以更有针对性地对手术范围内的神经进行阻滞,使患者血流动力学变化减少,麻醉效果较好,术中HR和MAP 平稳,且起效快,操作简单,保证了手术的顺利进行[14-15]。因此,区域阻滞麻醉可有效减少因麻醉导致的并发症,提高患者生活质量。本研究中,在不良反应总发生率方面,观察组低于对照组,表明:股神经+坐骨+股外侧皮神经阻滞麻醉安全性更高。考虑原因为:硬膜外麻醉影响多个内脏支配神经[16],而股神经+坐骨+股外侧皮神经阻滞只对手术范围产生影响,对盆腔内神经影响较小[17],在手术结束后能够快速恢复正常,从而降低了不良反应发生率。
综上所述,将股神经+坐骨+股外侧皮神经阻滞应用于膝关节镜手术中,不仅有良好的麻醉效果,还能缩短麻醉起效时间,同时稳定患者的血流动力学,安全性较高,值得临床推广应用。
