良性阵发性位置性眩晕患者复位治疗后复发相关因素调查及站立平衡功能分析
2023-01-06连蕾韩海平冯志星
连蕾,韩海平,冯志星
(邯郸市中心医院 耳鼻咽喉科,河北 邯郸 056001)
良性阵发性位置性眩晕(benign paroxysmal positional vertigo,BPPV)是特定的头部运动引起的突然、短暂的眩晕发作,虽然该病具有一定自限性,但是反复发作严重影响患者生活质量[1]。分析BPPV复发的危险因素,识别具有BPPV 潜在复发的患者,对强化随访和干预,降低复发率十分重要[2]。BPPV患者有较高的跌倒风险,引起骨折、脑外伤、住院和抑郁,严重影响患者的日常生活[3]。据报道BPPV患者站立姿势摇摆明显增加,站立平衡功能障碍是BPPV患者站立姿势失衡的主要危险因素[4]。而累及不同部位的BPPV患者姿势稳定性在视觉和/或本体觉受到干扰时表现不同,其中半规管BPPV稳定性较差[5]。本研究在分析BPPV手法复位后复发危险因素基础上,分析BPPV患者不同累及部位站立平衡功能,以期为临床治疗提供参考。
1 资料与方法
1.1 临床资料
选择2019年2月—2020年12月我院耳鼻咽喉科收治的209例BPPV患者,男76例,女133例,年龄45~68岁,平均(56.25±8.41)岁。纳入标准:①经红外线视频眼震电图仪、头颅核磁排查证实为单侧BPPV,符合《良性阵发性位置性眩晕诊断和治疗指南(2017)》[6];②手法复位治疗;③年龄18周岁以上;④均进行站立平衡功能。排除标准:①前庭神经炎、梅尼埃病、突发性耳聋等周围性眩晕;②中枢性眩晕;③随访失联。所有BPPV患者均给予手法复位,治疗后保持电话随访,每月1次,随访3个月,统计BPPV复发情况,复发定义为再次出现BPPV典型症状,经红外线视频眼震电图仪、头颅核磁排查证实为BPPV[7]。根据随访期间是否发生复发将209例BPPV患者分为复发组(48例)和无复发组(161例)。同期另选择60例体检者为对照组,排除BPPV和其他前庭疾病,男19例,女41例,年龄42~65岁,平均(56.02±8.12)岁。BPPV患者和对照组基线资料比较均衡性良好(P>0.05),本研究已经获得我院伦理委员会批准。
1.2 资料收集
收集患者性别、年龄、病程、BPPV累及范围(后半规管、水平半规管、前半规管)、病变侧别(左侧、右侧),基础疾病(高血压、糖尿病、高脂血症)、眩晕持续时间、复位次数等。
1.3 站立平衡功能评估
209例BPPV患者以及对照组受试者均接受站立平衡功能评估。感觉整合试验(sensory organization test,SOT)评估动态站立平衡功能,动态姿态平衡仪(美国Natus公司),测试前测量患者身高,根据患者体型选择大小合适的安全背带并系好安全带,双脚站立于测试板,面向可移动视景,测试睁眼-测力板稳定-视景稳定(CON1)、闭眼-测力板稳定-视景稳定(CON2)、睁眼-测力板稳定-视景随动(CON3)、睁眼-测力板随动-视景稳定(CON4)、闭眼-测力板随动-视景稳定(CON5)、睁眼-测力板随动-视景随动(CON6)共6种环境状态下平衡得分,测试过程中患者尽量保持重心稳定,每个环境模式测量3次,每次20 s,Neurocom Smart Equitest 软件自动计算平衡得分,取3次测量平均值,得分越高表明站立平衡功能越差。如果出现跌倒、睁眼、手扶栏杆等均视为不能完成测试。
感觉整合和平衡的临床测试(modified clinical test of sensory interaction and balance,m CTSIB)测试站立于坚硬平板睁眼、站立于坚硬平板闭眼、站立于海绵垫睁眼、站立于海绵垫闭眼共4种不同条件下重心晃动的平均速度,海绵垫密度为40 kg/m2,大小50 cm×50 cm,厚度18.8 cm。测试过程中受试者不能移动脚步、头、手臂,禁止对话,测试时间30 s,中间间隔3 min,换下一个条件测试,如果出现跌倒、睁眼、手扶栏杆等均视为不能完成测试。
1.4 统计学分析

2 结果
2.1 BPPV手法复位后复发的单因素分析
复发组年龄≥50岁、女性、高血压、高脂血症、糖尿病、眩晕持续时间≥1周、复位次数≥3次比例高于无复发组(P<0.05),两组累及半规管部位、病变侧别、病程比较均无统计学差异(P>0.05),具体数据见表1。

表1 BPPV手法复位后复发组和未复发组临床资料差异 [例(%)]
2.2 影响BPPV手法复位后复发的多因素分析
以BPPV手法复位后复发为因变量(赋值:0=否,1=是),将年龄、性别、高血压、高脂血症、糖尿病、眩晕持续时间、复位次数纳入Logistic回归方程,赋值见表2。ENTER法筛选变量(入0.5,出0.1),结果年龄≥50岁、女性、糖尿病、高血压、高脂血症是BPPV手法复位后复发的危险因素(P<0.05),见表3。

表2 赋值表
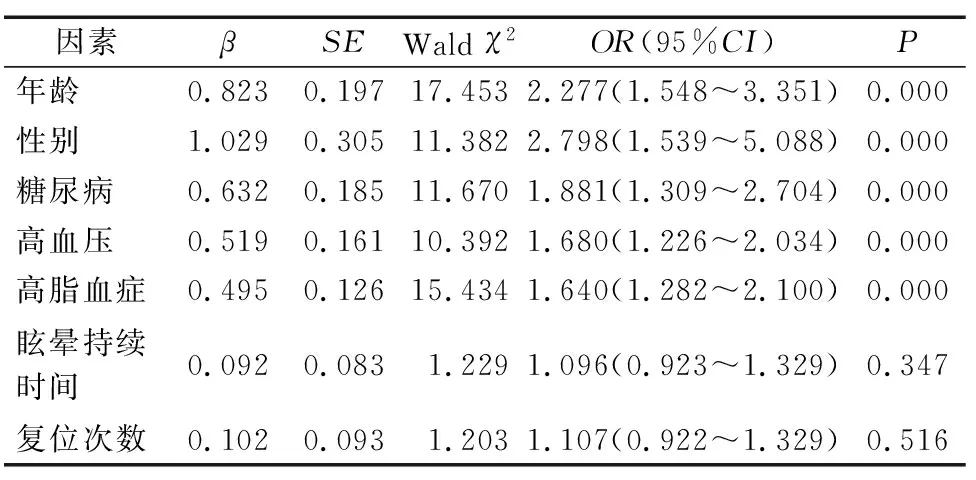
表3 影响BPPV手法复位后复发的Logistic回归分析
2.3 BPPV 组累及不同半规管以及对照组动态站立平衡功能比较
累及后半规管BPPV患者CON3、CON4、CON5、CON6SOT平衡得分低于对照组、水平半规管、前半规管患者(P<0.05),CON1、CON2、CON3与对照组、水平半规管、前半规管患者比较差异无统计学意义(P>0.05)。累及水平半规管、累及前半规管BPPV患者SOT平衡得分与对照组比较差异无统计学意义(P>0.05),见表4。

表4 BPPV组累及不同半规管以及对照组动态站立平衡功能比较 (分,
2.4 BPPV 组累及不同半规管以及对照组静态站立平衡功能比较
累及后半规管BPPV患者站立于海绵垫睁眼和闭眼时重心晃动的平均速度大于对照组、水平半规管、前半规管患者(P<0.05),站立于坚硬平板睁眼和闭眼时重心晃动的平均速度与对照组、水平半规管、前半规管患者比较差异无统计学意义(P>0.05)。累及水平半规管、累及前半规管BPPV患者站立于坚硬平板、海绵垫睁眼和闭眼时重心晃动的平均速度与对照组比较差异无统计学意义(P>0.05),见表5。
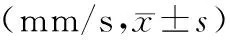
表5 BPPV组累及不同半规管以及对照组静态站立平衡功能比较
3 讨论
BPPV是最常见的外周前庭器官疾病,以突然、短暂的旋转感为典型特征,伴有特征性眼球震颤[8]。BPPV症状是由头部相对于重力的位置变化引起的,严重程度从轻度头晕到可能引起恶心或呕吐的虚弱发作,并严重阻碍日常功能[8]。BPPV是导致眩晕的最常见原因之一,占所有眩晕病例的24.1%[9],BPPV 是一种良性疾病,近25%患者在1个月时自然消退,近50%患者在3个月时自然消退[1],大多数情况下采用手法在门诊完成治疗,但是无论是接受治疗的患者还是未接受治疗的患者,都可能出现不可预测的复发,据统计BPPV年复发率为 15%~20%[9]。
本研究发现影响BPPV复发的因素有年龄、女性、高血压、高脂血症、糖尿病等。BPPV好发于老年女性,发病高峰在 60岁左右,男女比例为 2.4∶1[10],本研究复发组年龄≥50岁患者BPPV复发率更高,女性复发率高于男性,也说明BPPV复发与年龄增长以及女性有关。随着年龄增长,耳石结构出现变化,球囊斑和椭圆囊耳石膜变薄,耳石脱钙,耳石间出现裂隙,易于脱落,诱发BPPV[11]。内耳中存在雌激素受体,雌激素受体在 II 型螺旋神经节神经元或内耳纹状边缘细胞中占主导地位,随着年龄的增长雌激素水平下降,雌激素受体减少,损害耳石代谢,引起耳石畸形和耳石数量减少,导致 BPPV发生[12]。本研究发现合并高血压、高脂血症患者BPPV复发率高,Adegbiji等[13]报道显示BPPV患者合并高血压的机率为23.4%,Messina等[14]报道指出BPPV患者55.8%存在高血压、38.6%存在高脂血症,高血压、糖尿病、高脂血症等心血管危险因素与BPPV 反复发作显著相关。分析原因可能与高脂血症,糖尿病、高血压可引起血管病变,影响内耳血流循环,导致血流灌注障碍和缺血缺氧损伤,引起耳石代谢异常,最终导致耳石脱落[15]。Zhu等[16]报道指出高血压和高脂血症可能是患者 BPPV 复发的独立危险因素。糖脂代谢紊乱生成晚期糖基化终末产物,诱导氧化应激和炎症反应,破坏血管内皮功能,导致微循环障碍,影响内耳血供,引起内耳缺血,耳石代谢异常,容易发生脱落[17]。糖尿病患者机体抵抗力降低,易发生内耳感染和前庭神经炎,引起前庭功能的紊乱,诱发BPPV[18]。现有研究也显示BPPV半规管功能障碍程度与血糖控制、糖尿病病程密切相关[19]。
前庭在人体空间平衡、姿势调节中发挥重要作用,前庭功能受损可影响静态平衡,表现为在站立时出现姿势摇摆增加[20]。BPPV是最常见的前庭疾病,除了位置性眩晕外,患者还可出现平衡障碍,步态不稳等表现,即便在接收耳石复位后平衡功能仍不能有效恢复。Chang等[21]研究发现BPPV患者静态及动态平衡功能均出现异常,表现为闭目站立于海绵垫、单腿站立及闭目直线行走时身体摆动速度明显增加。本研究结果显示BPPV患者尤其是累及后半规管患者CON3、CON4、CON5、CON6SOT平衡得分低于对照组,站立于海绵垫睁眼和闭眼时重心晃动的平均速度大于对照组,表明后半规管BPPV可引起站立位姿势控制功能异常。Celebisoy等[22]报道也指出后半规管BPPV患者闭目站立于海绵垫时躯体晃动速度高于正常人,本研究结果与其一致。约70%~90%的BPPV累及后半规管,后半规管功能异常可影响后半规管感受器激活,导致前庭传入神经放电改变,半规管信号传导异常,前庭脊髓反射异常,产生位置和运动错觉[23],进而导致站立位平衡功能失调,姿势失衡。
综上,年龄≥50岁、女性、高血压、高脂血症、糖尿病是BPPV手法复位后复发的危险因素,BPPV患者站立平衡功能出现明显异常,尤其是累及后半规管的BPPV患者可能更容易发生站立位姿势控制不良。临床应加强高复发风险患者治疗,改善治疗措施,增加随访和复诊,降低复发率,累及后半规管BPPV患者应注意加强保护,预防跌倒。本研究局限之处在于未分析BPPV患者运动平衡功能特征,尚待进一步开展运动平衡功能检查以证实。
