喉罩通气在婴幼儿腹腔镜疝高位结扎术中的临床应用
2022-12-21钟长根章绍金胡群吕为
钟长根 章绍金 胡群 吕为
1.江西宜春市人民医院麻醉科,江西宜春 336000;2.江西宜春市人民医院普外三病区,江西宜春 336000
随着国内微创技术的发展,腹腔镜疝高位结扎术逐渐取代传统的开放疝囊高危结扎手术成为了治疗婴幼儿腹股沟疝的首选术式[1]。但由于婴幼儿的生理特殊性实施常规气管插管全身麻醉时容易出现喉痉挛、支气管痉挛等不良情况,术后不适感也较为明显,麻醉效果有一定局限[2]。近几年,越来越多的麻醉医师认为喉罩通气全身麻醉更适合婴幼儿,不良反应更少,术后不适更轻,术后禁食时间更短,其安全、舒适的特征符合舒适化医疗的理念[3]。但临床上对于喉罩通气全身麻醉在腹腔镜疝高位结扎术中的确切效果仍报道不一。本研究对喉罩通气全身麻醉与气管插管全身麻醉在腹腔镜疝高位结扎术中的效果和安全性进行比较,以期为日益增多的婴幼儿腹腔镜疝高位结扎术提供麻醉指导。
1 资料与方法
1.1 一般资料
选取2019 年6 月至2021 年6 月宜春市人民医院收治的60 例腹腔镜疝高位结扎术患儿作为研究对象,按照随机数字表法分为喉罩组和气管导管组,各30 例。喉罩组中,男25 例,女5 例;年龄1~3 岁,平均(1.38±0.38)岁;病程3~18 个月,平均(12.41±2.26)个月;气管导管组中,男28 例,女2 例;年龄1~3岁,平均(1.42±0.33)岁;病程3~18 个月,平均(12.38±2.31)个月。两组患儿的年龄、病程等一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①符合腹腔镜疝高位结扎术手术指征;②符合美国麻醉师协会分级Ⅰ~Ⅱ级[4];③家属签署知情同意书。排除标准:①有呼吸道感染或困难气道者;②有喉罩通气全身麻醉与气管插管全身麻醉禁忌证者;③合并心肺疾病或其他先天性疾病者。本研究经医院医学伦理委员会批准同意(伦理审核批号JXYC2019KSC008)。
1.2 方法
两组患儿均行腹腔镜疝高位结扎术治疗,在手术前完善术前检查,如血常规、胸片等,无全身麻醉禁忌证则推入手术室。
喉罩组采取喉罩通气全身麻醉。首先开放静脉,阿托品(湖南洞庭药业股份有限公司,生产批号:202009)0.01 mg/kg、丙泊酚(BACHEM SA,Succursale de Vionnaz,生产批号:202004)2 mg/kg 镇静后,面罩通气。选用舒芬(宜昌人福药业有限责任公司,生产批号:01A06031)0.3 μg/kg 静脉注射,面罩通气2~3 min后置入喉罩,连接机控通气设备。气管导管组采取气管插管全身麻醉。面罩通气后选用舒芬0.3 μg/kg、顺苯磺酸阿曲库铵(江苏恒瑞医药股份有限公司,生产批号:200912)0.3 mg/kg、丙泊酚(BACHEMSA,Succursale de Vionnaz,生产批号:202004)2 mg/kg 静脉注射,3~4 min 后插入气管导管并连接机控通气设备。
1.3 观察指标
比较两组患儿不同时间点[麻醉诱导前(T1)、置入喉罩或插入气管导管时(T2)、建立气腹后(T3)、拔除喉罩或气管导管时(T4)、拔除喉罩或气管导管后3 min(T5)]生命体征指标[心率(heart rate,HR)、平均动脉压(mean arterial pressure,MAP)、血氧饱和度(oxygen saturation,SpO2)] 的变化情况以及拔除喉罩或气管导管后并发症情况(喉痉挛、呛咳、咽喉痛、声嘶)的差异。
1.4 统计学方法
采用SPSS 22.0 统计学软件进行数据分析,计量资料用均数±标准差()表示,两组比较采用t 检验;计数资料用率表示,组间比较采用χ2检验,多组间比较采用F 检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿不同时间点HR 监测结果的比较
两组患儿T1时刻HR 监测结果比较,差异无统计学意义(P>0.05);喉罩组T2、T3、T4时刻HR 监测结果均低于气管导管组,差异有统计学意义(P<0.05);两组患儿T5时刻HR 监测结果比较,差异无统计学意义(P>0.05)。喉罩组不同时间点HR 组内整体比较,差异无统计学意义(P>0.05)。气管导管组不同时间点HR 组内整体比较,差异有统计学意义(P<0.05);气管导管组T2、T3、T4时刻HR 监测结果均高于本组T1时刻,差异有统计学意义(P<0.05);气管导管组T5时刻HR 监测结果与本组T1时刻比较,差异无统计学意义(P>0.05)(表1)。
表1 两组患儿不同时间点HR 监测结果的比较(次/min,)

表1 两组患儿不同时间点HR 监测结果的比较(次/min,)
注 与本组T1 时间点比较,aP<0.05;HR:心率
2.2 两组患儿不同时间点MAP 监测结果的比较
两组患儿T1时刻MAP 监测结果比较,差异无统计学意义(P>0.05);喉罩组T2、T3、T4、T5时刻MAP监测结果均低于气管导管组,差异有统计学意义(P<0.05)。喉罩组不同时间点MAP 组内整体比较,差异无统计学意义(P>0.05)。气管导管组不同时间点MAP组内整体比较,差异无统计学意义(P>0.05)(表2)。
表2 两组患儿不同时间点MAP 监测结果的比较(mmHg,)

表2 两组患儿不同时间点MAP 监测结果的比较(mmHg,)
注 MAP:平均动脉压;1 mm Hg=0.133 kPa
2.3 两组患儿不同时间点SpO2 监测结果的比较
两组患儿T1、T2、T3、T4、T5时刻SpO2监测结果比较,差异无统计学意义(P>0.05)。喉罩组不同时间点SpO2组内整体比较,差异无统计学意义(P>0.05);气管导管组不同时间点SpO2组内整体比较,差异有统计学意义(P>0.05)(表3)。
表3 两组患儿不同时间点SpO2 监测结果的比较(%,)
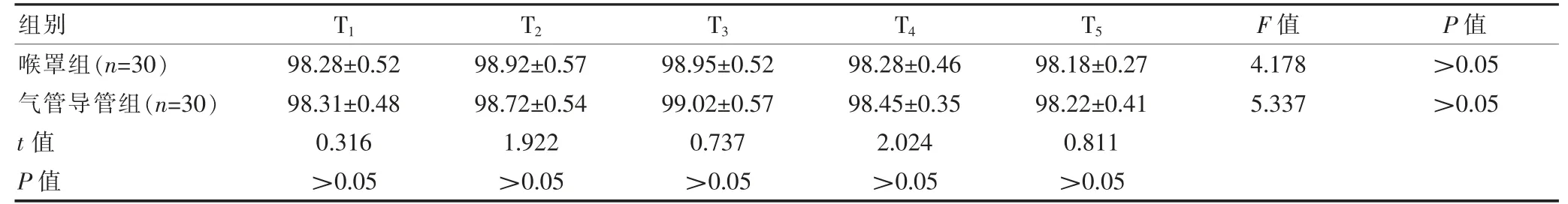
表3 两组患儿不同时间点SpO2 监测结果的比较(%,)
注 SpO2:血氧饱和度
2.4 两组患儿拔除喉罩或气管导管后并发症情况的比较
喉罩组拔除喉罩后并发症总发生率低于气管导管组,差异有统计学意义(P<0.05)(表4)。

表4 两组患儿拔除喉罩或气管导管后并发症情况的比较[n(%)]
3 讨论
婴幼儿腹股沟疝在临床上较为常见,及时进行手术治疗是改善患儿预后的关键[5]。近几年腹腔镜疝高位结扎术以其良好的微创优势逐渐在婴幼儿腹股沟疝中获得了广泛认可,但合理的麻醉方式选择也会对手术预后产生一定影响[6-7]。有专家指出,腹腔镜疝高位结扎术的体位为头低脚高位,且需要建立人工气腹,大大增加了婴幼儿的呼吸循环管理难度[8]。气管内全麻是腹腔镜手术的可靠麻醉方式,但由于小儿口咽至气管的三条轴线无法重叠成一条直线,因而抬高暴露声门的操作比较困难,加之患儿咽部黏膜组织脆弱,因而容易对口腔、唇齿黏膜以及气道、声门等造成损伤,引起并发症[9]。
近几年,越来越多的研究报道指出喉罩通气在小儿腹腔镜全麻手术中有更为良好的效果,采用呼吸麻醉技术,对患儿的咽部、呼吸道刺激较小,气道密闭性也良好,能够自主通气[10-11]。部分研究报道也指出,喉罩应用于小儿腹腔镜手术麻醉中较其他通气方式出现自主神经激怒反应和躯体神经激怒反应的风险更低,适用于无反流危险因素的儿科手术[12-13]。本研究结果显示,两组患儿T1时刻HR、MAP、SpO2监测结果比较,差异无统计学意义(P>0.05);喉罩组T2、T3、T4时刻HR 监测结果均低于气管导管组,差异有统计学意义(P<0.05);喉罩组T2、T3、T4、T5时刻MAP 监测结果均低于气管导管组,差异有统计学意义(P<0.05);两组患儿T2、T3、T4、T5时刻SpO2监测结果比较,差异无统计学意义(P>0.05),提示喉罩通气后患儿的生命体征波动更小,能够代替传统的气管插管施行婴幼儿全身麻醉。谭宛敏等[14]的报道也指出,喉罩在小儿腹腔镜疝囊高位结扎术中有良好的应用效果,对患儿的血流动力学影响较小,且复苏时间更短,临床优势明显,与本研究结果相符。部分研究报道还显示,婴幼儿腹腔镜疝高位结扎术中采取喉罩通气的方式由于不使用肌松药,因此有利于缩短术后禁食时间,对于术后早期恢复是极为有利的[15]。而在安全性方面,喉罩组拔除喉罩后并发症总发生率低于气管导管组,差异有统计学意义(P<0.05),可见喉罩通气由于不侵入气管因而术后舒适度更高,对患儿的影响更小,耐受度更佳。需要注意的是,婴幼儿腹腔镜疝高位结扎术中低概率会出现喉罩对位不准确的情况,导致通气不足,需重新对位实现有效通气,若再次失败,则改需行气管插管以保障手术顺利进行[16]。
综上所述,喉罩通气在婴幼儿腹腔镜疝高位结扎术中的应用效果和安全性均优于气管导管,值得临床推荐。
