生精细胞形态学检查联合血清FSH水平检测在NOA患者M-TESE中的应用价值
2022-12-20陈伟辉方小武韦剑洪蔡昌明
陈伟辉,陈 捷,方小武,韦剑洪,蔡昌明
中山市博爱医院生殖医学中心,广东中山 528403
无精子症是指连续3次精液及射精后的尿液以3 000×g离心15 min后,沉渣镜检未发现精子[1]。无精子症是男性不育的主要原因,占男性的1%和不育男性的10%~15%,其中非梗阻性无精子症(NOA)是临床上最常见也是最棘手的类型[2]。随着现代医学的发展,目前睾丸显微取精术(M-TESE)已广泛应用于NOA患者配偶的助孕治疗[3]。M-TESE术前预测精子获得成功率的指标较多,包括无创性指标如年龄、睾丸体积、血清卵泡刺激素(FSH)、遗传学、隐睾症等,以及有创性指标如组织病理学等,但这些指标的具体作用尚不完全清楚,且存在争议[4]。本研究旨在通过利用NOA患者精液生精细胞形态学检查联合血清FSH水平这一无创性指标,对M-TESE成功率的预测价值进行分析,以期对拟行M-TESE的NOA患者进行准确的评估。现报道如下。
1 资料与方法
1.1一般资料 以2019年10月至2021年10月在本院生殖医学中心接受M-TESE的41例NOA患者为研究对象。
1.2方法
1.2.1精液标本采集 按照世界卫生组织第五版《人类精液检查与处理实验室手册》的精液采样标准,患者通过手淫方式采集精液于专用的采集杯中,一次射精精液体积测量精确至0.1 mL,新鲜标本液化后立即取标本以3 000 r/min离心15 min,沉渣涂片作精液生精细胞形态学检查。
1.2.2精液生精细胞形态学检查 采用改良巴氏染色法,参照曹兴午等[5]的方法,检测精液中有无生精细胞,并根据生精细胞的形态和染色特征进行分类。
1.2.3外周血血清FSH水平测定 采用化学发光法测定血清FSH水平,按试剂说明书操作,设备和试剂均购自德国Roche Diagnostics GmbH公司。本院血清FSH参考值范围:1.27~19.30 mIU/mL。
1.2.4M-TESE 常规消毒皮肤并全身麻醉后,取阴囊正中纵向切口,依次切开皮肤、肉膜及鞘膜,暴露并挤出睾丸、附睾。在手术显微镜下,用尖刀片沿睾丸中部横行切开白膜,用显微镊子逐层小心拨开睾丸实质,选取相对粗壮、饱满的生精小管后置入培养皿,实验室技术人员使用1 mL注射器针头划破、撕碎和分离睾丸组织,在倒置显微镜下寻找成熟精子。
1.2.5观察指标 观察并记录患者精液生精细胞形态学检查结果、血清FSH水平及M-TESE结果。检出生精细胞的患者作为阳性组,未检出生精细胞的患者作为阴性组;显微镜下找到成熟精子为M-TESE成功,未找到成熟精子为M-TESE未成功。
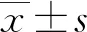
2 结 果
2.1NOA患者精液生精细胞形态学检查结果 41例NOA患者中,阳性组18例,占43.9%,其中11例检出一种生精细胞(精原细胞2例,精母细胞9例),7例检出多种生精细胞;阴性组23例,占56.1%。阳性组年龄26~51岁,平均(34.1±6.7)岁,阴性组年龄25~43岁,平均(31.1±4.0)岁,两组年龄差异无统计学意义(t=1.783,P=0.082)。
2.2阳性组与阴性组血清FSH水平比较 阳性组血清FSH水平为(27.2±14.2)mIU/mL,阴性组血清FSH水平为(39.3±15.0)mIU/mL,两组血清FSH水平比较,差异有统计学意义(t=2.623,P=0.012)。
2.3NOA患者M-TESE结果 41例患者中,M-TESE成功15例,未成功26例,总成功率为36.6%。阳性组18例患者中M-TESE成功12例,成功率为66.7%;阴性组26例患者中M-TESE成功3例,成功率为13.0%。两组M-TESE成功率比较,差异有统计学意义(χ2=12.515,P<0.001)。见表1。
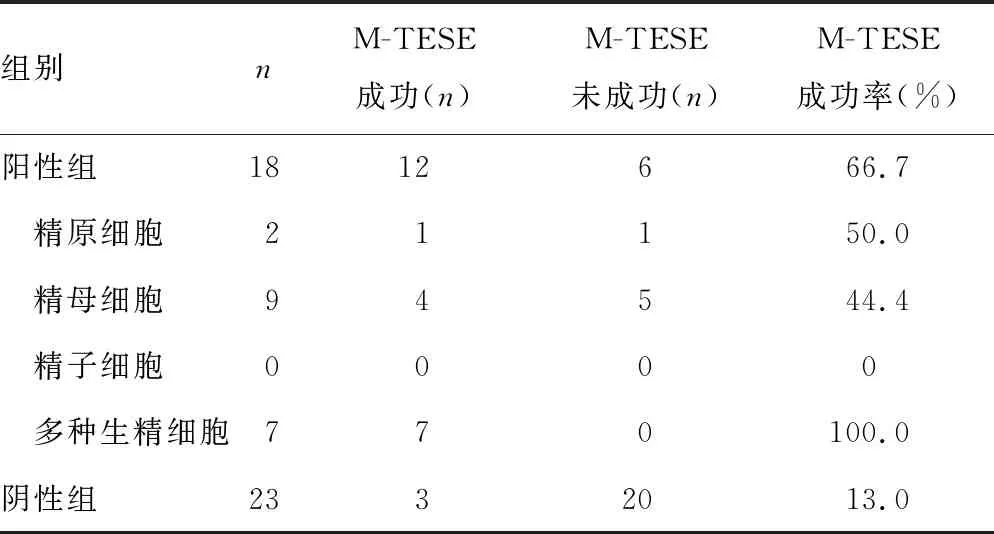
表1 不同类型生精细胞患者的M-TESE结果
2.4不同M-TESE结果患者血清FSH水平比较 15例M-TESE成功NOA患者血清FSH水平为(18.1±7.6)mIU/mL,26例M-TESE未成功NOA患者血清FSH水平为(42.9±11.7)mIU/mL,不同M-TESE结果患者血清FSH水平比较,差异有统计学意义(t=7.344,P<0.001)。
2.5不同类型生精细胞患者的FSH水平及M-TESE结果 5例精液中只检出一种生精细胞的患者,其血清FSH水平处于参考值上限1倍以内,M-TESE获得成熟精子;6例精液中只检出一种生精细胞的患者,其血清FSH水平高于参考值上限2倍以上,M-TESE未获得成熟精子;7例精液中检出多种生精细胞的患者,其血清FSH水平处于参考值上限1倍以内,均获得成熟精子。阴性组中3例患者血清FSH水平处于参考值范围,M-TESE获得成熟精子;其余20例血清FSH水平高于参考值上限1倍以上,M-TESE未获得成熟精子。
3 讨 论
精子是由精原细胞经过多次分裂及复杂形态变化而成,睾丸是生精细胞发生、增殖、分化和成熟的场所,精液内生精细胞来源于睾丸曲细精管内不同的阶段,包括精原细胞、精母细胞(初级和次级精母细胞)、精子细胞。睾丸生精功能主要受下丘脑-垂体-睾丸性腺轴调控,下丘脑分泌促性腺激素释放激素作用于脑垂体可促进FSH分泌。FSH是一种垂体糖蛋白,其作用主要是促进精母细胞发育成精子细胞和成熟精子[6]。正常情况下,仅有少量生精细胞脱落于曲细精管管腔,随成熟精子进入精液。当睾丸受到物理、化学、生物等不同有害因素的影响和损伤时,睾丸生精小管出现不同程度的病理变化,生精细胞因为发育受阻而停留在精子发生的某一发育阶段,在精液中表现为精子数量、质量的异常和生精细胞的异常脱落,生精细胞脱落的多少和形态反映了睾丸生殖功能损伤程度,是睾丸病理性损伤的一项重要指标[5]。精液中没有精子称为无精子症,包括梗阻性无精子症(OA)和NOA。NOA患者精液中无成熟的精子,但含有不同类型、不同比例的未成熟生精细胞或支持细胞。
NOA患者虽然存在睾丸生精功能障碍,但睾丸中可能存在局灶性生精小岛,M-TESE作为目前最常用的NOA患者精子获取手段之一,其优点在于在显微镜下可直接观察曲细精管管径的大小及透明度,有助于提高其精子获得成功率[7]。虽然M-TESE比传统睾丸取精术(TESE)的精子获得成功率更高,但也仅为50%左右,而且M-TESE需要切开睾丸,创伤大,易导致瘢痕粘连等[8]。因此,在术前对NOA患者精子获得成功率进行有效评估具有重要的临床意义。
NOA患者存在睾丸发育不良、生精细胞发育不良和纤维组织化等病理改变,生精小管上皮受损和支持细胞被破坏,血清FSH升高可与支持细胞-生精小管嵌合体(血-睾屏障的组成部分)受损程度呈正比,从而导致NOA。WANG等[9]研究发现,唯支持细胞综合征患者血清FSH水平明显高于低精子发生、成熟阻滞患者血清FSH水平;袁长巍等[10]研究结果也显示,精液生精细胞缺乏型NOA患者血清FSH水平高于生精细胞存在型NOA患者。本研究结果显示,阳性组血清FSH水平低于阴性组血清FSH水平(P=0.012),结果与前述研究结果一致,提示阴性组患者的睾丸受损程度比阳性组患者大,M-TESE成功率也较低。有文献报道,血清FSH水平可以反映生精小管内各级生精细胞的分化和发育水平,是控制睾丸生精功能的重要内分泌因子[11]。虽然有学者认为高FSH不能预测NOA的精子获取率[12],但多中心研究证实FSH是预测睾丸生精功能的重要指标[9-11]。本研究中M-TESE未成功患者血清FSH水平明显高于M-TESE成功患者(P<0.001),也提示血清FSH水平对M-TESE有一定的预测作用。
国外有研究显示,NOA患者M-TESE成功率为40%~65%[13],而国内为36.0%~44.4%[3,14],本研究M-TESE总成功率为36.6%,与国内研究结果一致,但低于国外的M-TESE成功率,原因可能为本研究的多数患者是经门诊睾丸取精术后镜检未见精子,然后才尝试行M-TESE。睾丸病理学作为预测睾丸成功取精的最佳指标,与精子获得成功率显著相关。AMER等[15]研究了1 395例NOA患者睾丸病理检查结果,结果显示,生精功能低下患者占100.0%,精原细胞停滞患者占60.8%,初、次级精母细胞停滞患者分别占25.5%和27.9%,唯支持细胞综合征患者占29.6%;RAHEEM等[16]和GHALAYINI等[17]研究结果均显示,生精功能低下患者的精子获得成功率为81.0%~100.0%,生精成熟障碍患者精子获得成功率为36.4%~75.0%,唯支持细胞综合征患者精子获得成功率为22.5%~41.0%。本研究41例NOA患者中,生精功能低下者M-TESE成功率为100.0%,精原细胞停滞者M-TESE成功率为50.0%,精母细胞停滞者M-TESE成功率为44.4%,未检出生精细胞者M-TESE成功率为13.0%,与前述报道基本一致。本研究结果中阴性组成功率较低,阳性组成功率高,可能原因:阴性组睾丸受损程度比较严重,睾丸曲细精管严重玻璃样变,直径变小,支持细胞、间质细胞减少,生精细胞部分或完全萎缩,生精细胞明显减少,甚至无生精细胞;而阳性组睾丸受损程度较轻,多表现为部分生精细胞减少、成熟阻滞、局灶性生精障碍和混合型。本研究结果提示,精液中未检出生精细胞且血清FSH水平高于参考值上限1倍以上,说明睾丸的生精功能已严重损伤,不必行M-TESE;当精液中未检出生精细胞,但血清FSH水平处于参考值范围,可尝试行M-TESE;当精液中检出生精细胞类型越多、成熟阻滞停留在越晚期阶段的患者,M-TESE成功率越高。
综上所述,生精细胞形态学检查联合血清FSH水平检测作为一种无创检测手段,可在一定程度上预测M-TESE结果,能够为临床工作者对拟行M-TESE的NOA患者进行有效评估,避免无效手术,降低手术风险,提高M-TESE成功率,减少患者的痛苦和经济负担。因此,生精细胞形态学检查和血清FSH水平检测应该在M-TESE之前常规进行,这对提高对NOA患者的整体诊疗水平具有重要意义。
