术中放置引流管对初次全膝关节置换术患者围手术期失血量及术后疼痛的影响
2022-12-12杨天翔张博文张晋宁宋国瑞刘子歌陈德胜
杨天翔,张博文,张晋宁,宋国瑞,张 晨,刘子歌,陈德胜
(1.宁夏医科大学临床医学院,宁夏 银川 750004;2.三二〇一医院骨科,陕西 汉中 723000;.中卫市人民医院骨科,宁夏 中卫 755000;4.广西医科大学临床医学院,广西 南宁 530021;5.宁夏回族自治区人民医院骨科,宁夏 银川 750002)
骨性关节炎(Osteoarthritis,OA)是老年人群慢性退行性疾病之一,其中以膝关节骨性关节炎(Knee osteoarthritis,KOA)多见,患者常有关节疼痛肿胀、活动受限等症状[1-3]。有研究[4]表明,中国KOA患病率高达18%,且疾病所致的家庭及社会负担较重。目前临床上对病情严重、影响正常生活的患者常考虑外科手术治疗,人工全膝关节置换术(Total knee arthroplasty,TKA)是最为有效的治疗手段,可减轻患者临床症状,恢复膝关节功能,提高患者的日常生活质量。TKA术中和术后会引起大量失血[5], 术后为避免切口内血肿形成常选择术中放置引流管,但临床关于TKA术中放置引流管对患者围手术期影响的讨论较少。因此,本研究探讨术中放置引流管对初次TKA患者围手术期失血量及术后疼痛的影响,旨在为TKA患者围手术期血液管理及并发症防治提供参考。
1 资料与方法
1.1 一般资料 收集2021年5月到2021年12月在宁夏医科大学总医院因KOA行单侧人工关节置换术的100例患者的相关临床资料进行回顾性研究。依据术中是否放置引流管将患者分为引流管组和无引流管组。引流管组67例,其中男性13例,女性54例;年龄50~ 89岁,平均(66.21±7.18)岁;左膝关节32例,右膝关节35例;体重指数17.78~34.29 kg/m2,平均(5.24±2.70)kg/m2。无引流管组33例,其中男性12例,女性21例;年龄54~79岁,平均(67.79±6.72)岁;左膝关节20例,右膝关节13例;体重指数17.97~32.04 kg/m2,平均(25.42±2.53)kg/m2。两组患者一般资料比较差异无统计学意义(均P>0.05)。病例纳入标准[6]:符合《中国骨关节炎诊疗指南(2021年版)》[7]OA诊断标准者;既往保守治疗后效果不佳者;行单侧手术治疗者;患者本人或家属知情同意者。排除标准:有严重血液系统相关疾病或术前长期服用抗凝血类药物者;合并关节结核、肿瘤及其他系统严重疾病者;严重膝关节畸形、外伤者;不能配合临床治疗者; 既往有关节置换手术史者;临床相关资料不完整者。本研究经宁夏医科大学总医院伦理委员会批准通过(伦理审批号:2020-974)。
1.2 手术方法 两组患者术前常规完善相关检验及检查后均行择期手术治疗。依据患者体格检查及影像学检查,初步确定假体大小。术前30 min静脉滴注抗生素。患者取仰卧位,经全身静吸复合麻醉后,采用气压止血带止血,压力为260 mmHg。常规消毒、铺巾,无菌贴膜保护皮肤。手术入路为膝关节正中切口,手术过程按常规操作步骤进行,前后交叉韧带均不保留,髌骨仅修剪去除骨赘,不予置换。截骨后骨水泥固定假体,止血后引流管组放置引流装置,无引流管组患者不放置引流,屈膝位缝合切口,加盖敷料后弹力绷带加压包扎。两组患者术中均无输血情况。
1.3 术后处理 ①两组术后均依据专家共识[8]进行常规抗凝治疗;②术后给予抗生素1次;③引流管组患者术后第2天拔除引流管,记录引流量;④术后行踝泵运动、股四头肌训练、行压腿训练、直腿抬高训练、弯腿训练和主动膝关节屈伸训练;⑤术后2~3 d常规行双下肢静脉彩超检查,必要时行肺动脉造影检查。
1.4 观察指标
1.4.1 围手术期失血量相关指标:①血常规检测术前及术后第1、3天血红蛋白(Hb)和红细胞压积(Hct)水平;②两组患者总失血量以及显性和隐性失血量。
1.4.2 C-反应蛋白(CRP)水平:检测术前及术后第1、3天CRP水平。
1.4.3 术后并发症发生情况、视觉模拟量表(VAS)评分及住院时间:记录两组患者深静脉血栓(DVT)、肺栓塞、术后输血、患肢肿胀、VAS评分及住院时间并进行比较。
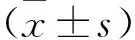
2 结 果
2.1 两组患者手术前后Hb、Hct水平比较 见表1。两组患者术前及术后第1、3天Hb和Hct水平组内两两比较差异有统计学意义(均P<0.05)。两组患者术前及术后第1、3天Hb和Hct水平比较差异无统计学意义(均P>0.05)。
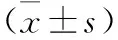
表1 两组患者手术前后Hb、Hct水平比较
2.2 两组患者围手术期失血量比较 见表2。两组患者总失血量比较差异无统计学意义(P>0.05)。引流管组隐性失血量小于无引流管组,显性失血量大于无引流管组(均P<0.05)。

表2 两组患者围手术期失血量比较(ml)
2.3 两组患者围手术期CRP水平比较 见表3。两组患者术前及术后第1、3天CRP组内两两比较差异有统计学意义(均P<0.05)。两组患者术前及术后第1、3天CRP比较差异无统计学意义(均P>0.05)。

表3 两组患者围手术期CRP水平比较(mg/L)
2.4 两组患者术后并发症发生情况、VAS评分及住院时间比较 见表4。两组患者术后DVT、肺栓塞、输血发生率及住院时间比较差异无统计学意义(均P>0.05)。无引流管组术后患肢肿胀发生率高于引流管组(P<0.05)。两组患者术前VAS评分比较差异无统计学意义(P>0.05),但术后第1、3天比较有统计学意义(均P<0.05)。两组术后第1、3天VAS评分高于术前(均P<0.05)。

表4 两组患者术后并发症发生情况、VAS评分及住院时间比较
3 讨 论
KOA患者常有膝关节肿胀疼痛、僵直畸形及功能受损等临床表现,严重影响患者的日常生活和身心健康[9-11]。对于膝关节终末期阶段的患者,选择TKA可以有效改善症状,恢复关节功能,但TKA术中是否应留置引流管暂无统一共识[12]。既往有研究[13]认为术中不放置引流管对手术疗效并无明显影响,反而有利于患者术后康复锻炼。
围手术期失血是关节置换术重要的短期并发症之一,其数值一般在1000~1500 ml[14],失血量过多可增加关节置换术的手术风险和其他术后并发症发生的概率[15]。有研究[16-17]认为关节置换术中不放置引流装置可减少围手术期失血量,关节内积血可形成高压产生压迫止血效果(即填塞作用),而放置引流管不产生填塞作用,无压迫止血效果,因此可导致出血量增加。但在本研究中,术中引流装置的放置并不影响患者围手术期总失血量,但增加隐性失血量,考虑可能的原因有:①随着手术技术的提高及术中对出血点良好的止血效果,术后膝关节腔内的渗血少,其对围手术期总失血量的影响不大;②骨科围手术期失血量中隐性失血量占比极高,可高于显性失血量2~5倍[18],更有研究[19]表明初次TKA隐性失血量占总失血的一半以上,引流管组因将部分术后关节腔内渗血引出,其显性失血量高于无引流管组,因此可能造成无引流管组患者的隐性失血更多。
CRP由肝脏合成,是反映机体炎症及组织损伤的敏感指标之一,虽然其特异性较低,但可动态评估机体炎症反应过程[20-21]。在本研究中,两组患者术前及术后第1、3天CRP组内两两比较均持续升高,术前及术后第1、3天CRP组间比较无统计学差异,表明TKA手术可导致患者组织损伤并增加炎性反应,但引流管的放置并不影响其状态。DVT是关节置换术后多见且严重影响手术安全性的又一并发症[22]。形成DVT的主要原因有静脉血管壁损伤、静脉血流缓慢以及机体血液高凝状态[23]。患者因手术创伤和麻醉药的使用,导致全身血流减慢,术后卧床及止血药物的使用会影响血液系统的凝血功能[24-25],因此,行关节置换术后患者有极高危的风险发生DVT[26]。纳入本研究的两组患者中,术后DVT发生率、输血率及住院时间比较均无统计学差异,表明TKA术中放置引流装置不会提高患者术后DVT发生率及输血率,与患者住院时长无关。但无引流管组患者术后患肢肿胀发生率及术后VAS评分高于引流管组,考虑可能的原因有:①不放置引流管,膝关节内渗出的血液无法引出,使得关节腔内压力升高,造成患肢肿胀发生,继而加重患者疼痛;②有研究[27-28]认为,部分隐性失血在驱血带驱血作用下进入组织间隙和关节腔内,导致患者术后发生明显的关节疼痛及患肢肿胀,无引流管组因隐性失血占比更多,可能会影响患者术后患肢肿胀发生率及疼痛感受。
综上所述,初次全膝关节置换术中放置引流管不影响患者的围手术期CRP、总失血量、血栓发生率、术后输血率和住院天数,但不放置引流管可增加围手术期隐性失血量和患肢肿胀发生率,加重患者术后疼痛感受。本研究不足之处在于仅为宁夏医科大学总医院小样本回顾性研究分析,具有一定的局限性,可能对本研究结果产生一定影响。
