右胸前外侧小切口与胸骨上段小切口在主动脉瓣置换术中的短期疗效比较
2022-11-30刘俊祥王怡轩郭超
刘俊祥 王怡轩 郭超
华中科技大学同济医学院附属协和医院心脏大血管外科(武汉 430022)
主动脉瓣狭窄(aortic stenosis,AS)和主动脉关闭不全(aortic regurgitation,AR)是较为常见的一种心脏瓣膜病。据估计,欧美75岁以上老年人中的AS患者760万[1],我国75岁以上老年人中重度AS的患病率为0.56%,且AS患病率随年龄显著增加[2]。AVR可能改变AS的自然病史,使患者的预期寿命恢复到接近年龄和性别匹配的普通人群的预期寿命[3]。AR患者应该在出现轻度症状时(NYHAⅡ级)以及在出现严重左室功能障碍之前进行AVR,从而提高术后生存率[4]。
传统心脏手术的经典手术入路为胸骨正中切口,其切口大而术野清晰,暴露充分,手术操作相对方便,但其胸骨创伤大,失血多,并发症发生概率高,术后遗留瘢痕明显[5]。随着技术的进步,传统的心脏外科逐渐向微创心脏外科(minimally invasive cardiac surgery,MICS)发展。广义的MICS包括微创小切口手术、胸腔镜手术、机器人手术、体外循环下不停跳心脏手术和非体外循环下心脏手术[6]。目前主流的主动脉瓣置换术(aortic valve replacement,AVR)微创小切口手术方法有右胸前外侧小切口(right mini-thoracotomy,RMT)和胸骨上段切口(partial upper sternotomy,PUS),但目前对这两种方法的选择及效果对比鲜有报道。本文旨在探讨RMT与PUS手术方法在主动脉瓣置换术中的应用及短期临床疗效,比较两种微创小切口的短期疗效的差别。
1 资料与方法
1.1 病例资料纳入2017年8月至2021年6月在华中科技大学同济医学院附属协和医院心脏大血管外科行右胸前外侧小切口及胸骨上段小切口主动脉瓣置换术患者共240例,RMT组120例,PUS组120例。主动脉瓣置换术纳入及排除标准:(1)首次行单纯主动脉瓣置换术患者;(2)接受的手术术式均为右胸前外侧小切口或胸骨上段切口主动脉瓣置换术;(3)非急诊手术;(4)无右肺手术史,右侧脓胸史,胸前区感染或外伤史,无漏斗胸;(5)非急性或亚急性感染性心内膜炎;(6)不合并其他结构性心脏病、心房颤动、缺血性心脏病;(7)不合并其他严重的器官功能障碍。此项研究经武汉协和医院伦理委员会批准(伦理编号:IORG0003571)。
两组患者术前一般资料:年龄、性别、体质量、身高、术前LVEF、NYHA分级、左室大小、基础疾病差异无统计学意义(P>0.05),见表1。
表1 两组患者一般资料比较Tab.1 General information of patients in two groups ±s
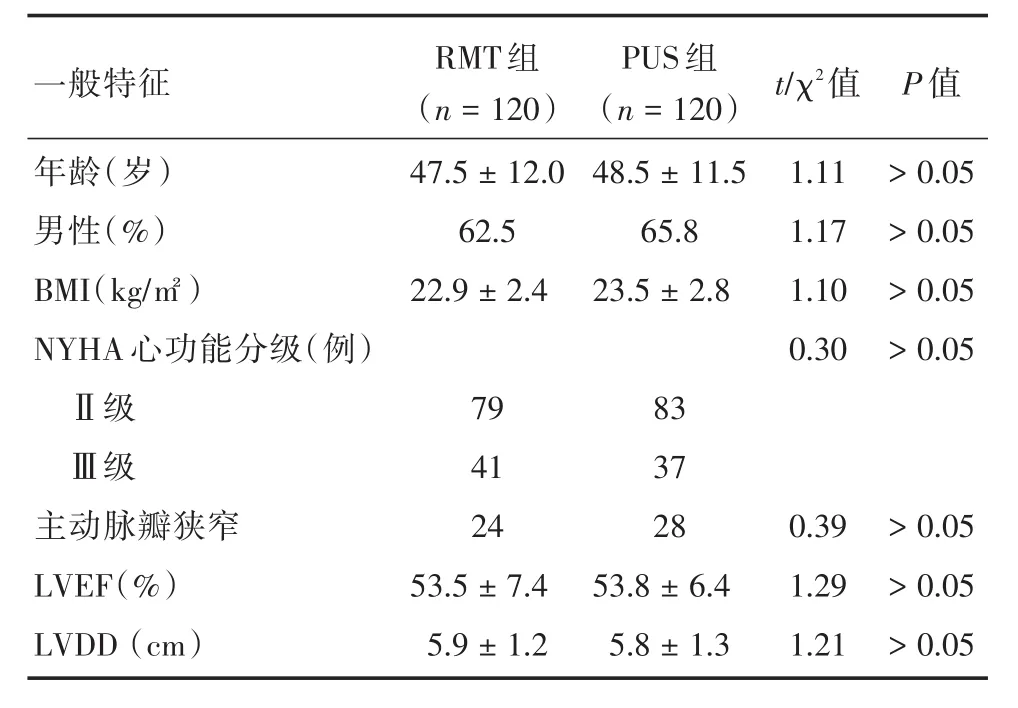
表1 两组患者一般资料比较Tab.1 General information of patients in two groups ±s
一般特征RMT组(n=120)PUS组(n=120)t/χ2值P值47.5±12.0 62.5 22.9±2.4年龄(岁)男性(%)BMI(kg/㎡)NYHA心功能分级(例)Ⅱ级Ⅲ级主动脉瓣狭窄LVEF(%)LVDD(cm)48.5±11.5 65.8 23.5±2.8 1.11 1.17 1.10 0.30>0.05>0.05>0.05>0.05 79 41 24 53.5±7.4 5.9±1.2 83 37 28 53.8±6.4 5.8±1.3 0.39 1.29 1.21>0.05>0.05>0.05
1.2 手术方法
1.2.1 RMT组主动脉瓣置换术手术方法:患者取仰卧位,右侧抬高,手术取右胸前外侧锁骨中线第三肋间切口(6~8 cm),进胸后切开心包显露心脏与升主动脉,从右侧腹股沟处置入股动、静脉插管建立外周体外循环,右上肺静脉置左心房引流管。经手术切口阻断升主动脉,切开升主动脉根部,经左、右冠状动脉开口灌心脏停搏液,或同时采用经冠状静脉窦逆行灌注。术区持续CO2灌注。主动脉瓣缝合技术采用带垫片间断褥式外翻缝合。本组患者大部分采用胸腔镜辅助暴露。
1.2.2 PUS组主动脉瓣置换术手术方法:患者取仰卧位,手术切口取胸骨正中线,由胸骨上缘至第四肋间,并横断右侧胸骨,使切口呈“J”形。切开心包暴露心脏及升主动脉,常规行升主动脉插管,静脉使用腔房管经右心耳插入,右上肺静脉置左心房引流管,建立体外循环。阻断升主动脉后切开升主动脉根部,从冠脉开口处顺行灌入心脏停搏液。术野常规充放CO2。主动脉瓣缝合技术同上。
1.3 观察指标
1.3.1 疗效术中资料:体外循环时间、主动脉阻断时间、总输血量。术后资料:术后ICU停留时间、术后住院时间、术后机械辅助通气时间、术后并发症及院内转归。
1.3.2 随访资料采用门诊及电话随访患者术后1年的转归情况,随访时间点分别为术后1、3、6个月和术后1年。随访资料包含:术后是否存活,主动脉瓣是否再次手术,NYHA分级。
1.4 统计学方法采用SPSS 25.0统计软件进行差异分析,计量资料采用()表示,非正态分布的变量采用M(P25,P75)表示,符合正态分布且方差齐性的变量采用t检验,不符合方差齐性的变量采用非参数检验,计量资料采用χ2检验以及Fisher精确检验,等级资料采用秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1 患者术中术后资料见表2,240例患者均成功行主动脉瓣置换术,术后患者均带气管插管返回心外科ICU住院治疗,气管插管拔除指证:(1)患者神志清楚,反应灵敏、安静,自主呼吸有力;(2)血气分析各项指标无明显异常;(3)全身情况稳定,用药或不用药情况下血压维持在正常范围内;(4)术后引流量少,无出血与心包压塞现象。后续开始抗凝治疗,引流量<50 mL/d即可拔除引流管,术后5 d复查经胸心脏彩超示瓣膜开闭功能良好,无反流出现,鼓励患者早日下床活动,恢复顺利患者1周即可出院。
表2 两组患者术中术后资料Tab.2 Postoperative and intraoperative information of patients in two groups ±s

表2 两组患者术中术后资料Tab.2 Postoperative and intraoperative information of patients in two groups ±s
t/χ2值观察指标体外循环时间(min)主动脉阻断时间(min)合并手术(例)房间隔缺损修补术Maze IV房颤射频消融术中转开胸例数(例)机械瓣置换术(例)总输血量(mL)机械通气时间(h)ICU停留时间(h)术后住院时间(d)术后并发症(例)院内死亡引流过多再次开胸肾功能衰竭脑血管意外RMT组(n=120)148±26 91±18 PUS组(n=120)92±22 76±14 2.38 2.12 1.26 P值0.02 0.03>0.05 9 12 3 92 225±150 17.3±3.2 34.2±8.1 8.3±4.1 12 16 2 100 375±350 24.6±5.2 43.5±9.1 11.9±5.1<0.01 1.67 2.34 2.63 2.39 2.01>0.05>0.05 0.02 0.01 0.02 0.04 0 2 1 1 0 3 0 2<0.01<0.01<0.01<0.01>0.05>0.05>0.05>0.05
主动脉瓣置换患者PUS组总体主动脉阻断时间及体外循环时间明显短于RMT组,其中PUS组有2例因胸骨纵隔出血中转正中开胸,RMT组有3例因主动脉根部出血中转正中开胸。两组患者在术中机械瓣使用,术后心包纵隔引流管引流过多而再次开胸,肾功能衰竭,脑血管意外发生率方面差异无统计学意义(P>0.05)。相比于PUS组,RMT组总输血量明显降低(P=0.02)、机械通气时间(P=0.01)、ICU停留时间(P=0.02)、术后住院时间(P=0.04)明显缩短。RMT组腹股沟处伤口、右胸侧伤口以及PUS组胸骨伤口均愈合良好。
2.2 随访资料患者出院后,按照我院心外科医生的医嘱院外定期复查凝血功能,调整华法林剂量,主动脉瓣手术调节INR至1.6~2.0。机械瓣终身抗凝治疗,生物瓣置换者抗凝治疗6个月。对240例患者通过门诊加电话随访,随访时间常规定期为术后1、3、6个月和术后1年,取术后1年的患者一般情况,心功能,距离最近一次的心脏彩超结果作为统计指标。
见表3,共240例患者成功进行门诊随访,平均随访率为100%,平均随访时间为1年,两组患者均未出现临床死亡。其中RMT组心功能Ⅰ/Ⅱ级共108例,Ⅲ/Ⅳ级共12例,其中PUS组心功能Ⅰ/Ⅱ级共106例,Ⅲ/Ⅳ级共14例,两组之间差异无统计学意义(P>0.05)。RMT组中,有2例患者因凝血功能不达标,血管翳形成,行再次主动脉瓣置换术,PUS组中,有1例患者因凝血功能不达标,血管翳形成,行再次主动脉置换术,有2例患者因瓣膜置换术后瓣周漏形成,行主动脉瓣置换术,两组之间差异无统计学意义(P>0.05)。
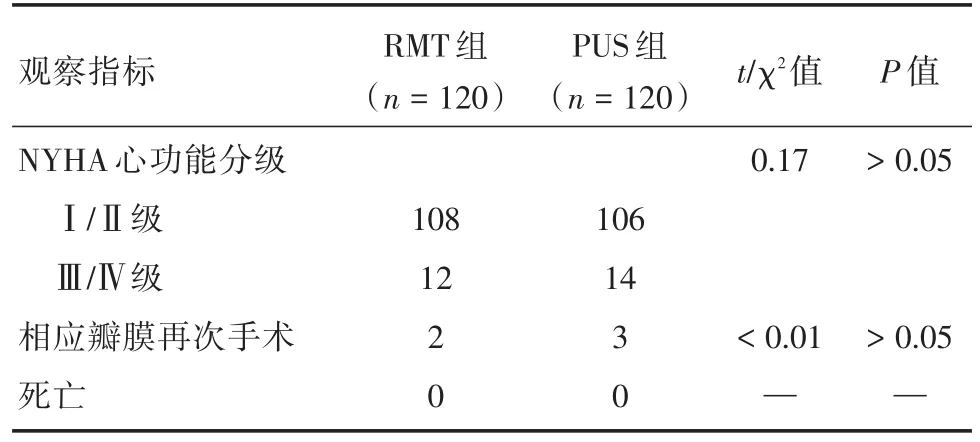
表3 两组患者术后随访资料Tab.3 Follow-up of patients in two groups 例
3 讨论
微创手术的起源可以追溯到二十世纪五十年代,但在过去的二十余年间,经典心脏瓣膜手术的微创技术才逐渐发展起来[7]。目前我国微创心脏手术主要以小切口手术为主,小切口手术又分为胸廓切开术及部分胸骨切开术,前者包括右胸前外侧小切口,J型胸骨上段小切口属于后者[8]。1993年RAO等[9]第1次通过右胸小切口行AVR,而1996年COSGROVE等[10]行第1例胸骨小切口AVR。研究表明微创心脏手术与传统心脏手术术后的短期疗效相当且安全性相同,能缩短ICU停留时间从而降低患者住院成本[11-14],且微创心脏手术术后创伤更小,美容效果也更好。比较微创小切口手术与传统开胸手术的文献较多,而目前我国关于AVR的两种微创小切口RMT及PUS的比较的临床回顾性研究较少。故本研究比较两种微创小切口手术方式在AVR中的应用以及短期疗效,为主动脉瓣疾病微创手术方式的选择,提供确实肯定的临床证据。
本研究运用回顾性研究的方法,系统比较RMT及PUS两组患者术前术中术后及短期随访的基本情况,进行了分析探索。两组患者术前基本情况可比,基线指标差异无统计学意义。因为PUS组与传统径路胸骨正中切口组手术暴露及操作顺序较为一致,故整体手术时间及体外循环时间偏短,而RMT组因大部分需要借助胸腔镜辅助暴露,整体手术时间偏长,这可能与RMT组整体学习曲线偏长密切相关,未来熟练掌握RMT手术径路,也能取得与PUS组类似的手术时间与体外循环时间。两组间,中转正中手术入路或术后因出血过多再次开胸比例及数量并未见明显统计学差异,但因RMT组创伤较小,无论是ICU住院时间,术后住院时间以及机械通气时间均明显较PUS组缩短,且术中总输血量更低,这与MICELI等[15]的研究大致一致,其表明右胸小切口相较于胸骨小切口辅助通气时间更短,术后住院时间更短,但术后房颤少,这可能与RMT入路创伤较小有关。有学者认为理论上较小的手术创伤可以降低术后房颤的发生率[16],但一些研究表明微创手术方式相比于标准正中开胸并不能降低术后房颤发生率[17-19],然而另有研究结果表明RMT其术后房颤发生率低[20-21],而亦有学者证明部分RMT的术后房颤发生率更高[22],其中矛盾可能与手术方式的发展成熟、不同手术医生的手术习惯、术后护理以及研究分析方法的选择有关,未来可能需要随机对照试验来证明相关结论。在RMT组中,我中心大部分手术病人均运用神经系统阻滞剂,故在术后疼痛发生率方面,也要明显优于PUS组,此外RMT组保留了胸骨亦可减少术后疼痛,改善患者呼吸功能。对于术后短期疗效,研究结果表明两组间在术后院内死亡、肾功能衰竭、脑血管意外、术后复查NYHA分级及再手术方面无显著差异,两组随访期间无患者死亡。有Meta分析表明在主动脉手术中胸骨小切口与右胸小切口术后疗效差异不明显[23],但两者各有其独自优势,PUS胸膜并发症少,而RMT切口则更为美观[24]。现两种小切口AVR的研究较少且结论不完全一致,未来可能需要更大样本的临床数据来比较两者之间的差别。
即使随着越来越多患者进入TAVI适应证以及TAVI技术的进步,如新一代J-ValveTM生物瓣定位键的创新[25],微创的外科主动脉瓣置换术仍是部分患者的首选治疗方式,经历了多年小切口主动脉瓣置换手术操作以后,本中心心脏大血管外科也对相关手术的手术适应证和手术方式有了自己深刻的体会。(1)对于右胸径路的主动脉瓣置换术,也就是RMT组,术前需要强调患者肺功能的正常性,确保双腔气管插管的正常使用。(2)手术体位方面,选择右侧垫高30°,有助于手术野的充分暴露。(3)如果联合胸腔镜辅助手术野的暴露,可以选择锁骨中线第二肋间或者腋前线第二肋间腔镜辅助暴露照明,在将锁骨中线第三肋间作为主操作孔的情况下,可于腋前线第二肋间放入阻断钳。(4)相比于胸骨上段切口,右胸前外侧切口能够完全保留胸骨,且最适合放置免缝合瓣膜,对患者术后个体生活质量的快速恢复,有无可比拟的优势。(5)针对股动脉细小,股静脉血栓,右侧乳内动脉走行异常的患者,胸骨上段切口更加适合,因为能够明显降低体外循环插管及手术切口暴露的相关并发症。
本研究也具有一定的局限性:(1)本研究为回顾性研究,有其固有的局限性。(2)并没有长期的生存数据,所以只能比较两种小切口的短期疗效,不能作长期的生存曲线分析。(3)两组患者在术前选择手术方式时并不是完全随机的,主要通过CT检查升主动脉相对胸骨的相对解剖位置来选择入路方式。(4)小切口患者选择较为严格,往往排除一些重度肥胖、胸腔肺部感染、胸腔黏连严重、右肺手术史、漏斗胸的患者,故本研究并不能对比所有类型的患者选择右胸小切口手术和胸骨上段小切口手术的优劣性。
综上所述,经右胸前外侧小切口行主动脉瓣置换术安全可行,中转开胸率低,相对于胸骨上段小切口拥有术后创伤小、恢复快、住院时间短、切口美观等优势,能够取得完全等同于胸骨上段小切口的近期手术效果,在无禁忌证的情况下有望成为部分患者主动脉瓣置换术中的常规选择。
