龙华地区乙型肝炎病毒基因型分布及其临床意义*
2022-11-29刘真真姜春梅蒋桂华谢柳李柏丽陈甜刘伟
刘真真 姜春梅 蒋桂华 谢柳 李柏丽 陈甜 刘伟
(深圳市龙华区人民医院感染科,广州 深圳 518000)
全球有近2.5亿人感染乙型肝炎病毒(HBV),而中国的慢性乙肝感染者则超过8000万人[1]。慢性乙型肝炎(CHB)感染会导致肝脏过度或持续性炎症,从而导致肝纤维化、肝硬化、肝脏失代偿甚至肝癌等不良临床结果[2-5]。研究本地区的乙肝患者基因型并综合分析不同临床治疗方案的治疗效果,对于控制本地区乙肝患者的病情恶化发生率非常重要[6-9]。
恩替卡韦(ETV)、富马酸替诺福韦(TDF)和丙酚替诺福韦(TAF)是目前抗病毒治疗指南推荐的CHB一线治疗药物,因为其高有效性和低病毒耐药性,它们在国际上也被广泛使用[10]。目前在中国,ETV和TDF是治疗慢性乙型肝炎最常用的药物。然而,随着抗病毒治疗的长期化,一些问题越来越多地出现。首先,耐药性逐渐增加,包括对ETV的耐药性。其次,据报道部分使用TDF的患者还会发生肾小球滤过率降低、低磷血症、高磷尿症和范可尼综合征等副作用[11-12]。最后,超过50%的CHB感染患者年龄在40~59岁,长期的抗病毒治疗会给他们的骨骼和肾脏带来很高的风险。TAF作为一种类似于TDF的新型替诺福韦前药,它不仅保持了与TDF相似的病毒学功效,而且具有对肾脏和骨骼的安全性。TAF于2018年12月在我国获批用于治疗慢性乙型肝炎患者,目前已在临床上取得了不错的效果[13-15]。
1 对象与方法
1.1 研究对象
血清标本来自于2020年1月至2022年2月本院门诊和住院收集的88例慢性乙型肝炎患者,诊断标准依据人民卫生出版的第九版《传染病学》[16]及《中国慢性乙型肝炎防治指南》(2019年版)[17]。所选取的88例患者中,乙肝表面抗原阳性患者男性71例(占比80.68%),女性17例(19.32%),不同性别的年龄均值比较(t=0.79,P=0.433,P>0.05)。慢性活动乙型病毒性肝炎43例,其中男性34例(79.07%),女性9例(20.93%);乙肝表面抗原携带者45例,其中男性37例(82.22%),女性8例(17.78%)。两组患者男女性别分布无统计学差异(χ2=0.14,P=0.790),见表1。
表1 88例患者一般资料情况[n(%),±s]
表1 88例患者一般资料情况[n(%),±s]
性别 年龄(岁) 乙肝是否活动活动(n=43) 携带(n=45)男性(n=71) 33.5±8.0 34(79.07) 37(82.22)女性(n=17) 35.3±8.4 9(20.93) 8(17.78)t/χ2 0.79 0.14 P 0.433 0.790
纳入标准:(1)符合《传染病学》及《中国慢性乙型肝炎防治指南》诊断标准,乙肝表面抗原阳性;(2)年龄18~70岁,性别不限;(3)患者及家属均在医师告知下了解病情,并在知情同意下进行相应治疗。
排除标准:(1)未成年人;(2)无阅读能力(文盲,视力障碍,智力障碍,意识障碍等);(3)患有精神疾病无法正常理解沟通患者。
1.2 方法
运用实时PCR检测方法测定乙肝患者的HBV基因型,并记录患者的主要临床症状、体征。利用全自动生化分析仪测定患者相关实验室检测项目数值(包括肝功能、甲胎蛋白(AFP)、乙型肝炎病毒DNA(HBV-DNA)定量水平),采用Fibro Touch-B超声诊断仪测定患者肝脏硬度值及脂肪衰减测定,记录肝脏影像学检查结果。
根据患者具体病情,对慢性活动乙型病毒性肝炎患者抗病毒治疗半年后随访患者的肝功能、HBV-DNA水平、肝脏影像学检查等项目。
1.3 统计学方法
数据采用SPSS 26.0软件进行统计分析。计量资料以(±s)表示,采用t检验;计数资料用[n(%)]表示,两组比较采用四格表χ2检验,多组率的比较采用行×列χ2检验,多组间两两比较采用调整P值的邦弗伦尼法。以P<0.05为差异有统计学意义。
2 结果
2.1 HBV基因型分布
在表面抗原阳性的88例患者中,发现深圳龙华地区乙肝病人的基因型主要有B型、C型和D型,未检测出其他常见分型。其中,B型49例(占比55.68%),C型38例(占比43.18%),D型1例(占比1.14%)。
2.2 HBV基因型与临床特点的关系
2.2.1 合并肝硬化
88例患者中有11例患者合并有肝硬化,其中基因型B型4例,合并肝硬化的比例为8.16%,基因型C型6例,合并肝硬化的比例为15.79%,基因型D型1例,合并肝硬化的比例为100.00%。本项目研究中本地区研究样本中B型、C型合并肝硬化分布无统计学意义(P>0.05)。D型合并肝硬化分布与B型组组比较差异具有统计学意义(P<0.05),见表2。
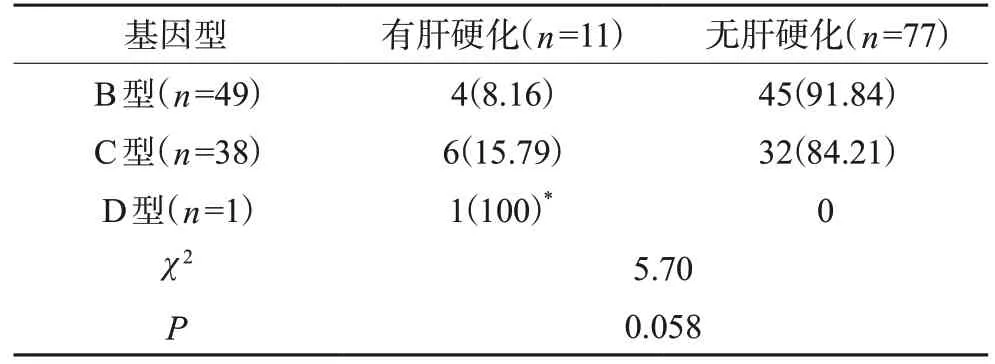
表2 不同基因型乙肝合并肝硬化情况[例(%)]
2.2.2 合并脂肪肝
88例患者中有42例合并有脂肪肝,其中基因型B型30例,合并脂肪肝的比例为61.22%,基因型C型12例,合并脂肪肝的比例为31.58%。B型较C型合并脂肪肝比率具有统计学差异(P<0.05),见表3。

表3 不同基因型乙肝合并脂肪肝情况[n(%)]
2.2.3 合并肝癌
88例患者中有1例合并有肝癌(占总样本1.14%),为基因型D型,其他基因型中暂未检查出肝癌病例,见表4。

表4 不同基因型乙肝合并肝癌情况[n(%)]
2.3 抗病毒治疗效果
B型与C型抗病毒治疗6个月后HBV-DNA<100 IU/mL的患者比较无明显差异(P>0.05)。丙酚替诺福韦(TAF)治疗6个月后HBV-DNA改善情况与恩替卡韦(ETV)治疗组、替诺福韦二吡呋酯(TDF)治疗组比较,差异具有统计学意义(P<0.05),见表5~6。

表5 B型及C型基因型抗病毒治疗6个月HBV-DNA变化情况[n(%)]
2.4 耐药性与突变位点
88例患者中,检测出14例发生耐药基因突变,其中B基因型有8例,占所有B型患者的比例为16.33%(8/49),C基因型为15.79%(6/38),B型与C型发生耐药基因突变比较无明显差异(P>0.05),见表7。表8列出耐药详细情况,列出拉米夫定、恩替卡韦和阿德福韦抗病毒药物的耐药位点,未见对替诺福韦耐药的耐 药株;对拉米夫定、替比夫定、恩替卡韦耐药或中敏的乙肝病毒以B基因型占比为主;对阿德福韦中敏的乙肝病毒以C基因型为主。

表6 不同抗病毒药物治疗6个月后HBV-DNA变化情况[n(%)]
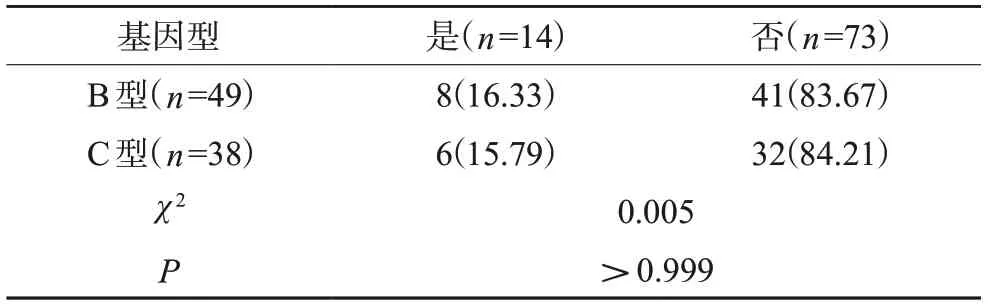
表7 不同基因型乙肝发生耐药突变[n(%)
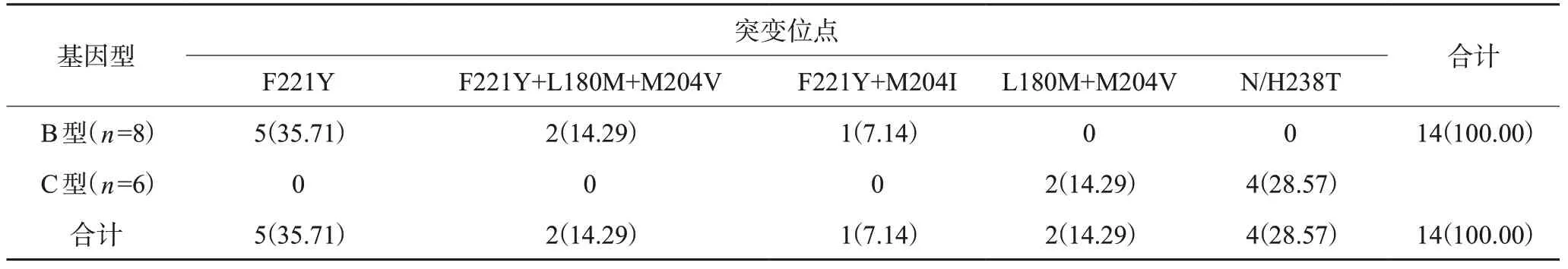
表8 14例不同基因型乙肝耐药突变详细位点及占总耐药比例[例(%)]
3 讨论
HBV属于嗜肝病毒,其基因组为部分闭合双链DNA,有S、C、X、P共4个开放读码框。根据HBV全基因核酸序列异源性≥8%或者S基因区核苷酸序列异源性≥4%,将HBV可分为不同的基因型。HBV至少有9种基因型(A型至Ⅰ型)和1种未定基因型(J型)[18]。我国以B基因型和C基因型为主,不同乙肝基因型,其致病变异性也有所不同。HBV基因分型与HBV复制、肝病活动、临床演变及治疗反应均相关。不同国家、不同地区的HBV基因型地理分布均具有地方流行性特点。因此,了解地区性的HBV基因分型特点更有助于临床医务人员掌握本地域乙肝的临床实际特点,具有临床治疗判断的必要性。
不同HBV基因型在我国南北地区分布具有显著差异性[19],B型在我国由北向南逐渐增多,而C型逐渐减少。不同HBV基因型其致病性不同,在我国广西地区C型较其他基因型更易发展为肝癌[20],但国外临床研究显示D型在<40岁肝癌人群中比例更高,更易发展为严重肝病,对于年轻乙肝患者的肝癌发生发展更具有研究意义[21]。同时,不同HBV基因型对药物的敏感应答反应也表现出差别,B型基因型的患者对药物治疗敏感性更好,更易早期发生HBeAg血清学转换,对药物治疗的后续疗效评估有一定预测作用。
本研究通过对深圳市龙华地区乙肝表面抗原阳性患者进行HBV不同基因型的特点进行分析研究。研究结果表明,深圳市龙华区就诊的乙肝患者B型占比最高(55.68%),其次为C型(43.18%),D型占比最低(1.14%)。不同地区乙型肝炎病毒基因型的慢乙肝发生肝硬化、肝癌合并症具有差异性,本项目研究中B型、C型合并肝硬化比率无统计学差异,D型肝硬化发生率与B型相比具有统计学差异;D型患者总数占比虽显著低于B型和C型,但D型发生肝癌不良预后事件发生率表现为不同于B型及C型。建议临床上,D型患者更加严密筛查早期肝硬化,还需增加筛查肝癌频次,建议每3个月完善肝脏弹性扫描、AFP检测及肝脏彩超等影像学检查。
B型患者更易合并脂肪肝,具体机制目前尚不明确。猜想是由于基因型B型的乙型肝炎病毒感染肝细胞后,产生更多促进肝细胞发生脂肪样变性的细胞因子,或促使肝细胞代谢环境发生了改变,相关机制需待后续进一步研究来阐明。
此外,通过不同抗病毒药物的对比研究,我们还发现TAF抗病毒药物治疗后患者血清HBV-DNA改善情况最佳,治疗半年后HBV-DNA低于100 IU/mL检测水平率优于ETV及TDF,这对乙肝患者口服抗病毒药物治疗具有十分重要的参考意义。
